Kniegelenksarthrose
- Ursache:
- Idiopathisch (primär), Mehrbelastung führt zu einem zunächst lokal begrenzten
Knorpelverschleiß, der dann zunehmend das gesamte Gelenk betrifft - sekundär:
- posttraumatisch
- nach Infektion
- gelenknahe Tumoren
- Fehlstellung
- nach Meniskektomie
- nach VKB-Ruptur, oder VKB-plastik
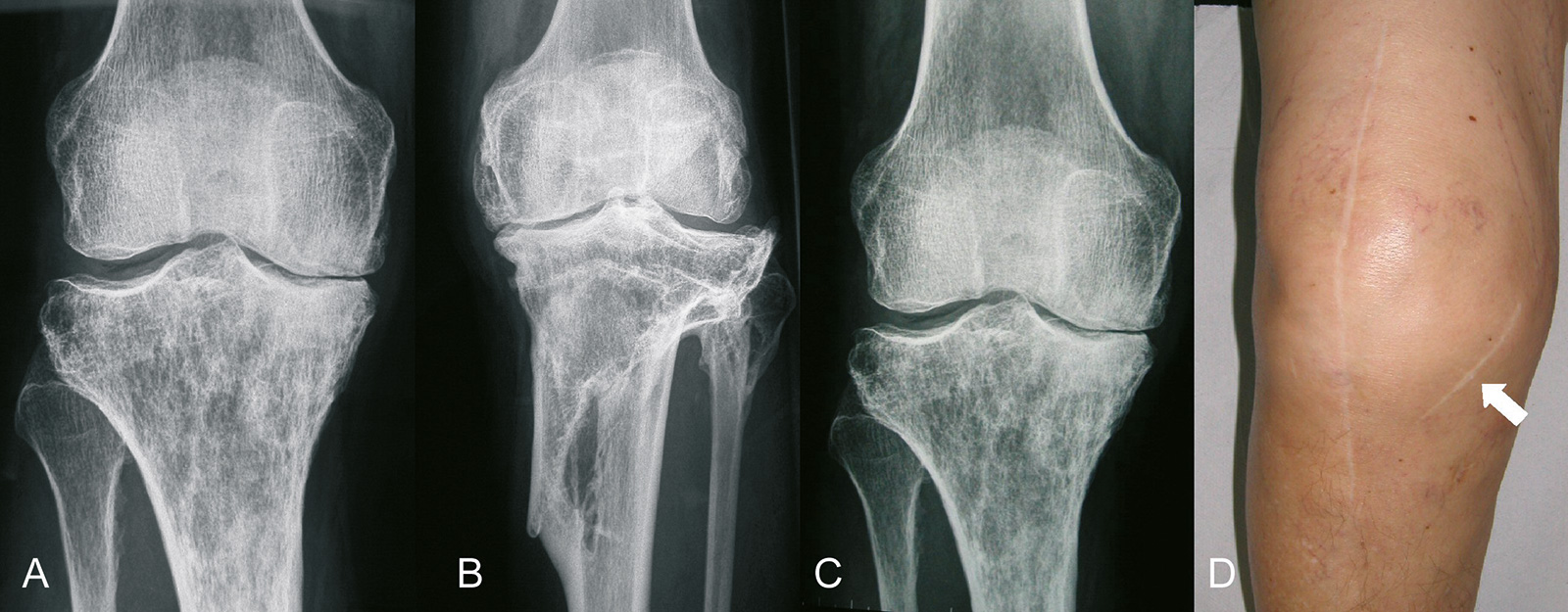
- Varusdeformität: Varusgonarthrose
- Ursache für die Fehlstellung ist der mediale Knorpel- und Knochenverlust
- medialer Knorpel-Knochen-Verlust von 1cm verursacht eine 10 Grad Varusdeformität
- Deformität wird durch Gewichtsbelastung verstärkt: lateraler Thrust: laterales aufklappen unter Belastung
- lateraler Thrust: Progredienz wahrscheinlich, da lateralen Weichteile bei jedem Schritt gedehnt
- erst in der Spätphase kommt es zu einer Insuffizienz des lateralen Seitenbandes mit
zunehmender Subluxation des Femurs - fixierte Deformität: ist auf die sekundäre Kontraktur der medialen Weichteile zurückzuführen
- Valgusdeformität: Valgusgonarthrose
- Knochenverlust v.a. im Bereich der hinteren 2/3 der Femurkondyle (Röntgenbild in
30 Grad Beugung unter Belastung) - Substanzverlust im Gegensatz zur Varusdeformität v.a. im Bereich der posterioren Femurkondylen
- Medialer Thrust: mediales Aufklappen unter Belastung, prognostisch ungünstig
- Lateralisation der Patella mit Kontraktur des lateralen Retinakulums
- in der Folge kommt es zu einer Dehnung des medialen Kollateralbandes
- fixierte Deformität aufgrund einer sekundären Kontraktur der lateralen Weichteile
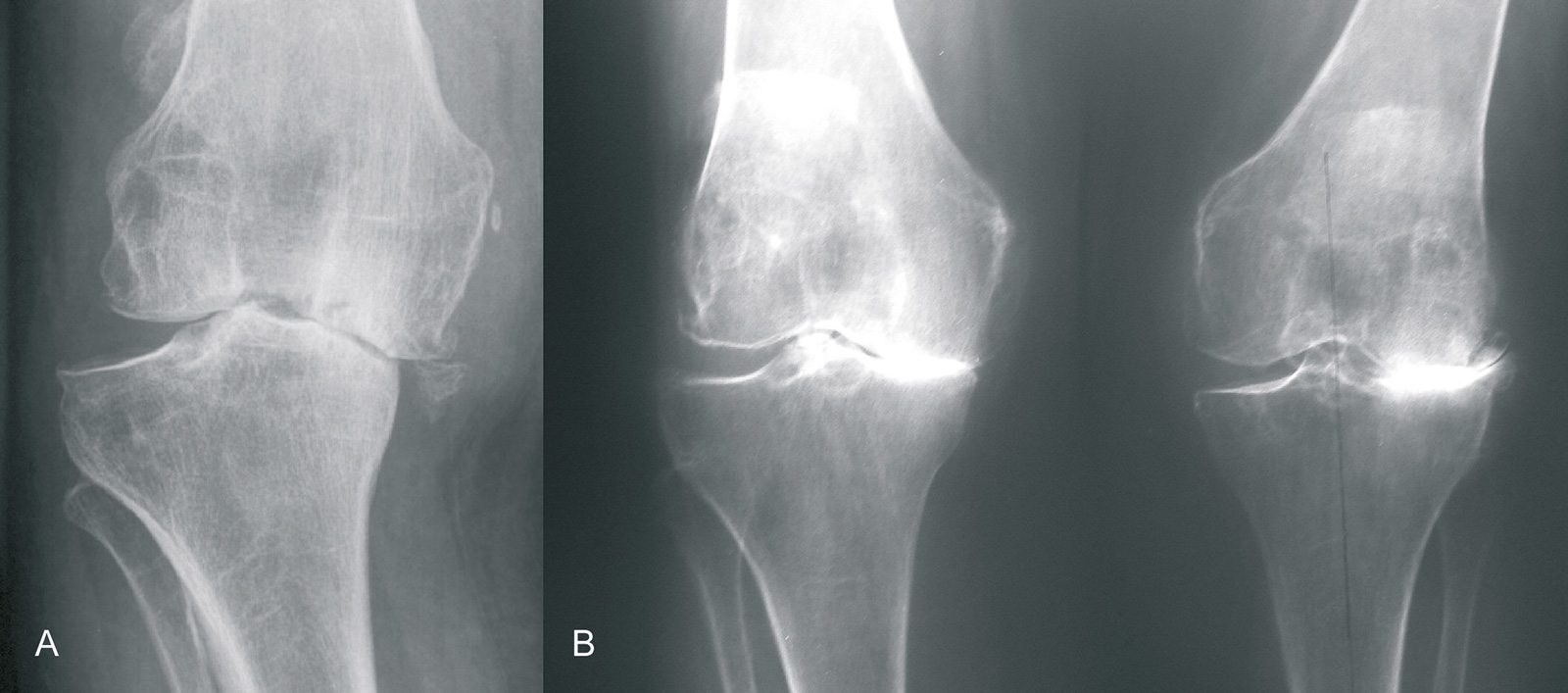
- Beugekontraktur:
- in 15 Grad Beugung: größtes Kapselvolumen
- führt zu progredientem Knochenverlust im Bereich des posterioren Tibiaplateaus
- Circulus vitiosus:
- mediale Arthrose > Varusfehlstellung > Lastlinie verläuft medial des Gelenkzentrums
> verstärkte Belastung des medialen Kompartiments > verstärkt die mediale Arthrose - Flexionskontraktur > verstärkt die Kompression zwischen Femur und Tibia > Verschleiß
vor allem im Bereich des hinteren Tibiaplateaus > hintere Subluxation > Einschränkung
der Extension > Zunahme der Beugekontraktur
Einteilung:
- Einteilung von Knorpeldefekten nach Outerbridge
- Grad 0: normal
- Grad 1: Schwellung und Erweichung des Gelenkknorpels
- Grad 2: Auffaserung
- Grad 3: Knorpelrisse, die bis zum subchondralen Knochen reichen
- Grad 4: völliger Verlust des Gelenkknorpels, der subchondrale Knochen liegt frei
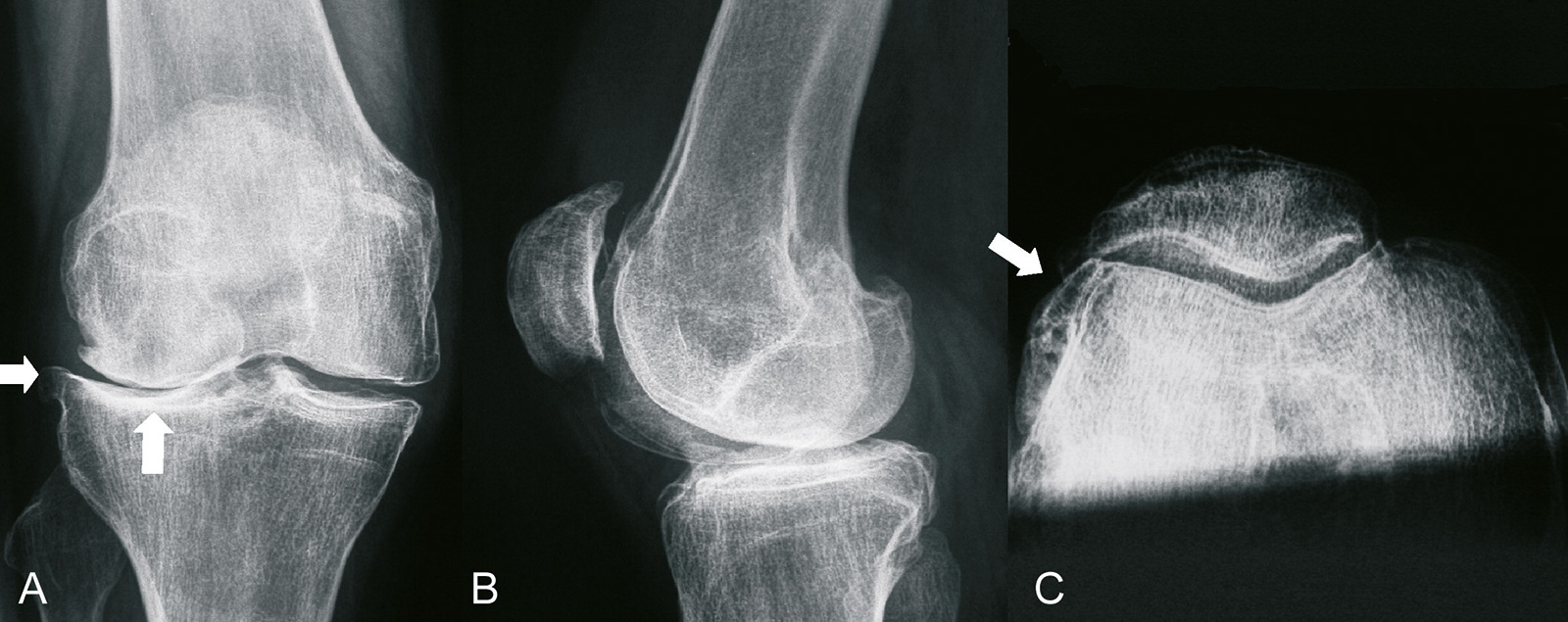
- Kellgren-Lawrence Klassifikation: Einteilung anhand des Röntgenbildes
- Grad 0: normaler Gelenkspalt
- Grad 1: fragliche Gelenkspaltverschmälerung, fragliche osteophytäre Randkantenausziehung
- Grad 2: Osteophyten sichtbar, Gelenkspaltverschmälerung möglich
- Grad 3: mehrere mittelgroße Osteophyten, definitive Gelenkspaltverschmälerung, geringe
subchondrale Sklerosierung, Fehlstellung möglich - Grad 4: große Osteophyten, deutliche Gelenkspaltverschmälerung, starke subchondrale
Sklerosierung, Gelenkfehlstellung - Grad 2 und höher: Arthrose
Diagnose / Klinik:
- belastungsabhängige Beschwerden
- Ruheschmerzen: Hinweis auf fortgeschrittene Arthrose
- patellofemorale Arthrose: Schmerzen beim Treppensteigen, beim Aufstehen nach langem
Sitzen, beim Kniebeugen
- Gelenkinstabilität und Deformität
- Bewegungsumfang im Seitenvergleich, Beugekontraktur
- Patella: Verschiebbarkeit, Schmerz im Bereich der Patellafacetten
- AP-Instabilität: Lachmann Test, vordere oder hintere Schublade
- Röntgen: AP, PA in 30 Grad Beugung (beide im Stand), Patella-tangential-Aufnahme
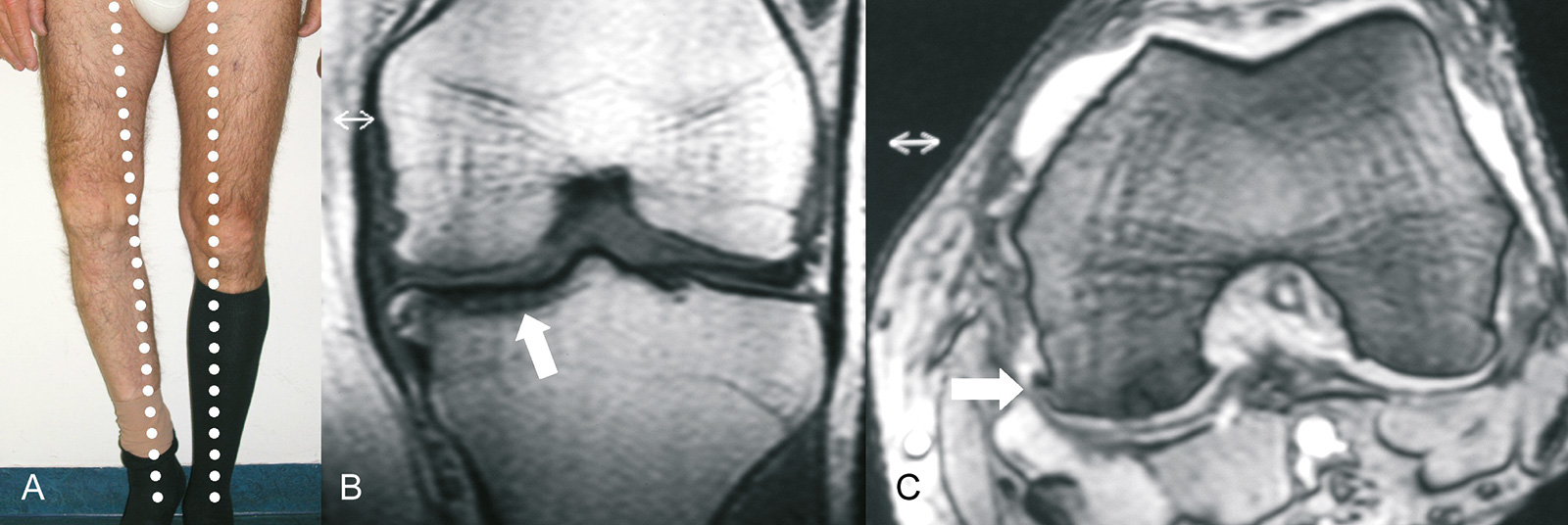
- MRT: bestes Verfahren zur Beurteilung früher Knorpel- und Meniskusveränderungen; bei
fortgeschrittener Arthrose gibt das MRT kaum zusätzliche Informationen
Therapie:
- Modifikation des Lebenswandels:
- Vermeidung von starker Belastung
- adäquate Ruhepausen
- Gewichtsreduktion
- Vermeidung schmerzhafter Bewegungen: z. Bsp. Treppensteigen, Kniebeuge
- Krankengymnastik:
- Erhalt des Bewegungsumfangs und Vermeidung von Kontrakturen
- Muskelaufbau und –kräftigung: Stabilisierung des Kniegelenks
- physikalische Therapie:
- Wärme, Hydrotherapie, Ultraschall, Kryotherapie
- Therapie im Bewegungsbad: Kräftigung der Muskulatur und Erhalt der Beweglichkeit unter Ausschaltung des Körpergewichts
- Schuhzurichtung:
- schockabsorbierende Sohlen
- Schuhaußenranderhöhung bei Varusgonarthrose
- Schuhinnenranderhöhung bei Valgusgonarthrose
- Schienung:
- elastische Stützstrümpfe: Verbesserung der Propriozeption
- entlastende Orthesen: 3-Punkt-Orthese für die Entlastung des medialen Kompartiments bei Varusgonarthrose
- Gehstock:
- für die Hand der gleichen Seite (Knie) oder Gegenseite (Hüfte)
- Gehstock sollte bis zur Spitze des Trochanter major reichen (mit Schuhen)
- orale Arthrosemedikamente:
- Chondroitinsulfat und Glukosamine: Nährstoffe für den Knorpel, stimulieren den
Knorpelstoffwechsel (Effekt in randomisierten Studien nur für Glucosaminsulphat
belegt)
- Infiltration mit Lokalanästhetikum und Kortison
- maximal: 3-4/Jahr
- Kortison:
- Triamcinolonacetonid (Volon A, Triam-Inject KS) Verweildauer 3-8 Tage
- Triamcinolonhexaacetonid (Lederlon) Verweildauer: 6 Tage
- Rimexolon (Rimexel) Verweildauer: 25 Tage
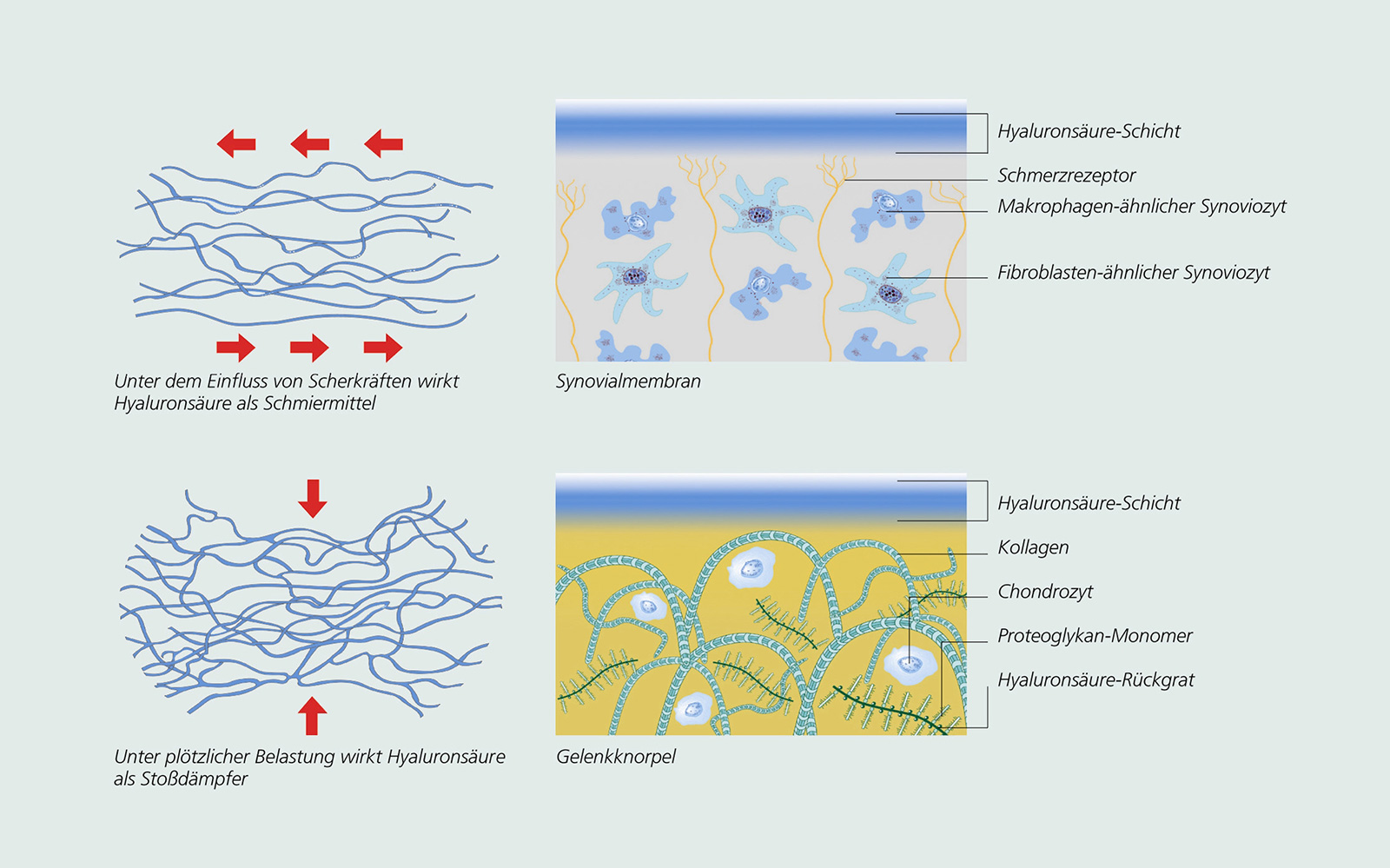
- Instillation mit Gelenkflüssigkeitsersatz (Hyaluronsäure (Hyalgan, Synvisc, Orthovisc,
Viscoseal))
- Kosteneffizienz: im Frühstadium wahrscheinlich
- Technik:
- vor Infiltration Aspiration des Gelenkergusses
- nicht mit einem Lokalanästhetikum kombinieren
- ggf. die erste Spritze in Kombination mit Kortison (Studien laufen)
- Wirkmechanismus:
- erhöht den Gehalt an Hyaluronsäure in der Gelenkflüssigkeit
- verbessert die Lubrikation der Gelenkflächen
- absorbiert Belastung
- Komplikationen: transiente Synovialitis mit massiver Schwellung und Rötung nach
Infiltration in ca. 1% der Fälle (Synvisc; bei Hyalgan bisher nicht beschrieben) - Faktoren für ein gutes Ansprechen:
- moderater Gelenkerguss
- Verschmälerung des Gelenkspaltes in nur einem Kompartiment (Kellgren Grad 2-(3))
- arthroskopisches Débridement:
- seit einer Studie von Moseley im New England Journal of Medicine wird die Bedeutung
eines arthroskopischen Débridements sehr kontrovers diskutiert (N Engl. J Med
2002; 347: 81-8): Studie zeigt keinen Unterschied zwischen Arthroskopie und einer
vorgetäuschten Operation mit Inzision der Haut ohne Arthroskopie; Problem der
Studie: keine genauen Einschlusskriterien (mechanische Symptome, relativ normale
Gelenkachse), Placeboeffekt ist auch real - Kombination mit Lösung von Verklebungen der Gelenkschleimhaut im suprapatellarem
Rezessus und dem anterioren Intervall (zwischen Vorderhorn des Meniskus und
Ligamentum patellae) - ggf. mit Microfracture zur Dekompression des subchondralen Knochens
- Microfracture + CPM Schiene nur, wenn keine ausgeprägte Varus- oder Valgusdeformität
- Indikation:
- mechanische Symptome
- Anamnese < 6 Monate
- normale Gelenkachse
- geringe bis moderate Arthrose: Kellgren Grad 2-(3)
- Arthrose betrifft nur ein Gelenkkompartiment
- Umstellungsosteotomie:
- Varusdeformität: Tibiaosteotomie
- Valgusdeformität: Femurosteotomie
- Geringe Valgusfehlstellung: ggf. Tibiaosteotomie
- unikondyläre Prothese
- totale Knieprothese
- Arthrodese
Komplikationen / Prognose:
- Erkrankung mit progredientem Verlauf
