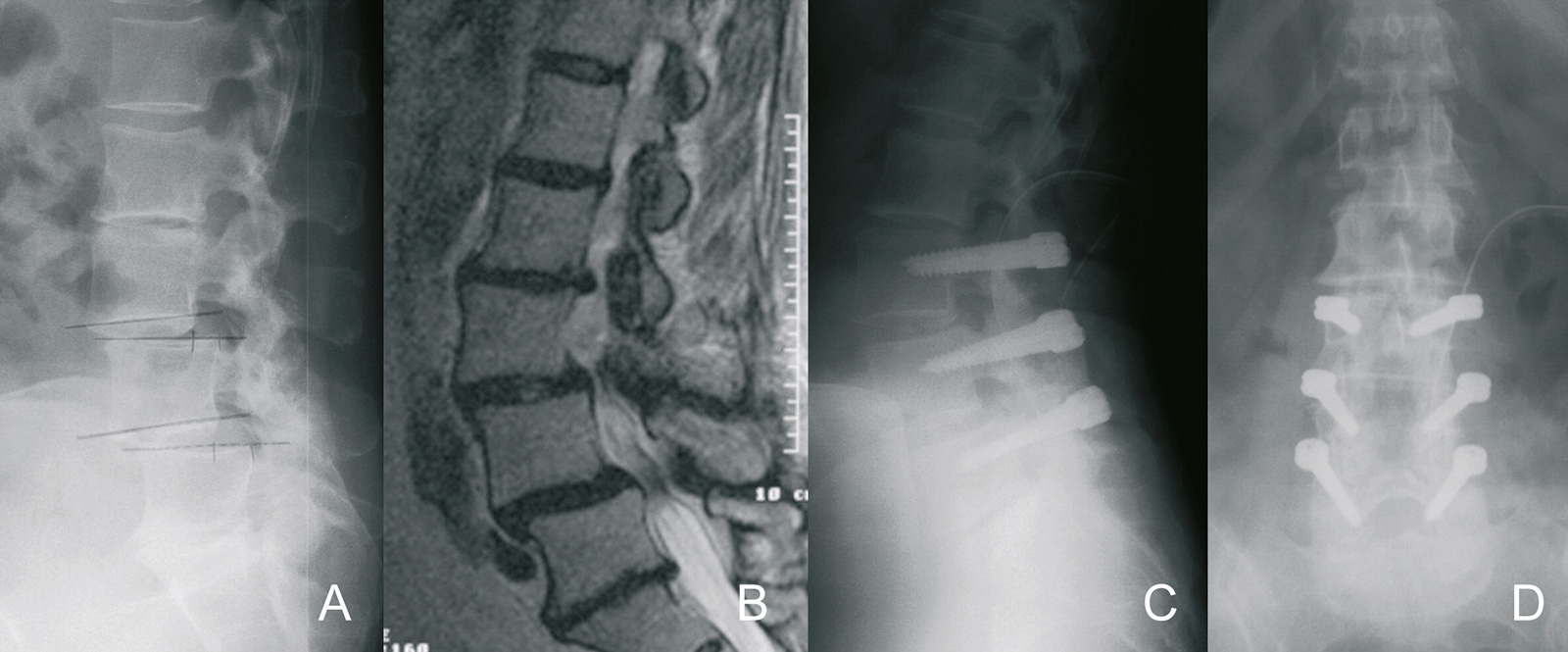
Spinalkanalstenose
- Definition: Enge des Spinalkanals und/oder des lateralen Recessus
- Ätiologie:
- angeboren:
- idiopathisch
- Achondroplasie
- erworben:
- degenerativ (zentral, lateraler Recessus, degenerative Spondylolisthesis)
- Spondylolisthesis
- iatrogen nach Laminektomie, Fusion, Chemonukleolyse
- posttraumatisch
- Morbus Paget
- Fluorose
- Pathogenese: degenerative Spinalkanalstenose
- Stadium 1: Verschleiß der Bandscheibe, Synovialitis der Facettengelenke
- Stadium 2: Instabilität des Bewegungssegments mit einer degenerativen Spondylolisthesis (L4/5 am häufigsten) bis Grad 2; Risiko bei vertikal ausgerichteten Facettengelenken erhöht
- Stadium 3: Konsolidierung mit Entwicklung einer Spinalkanalstenose; Ursache: Retrophyten, Osteophyten der Facettengelenke, Hypertrophie des Ligamentum flavum
Klinik / Diagnose:
- Manifestation als:
- intermittierende neurogene Claudicatio
- radikuläre Symptomatik
- chronisches Cauda equina Syndrom
- atypische Beinschmerzen
- Claudicatio:
- Schmerzen und Schwäche in den Beinen mit zunehmender Gehstrecke
- Besserung durch Vorwärtsbeugung und Hinsetzen (Durchmesser des Spinalkanals und der Foramina intervertebralia nimmt in Inklination zu)
- radikuläre Symptomatik: bei einer Stenose des lateralen Recessus kann ein klinisches Bild vergleichbar einem Bandscheibenvorfall entstehen
- chronisches Cauda equina Syndrom: langsam entstehende Blasenschwäche, Schmerzen in Damm und Rektum
- atypische Beinschmerzen: diagnostisch schwer von beginnender Coxarthrose abzugrenzen
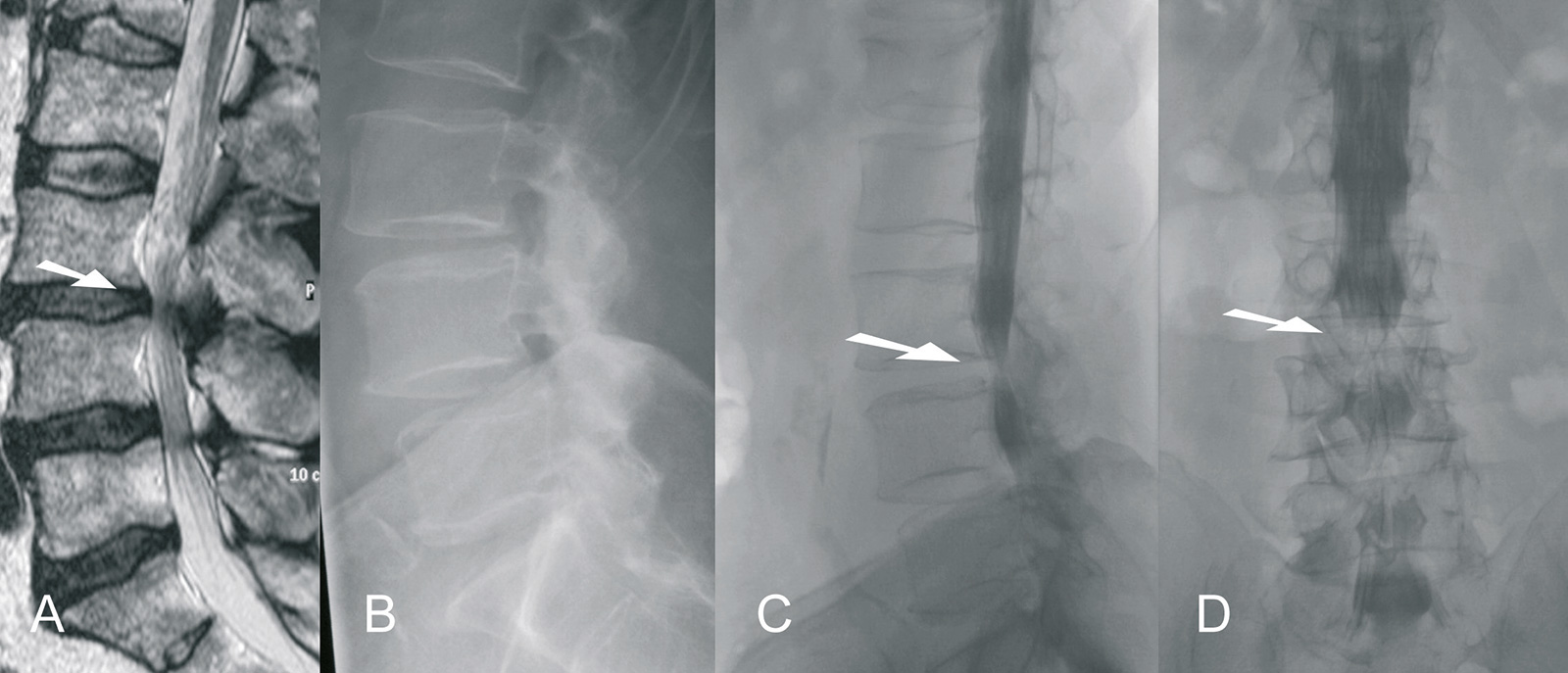
- Myelografie:
- Sanduhrform des Kontrastmittels, heute in der Regel mit CT kombiniert
- Computertomografie gestattet exzellente Darstellung der knöchernen Enge
- Computertomografie: ohne Myelografie aufgrund der inadäquaten Weichteildarstellung wird nur etwa ¼ der Patienten mit zentraler Stenose korrekt indentifiziert
- MRT:
- exzellente Darstellung des Spinalkanals, der Facettengelenke und der Dicke des Ligamentum flavum
- sagittale und koronare Rekonstruktion möglich
- Korrelation mit der Klinik entscheidend
- somatosensorisch evozierte Potentiale: hilfreich bei der Identifizierung der beteiligten Nervenwurzeln
- immer fachneurologische Untersuchung, um eine Polyneuropathie auszuschließen
Klassifikation nach Schizas:
- Grad A: Liquorflüssigkeit ist inhomogen im Durasack verteilt A1: Nervenwurzeln liegen dorsal und füllen weniger als 50% des Durasacks, A2: Nervenwurzeln in Kontakt mit dem Durasack, dorsal hufeisenförmig angeordnet, A3: Nervenwurzeln liegen dorsal und füllen mehr als 50% des Durasacks aus, A4: Nervenwurzeln liegen zentral und füllen grosse Teile des Durasacks aus (keine oder geringe Stenose)
- Grad B: Nervenwurzeln füllen den gesamten Durasack aus, können aber noch abgegrenzt werden (moderate Stenose)
- Grad C: homogenes graues Signal, die Nervenwurzeln können nicht mehr abgegrenzt werden, dorsal kann epidurales Fett abgegrenzt werden (schwere Stenose)
- Grad D: weder Nervenwurzeln noch epidurales Fett sind erkennbar (extreme Stenose)
Therapie:
konservative Therapie:
- Indikation: Schizas Grad A&B
- das Hinauszögern einer operativen Intervention gefährdet das OP-Ergebnis nicht
- in der akuten Phase gegebenenfalls kurzfristig Ruhe
- Trainingsprogramm: Übungen in Inklination, wie z. Bsp. Training mit dem Fahrradergometer, Aquajogging, Stepper
- NSAR oder Cox-2 Hemmer
- ggf. Antidepressiva vor allem bei neuropathischen Schmerzen
- Miederversorgung: kontrovers, da resultierende Schwächung der Lendenwirbelsäulenmuskulatur
- Calcitonin: in Studien wirksam
- Infiltrationsbehandlung mit Kortison: Facettengelenke, epidurale Injektionen
- physikalische Therapie: Fango, Wärme, Ultraschall
- Akupunktur
operative Therapie:
- Indikation:
- Schizaz Grad C&D
- absolute Indikation: progrediente Cauda equina Symptomatik (Blasen- und Mastdarmschwäche)
- absolute Indikation: progrediente Lähmungen bei radikulärer Symptomatik
- starke Schmerzen ohne Besserung unter konservativer Therapie
- Beinschmerzen (Rückenschmerzen werden durch den Eingriff weniger verringert)
- prä-OP: Identifizierung der stenotischen und oder instabilen Segmente entscheidend
- Operationstechnik:
- zentrale Stenose: Laminektomie oder undercutting decompression (dem Spinalkanal zugewandte Laminaanteile werden abgetragen); die Pars interarticularis wird erhalten
- laterale Stenose: einseitige Laminektomie oder undercutting decompression, Foraminotomie, mediale Facettektomie; eine totale Facettektomie mit resultierender Instabilität kann eine Fusion notwendig machen
- Spondylodese: bei intraoperativer Instabilität im dekomprimierten Segment, ggf. bei Rückenschmerzen auf der Basis von degenerativen Veränderungen in der betroffenen Bandscheibe und Facettengelenken
- Dekompression der kontralateralen Seite in der sogenannten „over-the-top" Technik. Eine Seite wird interlaminär dekomprimiert, dann wird der Tisch zur Gegenseite gekippt und das Mikroskop geschwenkt, um die Gegenseite zu dekomprimieren
Komplikationen und Prognose:
- Literatur: 1/3 der Patienten sind mit dem konservativen Therapieergebnis zufrieden
- Operationsergebnis:
- 85% gut und sehr gut
- 68% komplette Beschwerdelinderung
- schlechte Ergebnisse in der Regel bei Rückenschmerzen, da diese durch die Dekompression nur wenig beeinflußt werden
- schlechtere Operationsergebnisse häufiger bei: Frauen, laufenden Rentenverfahren, Voroperationen, Übergewicht, Rauchern