Weichteilsarkom
- bösartige Tumore auf der Basis verschiedener Weichgewebe: Fett-, Muskel-, Fasergewebe, Synovialis, Gefäße
- ca. 1500 Neuerkrankungen in Deutschland/Jahr
- Malignes Fibröses Histiozytom (MFH) am häufigsten (heute NOS "not otherwise specified" genannt)
- Alter: 10. – 80. Lebensjahr, 50% nach 60. Lebensjahr
- Synovialsarkom: 20. – 40. Lebensjahr
- Rhabdomyosarkom: 0. – 15. Lebensjahr
- Männer = Frauen
- Lokalisation:
- Oberschenkel, Arm, Rumpf
- Synovialsarkom: periartikuläre Weichteile, sehr selten intraartikulär
- Einteilung: nach histologischem Erscheinungsbild
- Bindegewebe: Fibrosarkom, NOS
- Fettgewebe: Liposarkom
- Muskelgewebe: Rhabdomyosarkom
- glatte Muskulatur: Leiomyosarkom
- Gefäße: Angiosarkom
- Gelenkschleimhaut: Synovialsarkom
- Nervengewebe: Neurofibrosarkom
- Grading: 4-stufiges Grading-System( nach Coindré)
- auf der Basis: Differenzierungsgrad, Zellularität, Grad der Atypie, Mitoserate
- G 1: gut differenziert, wenig Pleomorphien, geringe Mitoserate, wenig Nekrosen
- G 2: mäßig differenziert, vermehrte Zellularität, mehr Pleomorphien, erhöhte Mitoserate, moderate Nekrosen
- G 3: geringe oder fehlende Differenzierung des Ausgangsgewebes (G3 Liposarkom sieht kaum noch aus wie Fettgewebe), starke Zellularität, deutliche Pleomorphien, erhöhte Mitoserate
- G 4: entdifferenziert
- Verlauf:
- entstehen in den tiefen Weichteilen (in der Regel unter der Faszie)
- wachsen rasch (in Abhängigkeit vom Grading) und schieben das umgebende Gewebe zusammen, so bildet sich eine bindegewebige Kapsel
- außerhalb der Kapsel befindet sich reaktives Gewebe, die Pseudokapsel
- da die Gefäße, die durch die Pseudokapsel ziehen, nicht die Versorgung des sich schnell vergrößernden Tumors gewährleisten können, kommt es zu Nekrosen
- Tumorgewebe wächst infiltrierend in das umliegende Gewebe, wird teilweise vom Haupttumor getrennt und bildet Satelliten
- auch im nichtreaktiven, normalen Gewebe finden sich teilweise echte metastatische Absiedlungen, so genannte Skip Metastasen
- Lymphknotenmetastasen aufgrund Verschleppung von Tumorgewebe entlang der Lymphbahnen (v.a. beim Synovialsarkom)
- Fernmetastasen in der Lunge
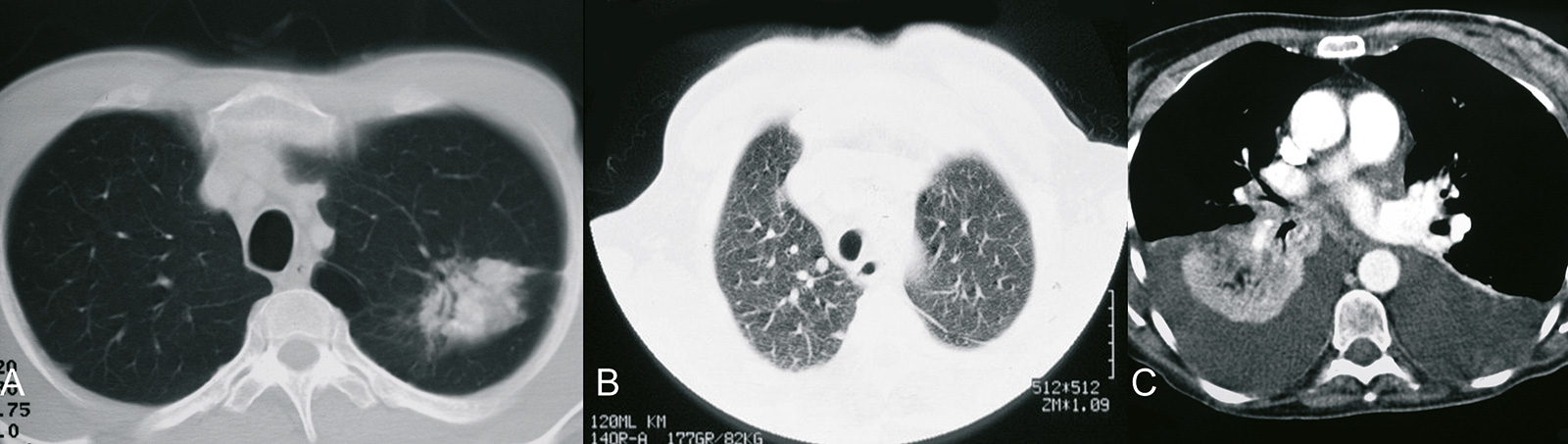
Klinik / Diagnose
| gutartiger Weichteiltumor | Weichteilsarkom | |
| Größe | < 5 cm | > 5cm |
| Lage | oberflächlich, über Faszie | subfaszial |
| Gewebe | weich, gut verschiebbar | derb, fixiert, druckschmerzhaft |
| Wachstumsgeschwindigkeit | intermittierend, langsam | stetig |
| Symptome | schmerzfrei, leichte Beschwerden | persistierende Schmerzen |
- klinische Zeichen sind unspezifisch, eine Festlegung auf der Grundlage der Klinik allein ist zu riskant
- Röntgen:
- geringe Aussagekraft
- ein Prozess, der vom Knochen ausgeht, zeigt eine geringere Weichteilkomponente, in der Regel Codman-Dreiecke und einen unregelmäßigen, mottenfrasartigen Knochenbefall
- ein Prozess, der von den Weichteilen ausgeht, zeigt eine ausgedehntere Weichteilkomponente, keine Codman-Dreiecke und eine spindelförmige Arrosion der Kortikalis
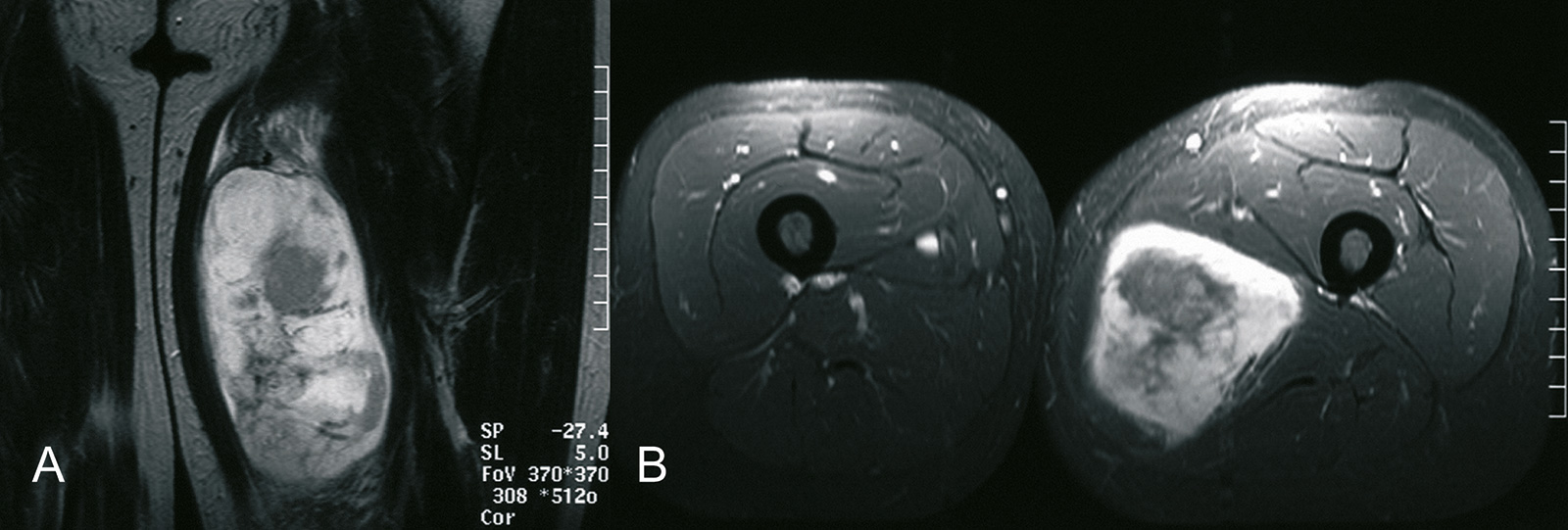
- Knochenszintigrafie:
- kann wichtige Informationen für Operation geben
- bei unauffälligem Röntgenbild und Schnittbildgebung, aber vermehrter Anreicherung im angrenzenden Knochen, ist das Periost in der Regel bereits Teil der Pseudokapsel
- in diesen Fällen führt eine subperiostale Entfernung des Tumors wahrscheinlich zu einer marginalen, wenn nicht sogar intraläsionalen Resektion (MRT heute bevorzugt, um Operation zu planen)
- Computertomografie:
- nicht in der Lage, den Gewebstyp zu identifizieren und zwischen gutartiger und bösartiger Läsion zu unterscheiden
- MRT: (Methode der Wahl)
- typisch ist eine geringe Intensität in der T1 gewichteten Sequenz und eine hohe Intensität in der T 2 gewichteten Sequenz
- Tumore mit einem hohen Fettanteil zeigen stärker hyperintense Bilder in der T 1 Sequenz (Leiomyosarkom)
- Kontrastmittelaufnahme vor allem beim Leiomyosarkom und Synovialsarkom
- Histologie:
- Weichteilsarkome sind positiv für Vimentin und S 100
- histologisches Bild entsprechend dem zugrundeliegenden Gewebe
- Staging-Untersuchungen: CT-Thorax, CT-Abdomen, 3-Phasen-Knochenszintigrafie
Therapie:
- Inzisionsbiopsie:
- bei oberflächlicher Lage: perkutane Stanzbiopsie, ggf. ultraschallgesteuert
- Resektionsbiopsie kann bei kleinen Tumoren < 5cm erwogen werden, wenn eine weite Resektion ohne erhöhte Morbidität möglich ist und von einem gutartigen Tumor
ausgegangen wird
- weite Resektion: en-bloc im gesunden Gewebe außerhalb der Pseudokapsel (wenn der Tumor eröffnet wird, ist das Lokalrezidiv vorprogrammiert!)- für G3 Sarkome bei Patienten < 65 Jahre Chemotherapie
- im Rahmen kontrollierter Studienprotokolle
- verringert wahrscheinlich Fernmetastasierungsrate
- Ifosfamid und Doxorubicin
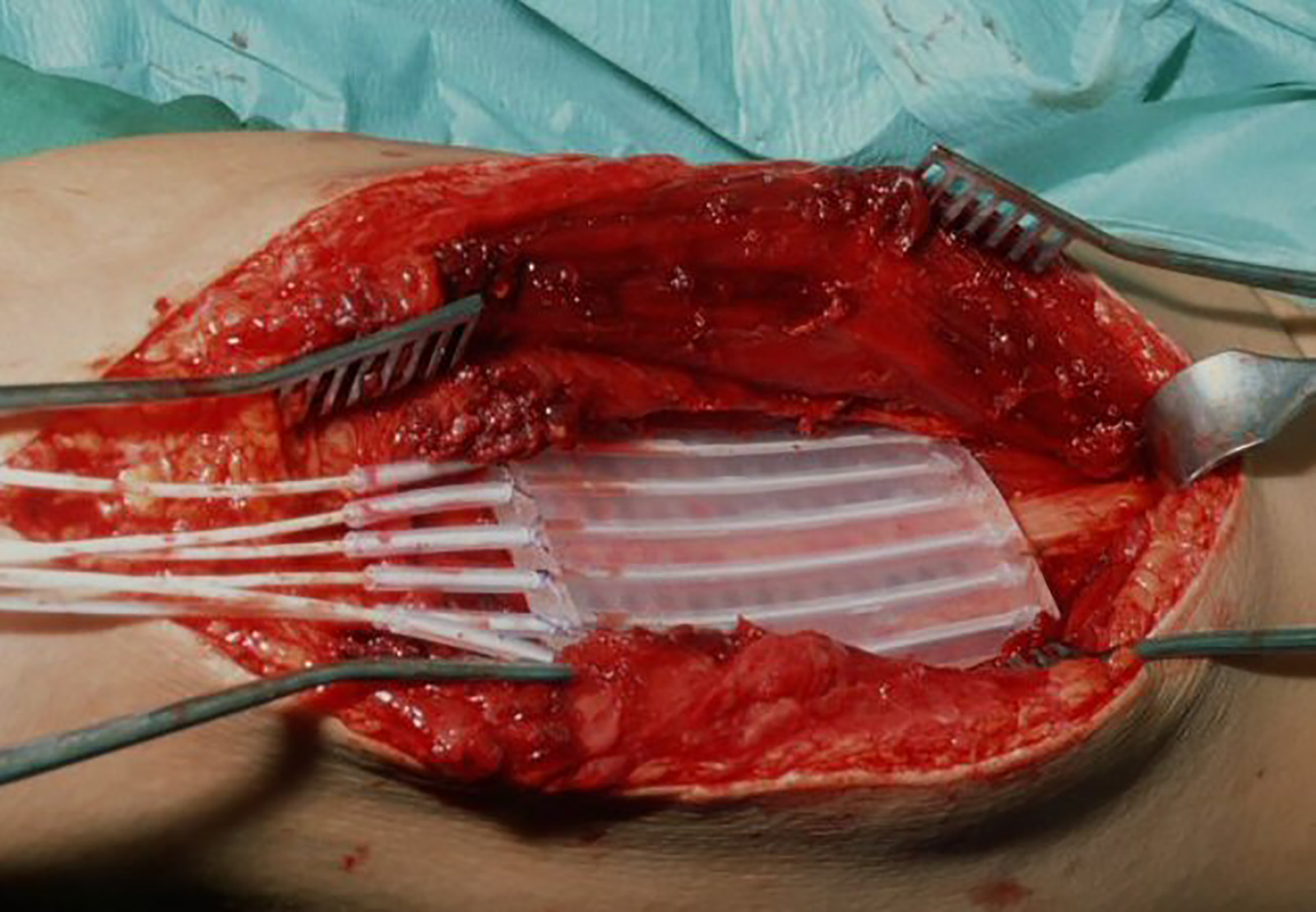
- im Einzelfall präoperative Bestrahlung bei G 3 Sarkom:
- wenn anhand der Bilder eine weite Resektion nicht möglich ist, da der Tumor zu Nahe am Gefäß-Nerven-Bündel liegt und nur durch eine Amputation adäquate Resektionsgrenzen gewahrt bleiben
- es besteht die Gefahr, dass:
- der Tumor weiter wächst
- das postoperative Infektionsrisiko erhöht ist
- Vernarbungen nach Bestrahlung die Operation erschweren
- postoperative Bestrahlung: senkt Lokalrezidivrate bei G 3 Sarkomen, verbessert aber die Überlebensrate nicht
- Wert der Strahlentherapie sehr umstritten
Prognose / Komplikationen:
- Langzeitüberlebensrate abhängig vom Grading:
- G 1: >80%
- G 2: ca. 60%
- G 3: ca. 40%
- G3 mit Metastasen: 10%
- Lokalrezidivrate abhängig vom Grading und Resektionsrand, bei G 3 Sarkomen:
- radikal: < 10%
- weit: 20%
- marginal: 40%
- intraläsional: 100%
- Fernmetastasierung: häufiger bei G 3 Sarkomen
