Morbus Perthes
- Erstbeschreiber:
- Legg (Amerikaner)
- Calvé (Franzose)
- Perthes (Deutscher, Schüler von Trendelenburg)
- M. Perthes: stadienweise verlaufende Nekrose und Reparatur des Hüftkopfes bei einem sonst gesunden Kind
- Inzidenz: 15 / 100 000
- Jungen : Mädchen=5:1
- selten bei Schwarzen und Chinesen
- Ätiologie: verschiedene Theorien
- arterieller Gefäßverschluss
- Störung des venösen Abflusses mit sekundärer Minderdurchblutung des Hüftkopfes
- Blutviskosität: einige Patienten mit Perthes haben eine höhere Blutviskosität, die die Durchblutung des Kopfes verringern könnte
- Wachstumsstop: viele Kinder mit Perthes haben ein um 2-3 Jahre verzögertes Skelettalter; da die Gefäße durch die Wachstumsfuge ziehen, könnte dies eine Minderdurchblutung des Kopfes erklären
- Ernährung: tritt gehäuft in unteren sozialen Schichten auf
- genetisch: 35 mal erhöhtes Risiko bei Verwandten 1. Grades
- Verlauf: Waldenström-Stadien
- 1. Stadium: avaskuläre Phase, Gelenkspalt verbreitert
- 2. Stadium: Revaskularisierung, Verdichtung des Knochens (Kondensationsstadium), subchondrale Frakturen, die ersten Symptome treten auf
- 3. Stadium: Zerfall des Hüftkopfes mit teils osteopenischen, teils sklerotischen Anteilen, das Acetabulum deformiert den weichen Knochen (Fragmentationsstadium)
- 4. Stadium: Wiederaufbau des Hüftkopfes (Reparationsstadium)
- 5. Stadium: Phase der Wachstumsstörung, es kommt zu einer relativen Verkürzung des Schenkelhalses (Coxa brevis) bei gleichzeitig normalem Wachstum des Trochanter major
- 6. Stadium: der Kopf remodelliert sich über die kommenden 5 Jahre und erreicht ein Endstadium
Einteilung:
Catterall:
- Stadium 1: Hüftkopfnekrose im anterolateralen Quadranten
- Stadium 2: Hüftkopfnekrose im vorderen Drittel des Hüftkopfes
- Stadium 3: ¾ des Hüftkopfes sind von der Hüftkopfnekrose betroffen
- Stadium 4: der ganze Hüftkopf betroffen
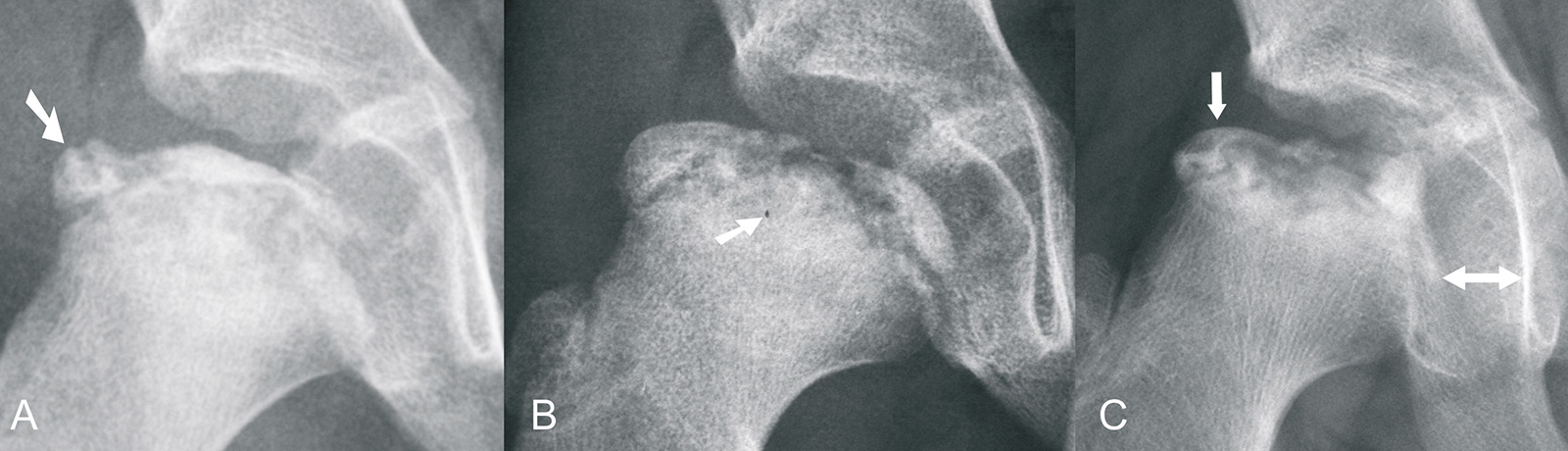
“head at risk” Zeichen nach Catterall:
- laterale Verkalkung: Verkalkungen lateral des Hüftkopfes
- Subluxation: Verschiebung des Kopfes nach lateral (Abstand des Kopfes zur Tränenfigur vergrößert)
- metaphysäre Mitbeteiligung: Ausdehnung der nekrotischen Areale auf die Metaphyse
- „Gage“ Zeichen: dreiecksförmige Osteopenie im lateralen Kopfanteil
- Horizontalisierung der Epiphysenfuge
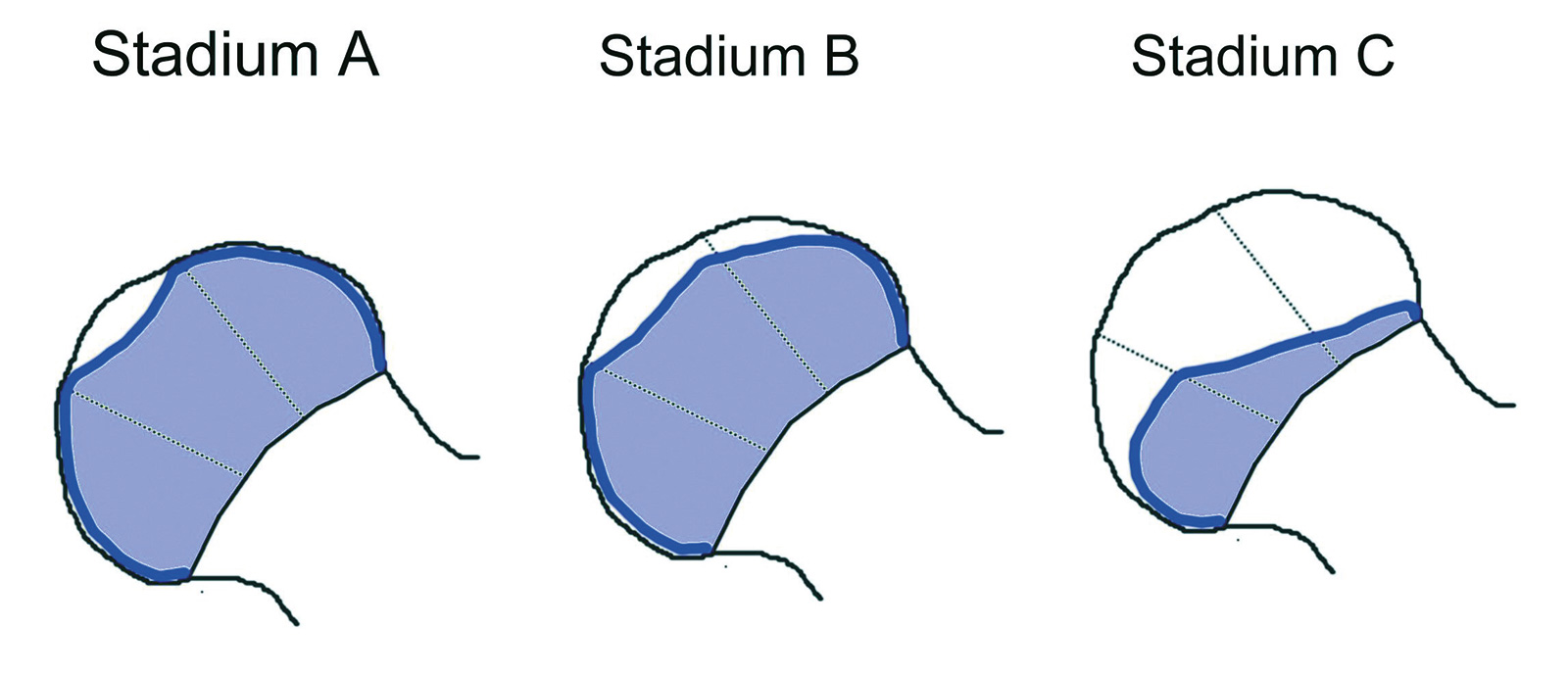
Herring: „lateral pillar classification“
- Stadium A: lateraler Pfeiler nicht betroffen
- Stadium B: > 50% der Höhe des lateralen Pfeilers erhalten
- Stadium C: <50% der Höhe des lateralen Pfeilers erhalten
Klinik / Diagnose:
- Knieschmerzen
- Hüftschmerzen
- Hinken
- Bewegungseinschränkung, Viererzeichen: Abstand zwischen Unterlage und Außenseite
des Kniegelenks ist größer als 20 cm
- Altersgipfel: 4-7 Jahre (18 Monate – 14 Jahre)
- Röntgen: AP und lateral
- Frühzeichen: Verbreiterung des Gelenkspaltes
- Knochenszintigrafie: als erstes positiv, heute vom MRT verdrängt
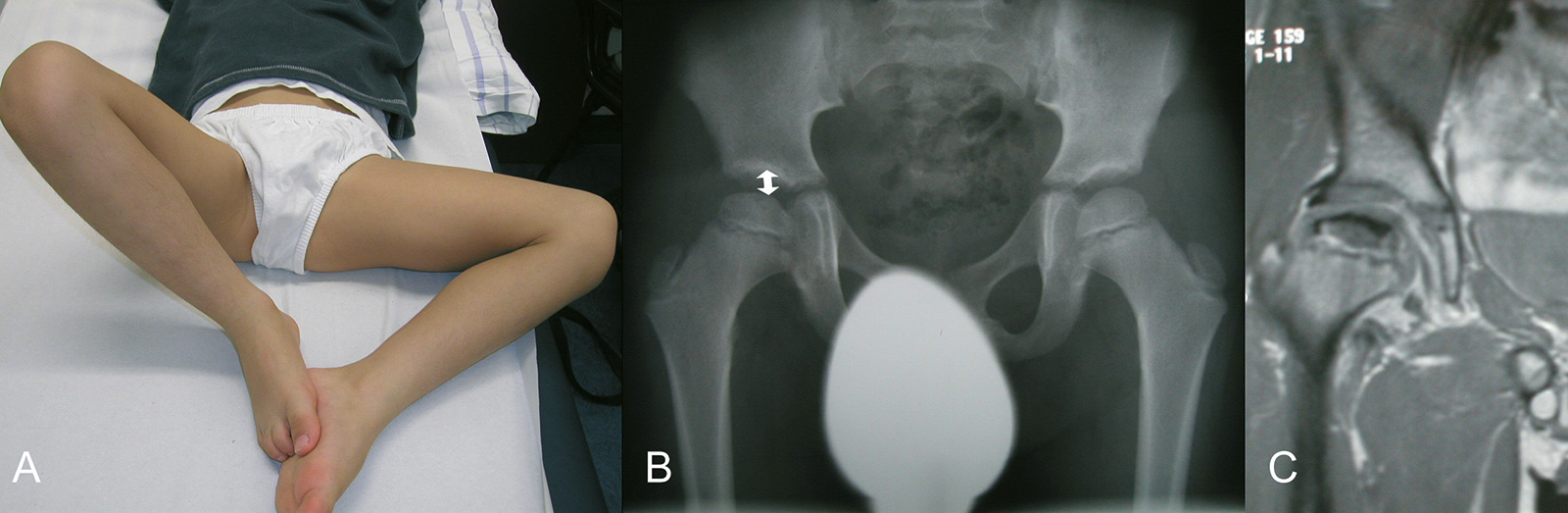
- MRT: zur Frühdiagnose bei unauffälligem Röntgenbild, prognostisch und therapeutisch hat die MRT-Bildgebung keine Konsequenz
- Differentialdiagnose:
- spondyloepiphysäre Dysplasie und multiple epiphysäre Dysplasie:
- beidseits
- auch Hände, Knie und Wirbelsäule betroffen
- andere Familienmitglieder betroffen
- epiphysäre Dysplasie
- Hypothyreose, M. Gaucher, Pankreasinsuffizienz
- Sichelzellanämie, Thalassämie, Hämophilie
- Down Syndrom
- Spina bifida
- Chondroblastom
- eitrige Coxitis
- Trauma
- Osteochondrosis dissecans
Therapie:
- „Der Arzt sollte den natürlichen Verlauf der Erkrankung kennen, bevor er eine Behandlungeinleitet. Therapie sollte der Versuch sein, den natürlichen Verlauf positiv zu beeinflussen“M. Rang (Wenger DR, Rang M. The Art and Practice of Children’s Orthopaedics)- der natürliche Verlauf wird durch folgende Faktoren beeinflusst:
- Alter: Skelettalter
- wichtigster Prognoseparameter
- Beginn nach dem 6. Lebensjahr: schlechtere Prognose
- Bewegungsumfang: bei einem guten Bewegungsumfang ist ein günstiger Verlauf wahrscheinlich (wichtiger Verlaufsparameter)
- Catterall Klassifikation: Stadium1 hat eine günstige Prognose
- Herring Klassifikation: Stadium C schlechteste Prognose
- „head at risk“ Zeichen nach Catterall:
- nur die laterale Verkalkung und die Subluxation, beide Hinweis auf ein schlechtes Containment (Kopf ist nicht mehr vollständig vom Acetabulum umfasst), haben eine prognostische Bedeutung
- die metaphysäre Mitbeteiligung hat nur eine geringe, das Gage-Zeichen und die Horizontalisierung der Epiphyse haben keine prognostische Bedeutung
- Geschlecht:
- Mädchen schlechtere Prognose
- Ziel der Therapie ist es, die Patienten herauszufiltern, die einen ungünstigen Verlauf nehmen und diese rechtzeitig, ggf. chirurgisch, zu behandeln
- Allgemeines Problem: es ist schwierig nachzuweisen, dass eine Therapie einen günstigen Effekt hat, da ein großer Teil der Patienten auch ohne Behandlung ausheilt, die Fallzahlen gering sind und sich die Klassifikation im Verlauf verändert
- Containment:
- der Kopf sollte so in der Pfanne eingestellt werden, dass der gesamte knorpeltragende Anteil des Kopfes Kontakt zum Acetabulum hat und so die Reparatur des Kopfes sphärisch und kongruent zur Pfanne erfolgt
- Voraussetzung ist eine gute Hüftgelenksabduktion
- Hüftabduktion: die lateralen Anteile des Kopfes werden in die Pfanne gedreht und so die Entwicklung einer lateralen Verkalkung mit dem Endstadium des „Hinge Abduction“ vermieden
- da die Pfanne nur einen Teil der Kopfoberfläche umfassen kann, ist eine gute Beweglichkeit für die Heilung des M. Perthes entscheidend
- ein grundlegendes Behandlungsziel ist der Erhalt der Beweglichkeit:
- liegt keine Bewegungseinschränkung vor:
- Krankengymnastik zum Erhalt der Beweglichkeit
- Entlastung des Gelenks:
- ein positiver Effekt von Bettruhe oder Entlastung (mit Thomas Schiene, Mainzer Orthese etc.) ist bis heute nicht bewiesen
- aus diesem Grunde sollte auf eine derartige Behandlung verzichtet werden
- Sport:
- Schwimmen, Fahrradfahren möglich
- kein Springen, Joggen, Turnen und Kontaktsport
- liegt eine Bewegungseinschränkung vor:
- Schmerztherapie
- Entlastung an 2 Unterarmgehstützen & Krankengymnastik
- wenn Abduktion <40 Grad trotz Therapie:
- evtl. Botox Injektion in die Adduktoren und weitere 6-12 Wochen Krankengymnastik, wenn weiterhin Abduktion <40 Grad dann:
- Arthrografie
- keine Hinge-Abduction und keine Risikozeichen (laterale Subluxation und laterale Verkalkung): Adduktoren- und ggf. Psoassehnentenotomie
- anschließend Gipsliegeschale: Krankengymnastik aus der Schale (PDA-Katheter)
- wenn der Kopf bei einer Abduktion von 30 Grad in die Pfanne eingestellt werden kann, ohne dass eine Hinge-Abduction auftritt und Alter ≥5 Jahre, dann varisierende Osteotomie und/oder Salter Osteotomie
- zeigt die Arthrografie, dass bei der Abduktion der Kopf aufgrund lateraler Verkalkungen an den Rand der Pfanne anschlägt (Hinge-Abduction Zeichen), dann ist eine Sehnenverlängerung oder ein knöcherner Eingriff nicht erfolgversprechend, ggf. kann die laterale Verkalkung („Bump“) im Sinne einer Cheilektomie abgetragen werden (Indikation für Hüftarthroskopie (aktuelle Literatur))
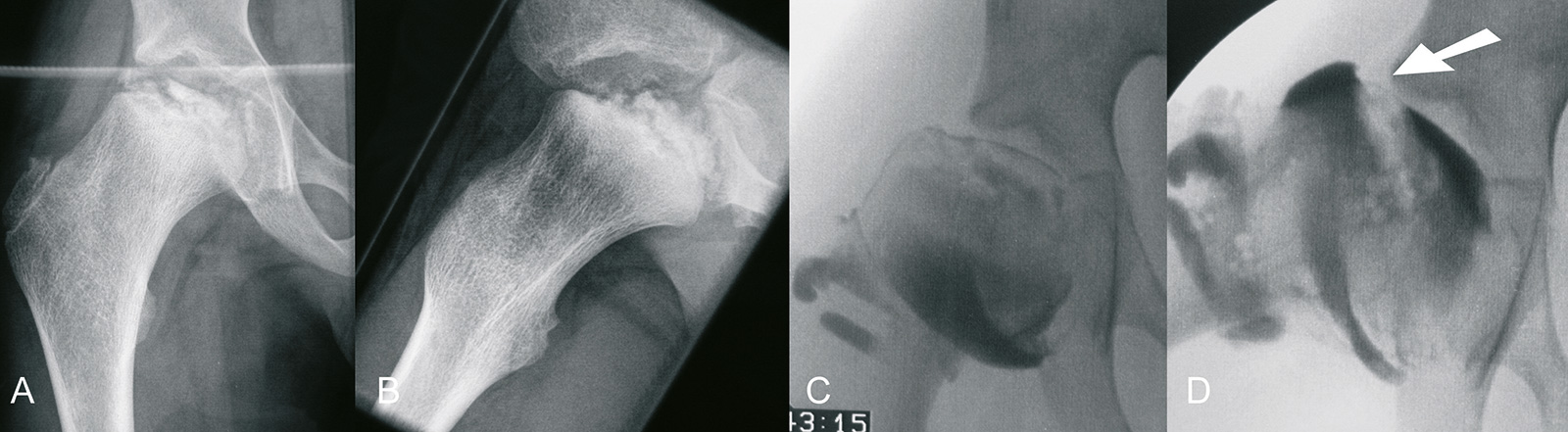
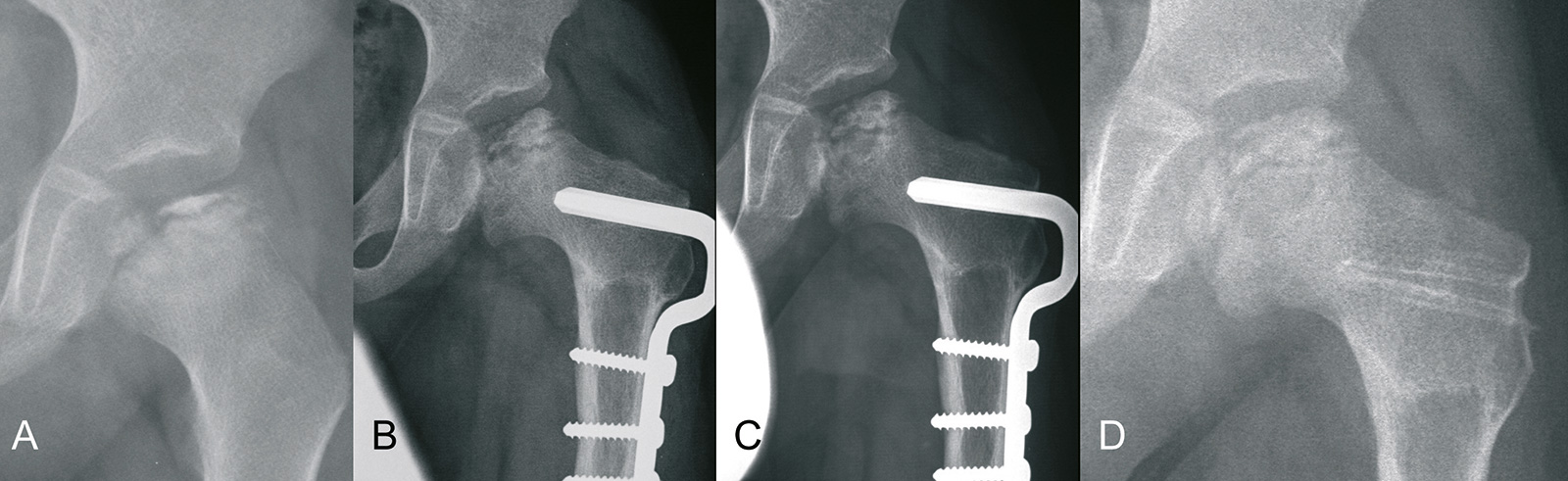
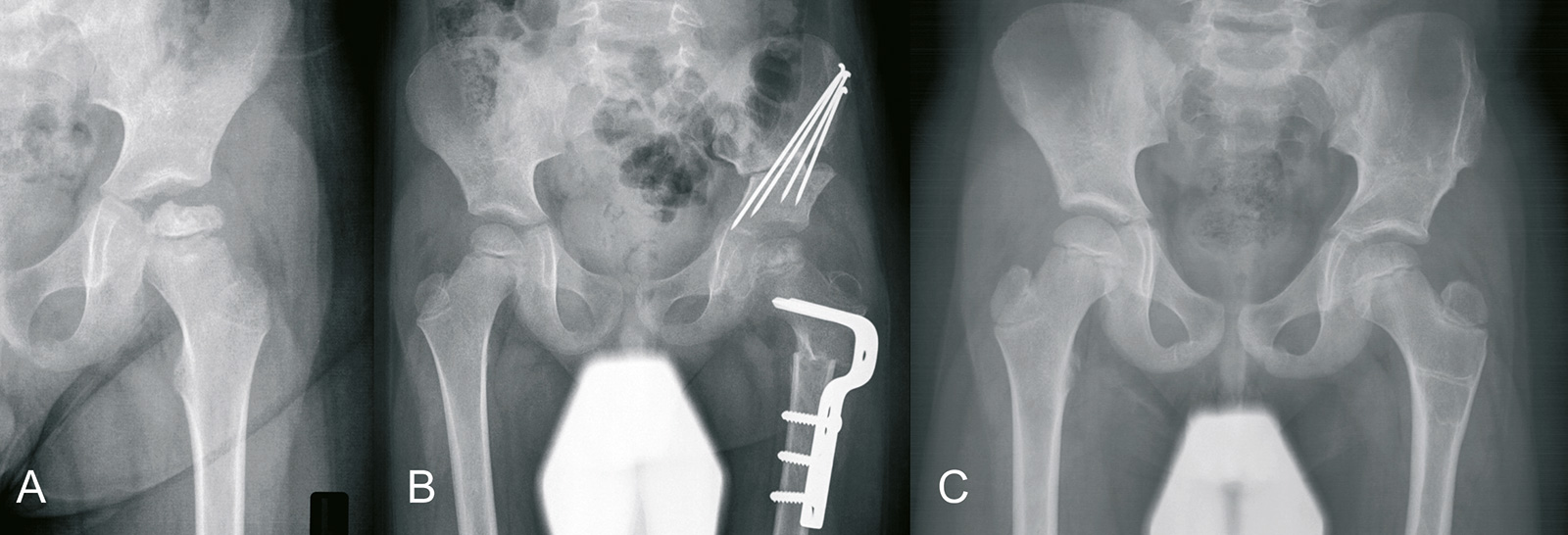
Prognose / Komplikationen:
- gute Prognose:
- Alter <6 Jahre zum Diagnosezeitpunkt
- keine Subluxation oder laterale Verkalkung
- gute Beweglichkeit
- Therapie:
- Modifikation der sportlichen Belastung
- Krankengymnastik zum Erhalt der Beweglichkeit (ggf. Botox, Adduktorentenotomie)
- alle 3-6 Monate klinische und radiologische Verlaufsbeurteilungen
- schlechte Prognose:
- Alter > 6 Jahre
- eingeschränkte Beweglichkeit
- Catterall 3 & 4
- Herring Stadium C
- laterale Verkalkung
- Subluxation
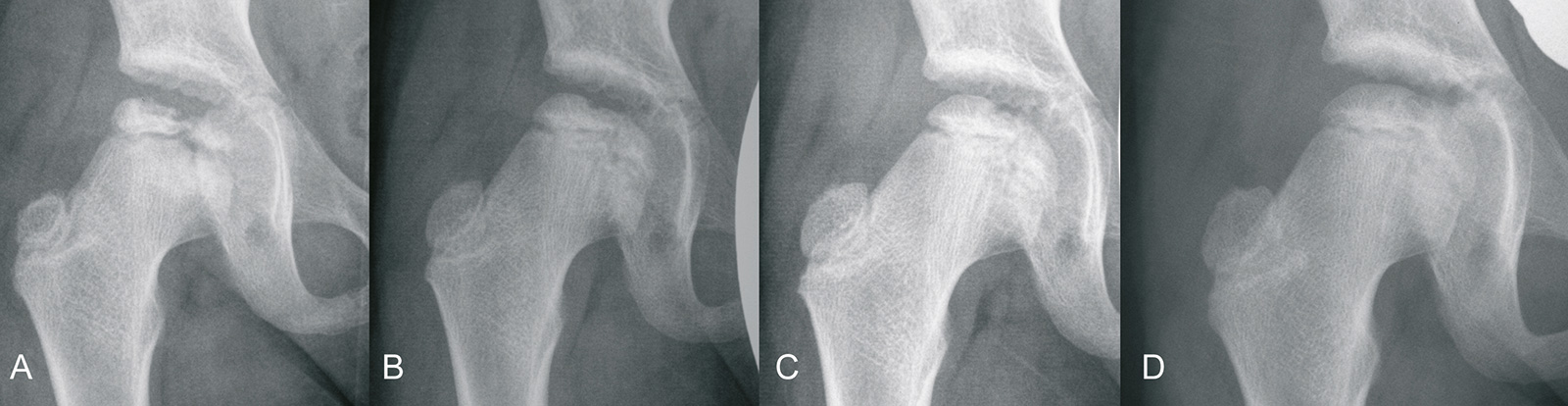
- Risiko einer Arthrose:
- Stuhlberg-Klassifikation anhand der Röntgenbilder zum Zeitpunkt der Ausheilung:
- Stadium 1 mit rundem Kopf und normaler Hüfte: Arthroserate 0%
- Stadium 2 mit rundem Kopf und Coxa magna: Arthroserate 16%
- Stadium 3 mit ovalem, pilzförmigem Kopf und Coxa magna: Arthroserate 58%
- Stadium 4 mit flachem Kopf, kongruent zum Acetabulum: Arthroserate 75%
- Stadium 5 mit inkongruentem, flachem Kopf: Arthroserate 100%
- nach 20-45 Jahren: 50-60% der Patienten haben ein gutes oder exzellentes Ergebnis
