Epiphysiolysis capitis femoris
Jungen : Mädchen=2 :1
- Risiko:
- Adipositas
- Schwarze
- Jugendliche
- Inzidenz: 2 / 100 000
- beidseitig?
- 20% initial beidseitig
- 41% innerhalb von 2 Jahren beidseitig
- wahrscheinlich häufig unbemerkte Ausheilung
- Alter: 12-14 Jahre
Einteilung:
Anamnesedauer:
- akut: Anamnesedauer <2 Wochen- chronisch: Anamnesedauer > 2 Wochen- akut auf chronisch: Anamnesedauer > 2 Wochen mit akuter Verschlimmerung
Gehfähigkeit:
- stabil: gehfähig
- instabil: nicht gehfähig
Klinik / Diagnose:
- typischer Patient: dicker Junge mit schwarzer Hautfarbe
- Knieschmerz: beim Kind immer an eine Hüfterkrankung denken
- Hilton’s Gesetz: weil Nerven neben den motorischen Fasern auch bestimmte Hautareale versorgen, kommt es zum Phänomen der fortgeleiteten Schmerzen
- Drehmann-Zeichen: Hüftbeugung führt zu Außenrotation
- akut:
- kurze Anamnesedauer (wenige Tage)
- vergleichbar einer Salter Typ 1 Fraktur
- nach Sportunfall oder Trauma plötzlich intensive Schmerzen
- nicht gehfähig
- keine Hinweise auf Remodelling im Röntgenbild (Abrundung der Metaphyse)
- chronisch:
- leichte Beschwerden seit Wochen und Monaten
- schleichender Beginn
- gehfähig
- Hinweis auf Remodelling im Röntgenbild (Abrundung der Metaphyse)
- akut auf chronisch:
- leichte Hüft- oder Kniebeschwerden seit mehreren Wochen und Monaten
- akute Verschlimmerung
- oft relativ ausgeprägter Abrutsch
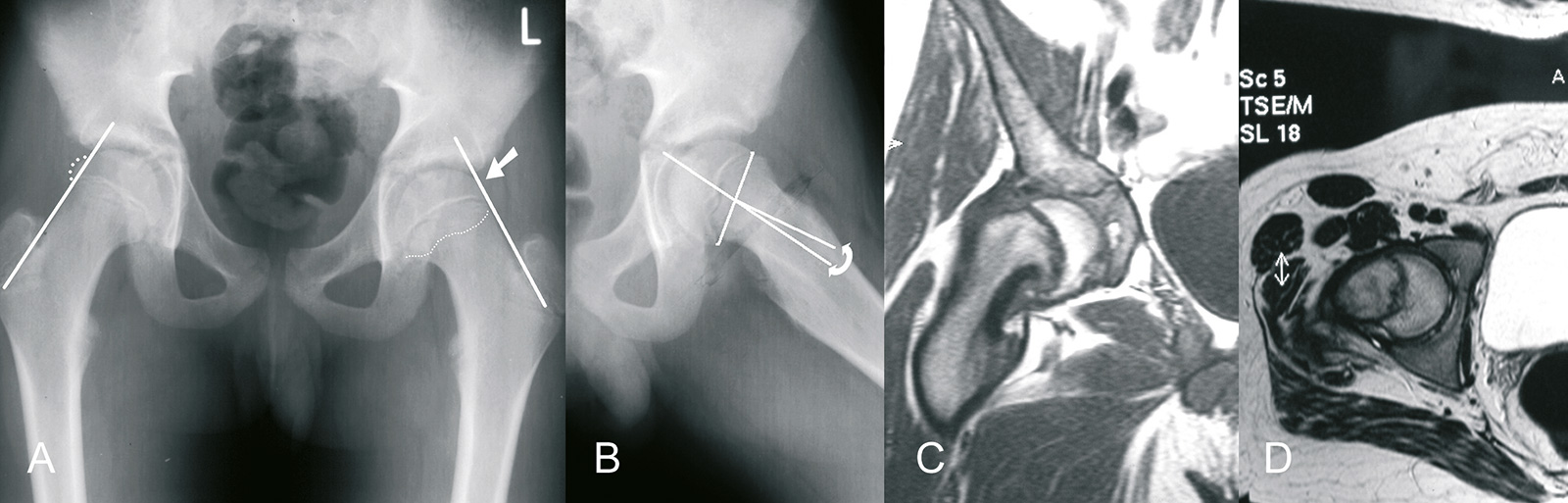
- Röntgen: AP und Lauenstein
- Klein’s-Linie: in der AP-Aufnahme läuft beim Gesunden eine Linie an den Schenkelhals durch den Hüftkopf, beim Hüftkopfabrutsch nicht
- Bloomberg’s Zeichen: in der AP Aufnahme Sklerosierung im epi-metaphysären Übergang aufgrund Doppelprojektion von Schenkelhals und verrutschter Epiphyse
- Abrutschwinkel in der Lauensteinaufnahme, da Aufnahme nicht standardisiert nur geringe Reproduzierbarkeit
Therapie:
- Die Verschraubung eines Hüftkopfabrutschs ist kein Anfängereingriff
- akut:
- umgehende perkutane Verschraubung
- einzige Situation, in der durch einen erfahrenen Kinderorthopäden eine Reposition versucht werden kann, alle anderen Orthopäden und Unfallchirurgen sollten direkt verschrauben
- da die Reposition eines chronischen Hüftkopfabrutsches mit erheblichen Komplikationen verbunden ist, sollte in jedem Fall gezielt nach Hinken bzw. leichten Hüft- und Knieschmerzen in den vergangenen Wochen und Monaten gefragt werden, um einen akuten, bei bestehendem chronischen, Abrutsch (akut auf chronisch) auszuschließen
- Reposition:
- Traktion mit gebeugtem Hüft und Kniegelenk für 1-2 Tage und dann Fixieren in der erreichten Reposition
- Reposition ( Flexion, Abduktion & Innenrotation) in Narkose und Fixierung
- avaskuläre Knochennekroserate bei Versuch einer Reposition: ca. 15%
- Reposition:
- perkutane Verschraubung
- post-OP 2 Wochen Entlastung/Teilbelastung
- alternativ K-Drahtfixierung beim jungen Patienten (3 -4 2mm K-Drähte)
- akut auf chronisch:
- keine Reposition: hohe Gefahr der Hüftkopfnekrose
- umgehende perkutane Verschraubung
- post-OP: 2-6 Wochen Entlastung/Teilbelastung an 2 Unterarmgehstützen
- chronisch:
- umgehende in-situ-Fixierung
- keine Reposition
- über 12-24 Monate schrittweise Besserung des Bewegungsumfangs
- Technik der Verschraubung:
- Markieren des Eintrittsortes mit K-Draht auf der Haut und Bildverstärker
- je ausgeprägter der Abrutsch, um so weiter anterior der Eintrittspunkt (Höhe Linea intertrochanterica bei signifikantem Abrutsch)
- K-Draht unter Bildverstärker in AP und Lauenstein in das Zentrum des Hüftkopfes
- Führungsdraht im rechten Winkel zur Epiphyse einbringen
- nach Kontrolle fixieren mit einer kanülierten Schraube
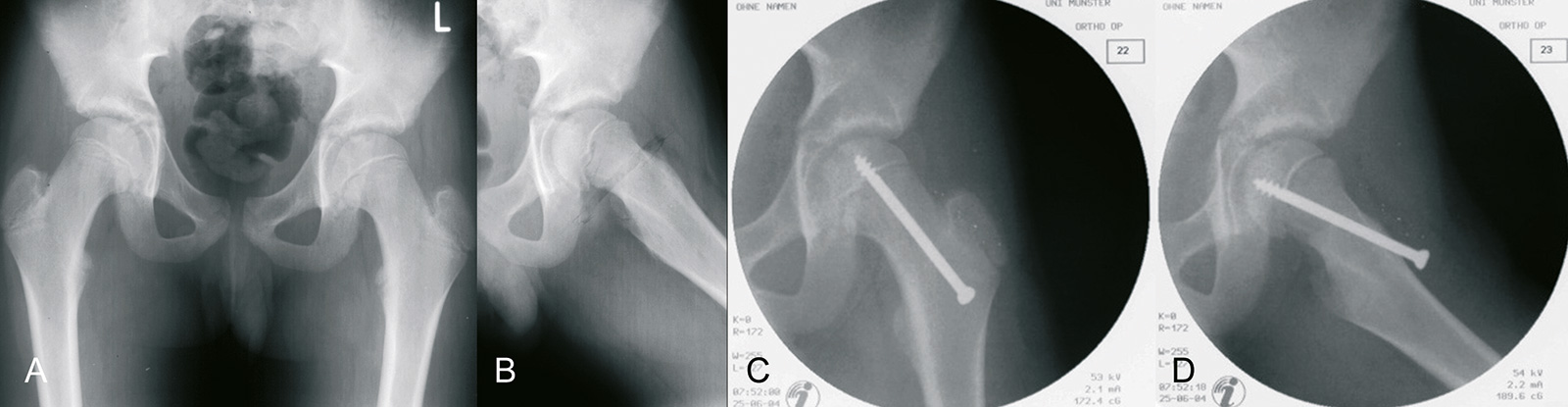
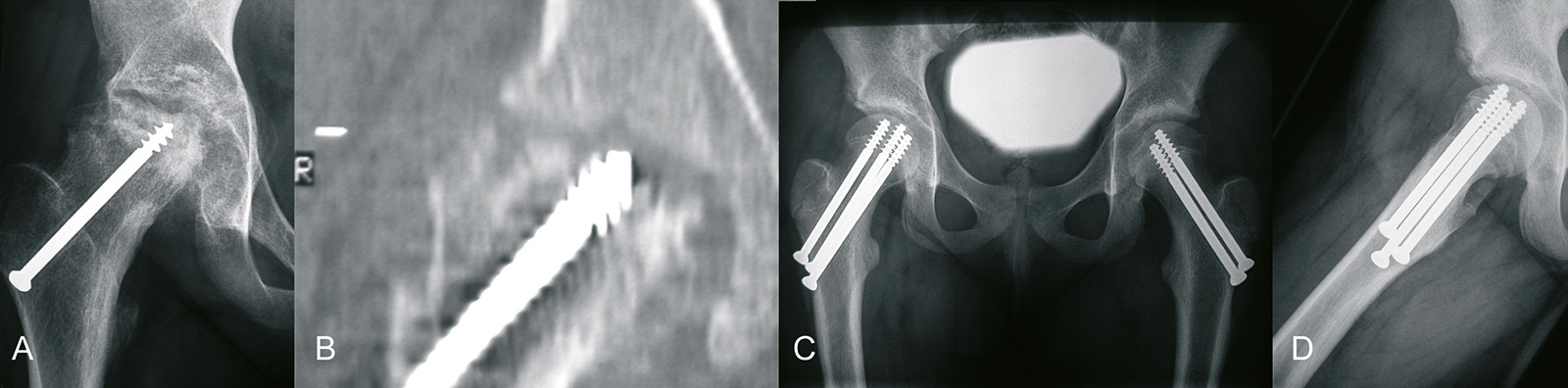
- post-OP:
- 2-6 Wochen Teilbelastung
- Walters & Simon: wenn die Schraube nicht im Kopfzentrum liegt, dann ist eine Penetration durch den Knorpel möglich, auch wenn die Schraube beim Röntgen in beiden Ebenen nicht in das Gelenk reicht
- Metallentfernung
- schwierig
- ausgedehnterer Zugang als für Verschraubung
- individuelle Indikation (nach Verschluss der Epiphyse), im Zweifelsfall sollte die Metallentfernung unterbleiben
- moderne Implantate erleichtern ME
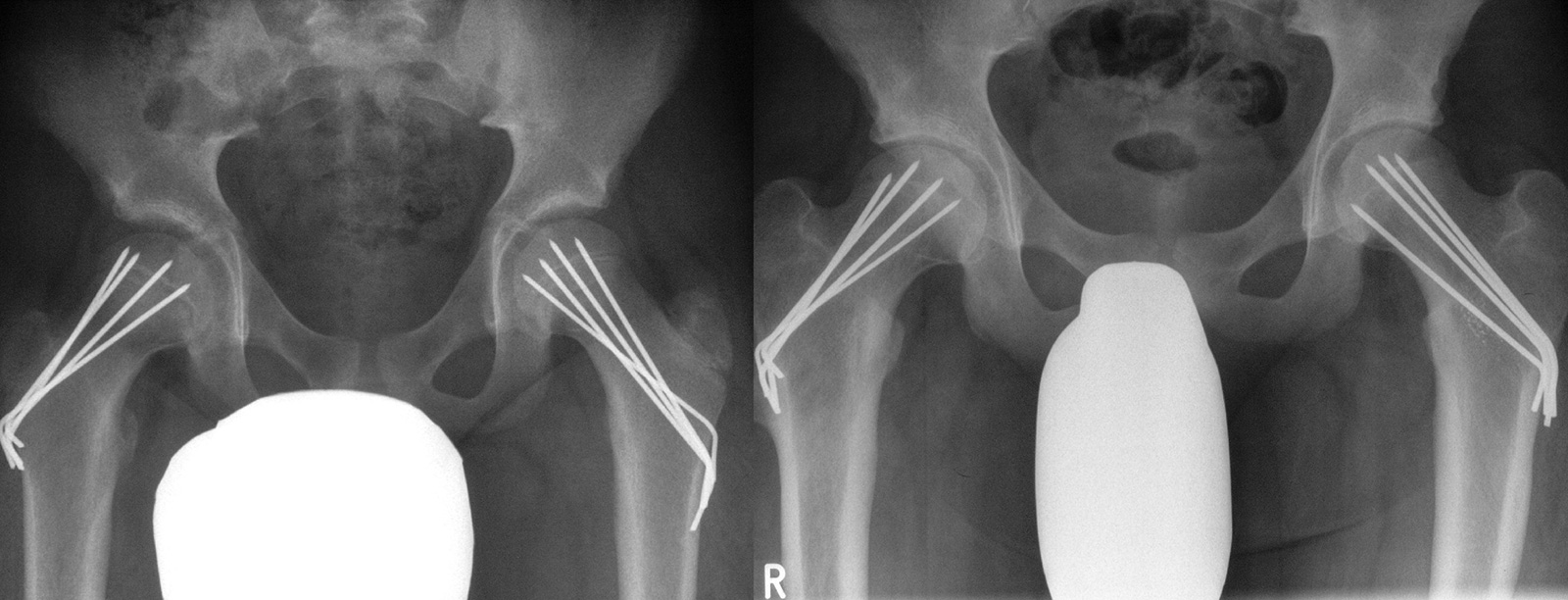
- Soll beidseits verschraubt werden?
- kontrovers
- in ca. 20% sind initial beide Seiten betroffen, diese Patienten sollten natürlich beidseits verschraubt werden
- von den restlichen 80% erleiden im Verlauf ca. 25% einen Abrutsch
- für Kinder mit vernünftigen Eltern, die regelmäßige Verlaufskontrollen einhalten und sich umgehend bei Beschwerden vorstellen, muss die Gegenseite nicht prophylaktisch verschraubt werden
- Vorteil einer beidseitigen Verschraubung besteht auch darin, dass es mit zunehmendem Wachstum zu keiner Beinlängendifferenz kommt
- klinisch & radiologisch Verlaufskontrolle nach 3, 6, 12 und 24 Monaten: Ausschluss einer Hüftkopfnekrose
- nach 1-2 Jahren Ausheilung:
- Abrutsch > 50 Grad (Hefti) oder
- <90 Grad Hüftbeugung & Außenrotationskontraktur (Wenger DR, Rang M)
- dann Korrekturosteotomie:
- subkapitale Keilosteotomie: aufgrund der hohen avaskulären Knochennekroserate nicht indiziert
- Imhäuser Osteotomie: (Deutschland)
- bei moderatem Abrutsch
- intertrochantäre Flexions-, Rotations- und Valgisierungsosteotomie
- Winkelplattenosteosynthese
- Southwick: (USA)
- 3-D Rekonstruktion
- Flexion & Valgisierung
- Innenrotation des distalen Femurs, um Außenrotationsfehlstellung zu korrigieren
- Winkelplattenosteosynthese
- Osteotomie in akuter Phase: hohe Komplikationsrate
Komplikation / Prognose:
- avaskuläre Knochennekrose:
- regelmäßige Verlaufskontrollen in den ersten 24 Monaten
- häufig nach nicht indiziertem Repositionsversuch
- Therapie:
- Hüftkopfkollaps: penetriert die Schraube in das Gelenk: Metallentfernung
- Entlastung/Teilbelastung an 2 Unterarmgehstützen
- Krankengymnastik zum Erhalt der Beweglichkeit
- ggf. Verbesserung des Containments durch varisierende Umstellung und/oder Salter Osteotomie
- valgisierende Umstellung bei lateraler „Hinge Abduction“
- ggf. Arthrodese oder Hüftprothese
- Chondrolyse:
- meistens iatrogen durch permanente Penetration einer Schraube oder eines Fixierungsdrahts in das Gelenk
- Therapie: Metallentfernung, CPM und Entlastung, ggf. später Hüftarthrodese
- seltener bei verzögerter Diagnose eines Hüftkopfabrutsches: wahrscheinlich sekundär auf der Basis einer reaktiven entzündlichen Synovialitis
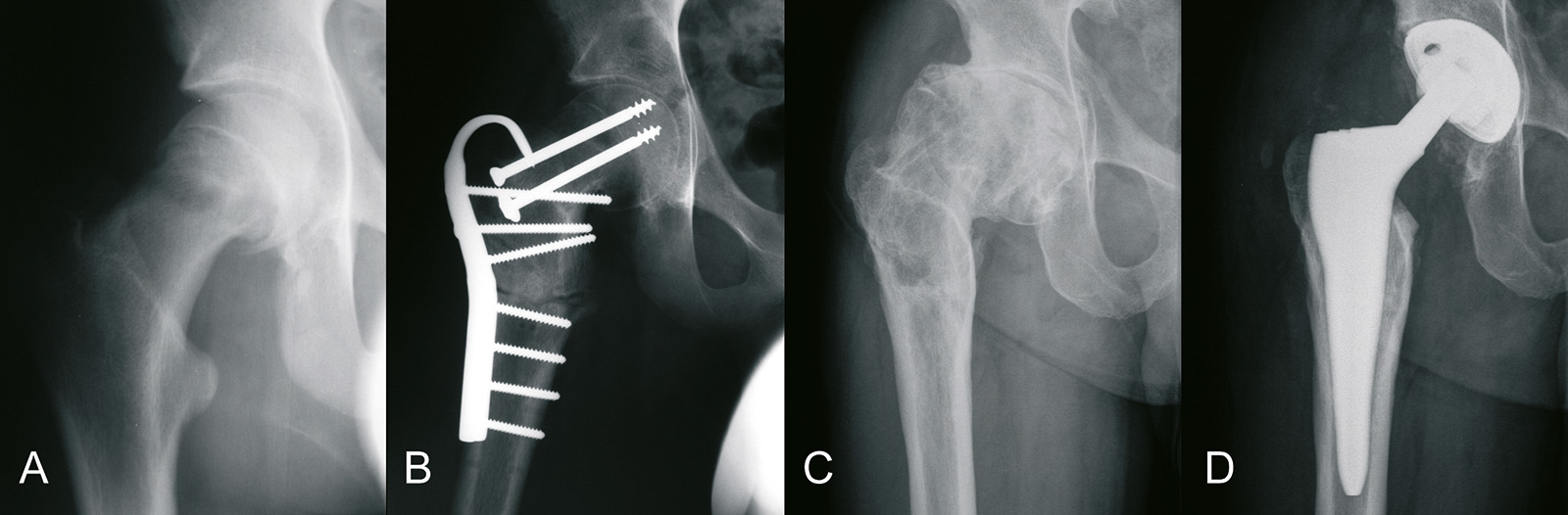
- Arthrose:
- Hüftkopfabrutsch ist eine präarthrotische Deformität (CAM Impingement)
- nach 30 Jahren:
- Abrutschwinkel von 40 Grad: 15% der Patienten
- Abrutschwinkel von 60 Grad: 25% der Patienten
