Meniskusverletzung
- der Meniskus ist ein Faserknorpel mit vor allem zirkumferenten und weniger radialen Kollagenfaserbündeln
- 90% Typ 1 Kollagen
- von der Geburt an verringert sich die Gefäßversorgung bis zum 10. Lebensjahr, dann
werden noch ca. 10-25% der äußeren Meniskusanteile direkt durch Blutgefäße versorgt
- Mechanorezeptoren im Vorder- und Hinterhorn sind verantwortlich für propriozeptives
Feedback (?)
- Kontaktfläche vergrößert:
- mediale Meniskektomie ca. 50-70% reduzierte Kontaktfläche und 100% vermehrte Belastung
- laterale Meniskektomie ca. 40-50% reduzierte Kontaktfläche und 200-300% erhöhte Belastung
- partielle Meniskektomie ca. 10% reduzierte Kontaktfläche und 65% erhöhte Belastung
- Pufferfunktion: Meniskusgewebe ca. 50% der Steifigkeit des Knorpels, eine Meniskektomie reduziert die Schockabsorbtion um 20%
- Meniskus ist ein AP-Kniegelenksstabilisator vor allem nach einer vorderen Kreuzbandruptur
- Inzidenz: ca. 70 Meniskuseinrisse auf 100 000 Menschen pro Jahr
- Epidemiologie:
- Männer : Frauen = 3:1
- Männer 20.-30. Lebensjahr
- Frauen 11.-20. Lebensjahr
- akute vordere Kreuzbandruptur: eher lateraler Meniskuseinriss
- chronische Instabilität nach Kreuzbandruptur: eher medialer Meniskusriss
- Tibiaplateaufraktur: immer an Meniskusläsion denken
- medialer Meniskus: aufgrund seiner Verbindung zum Lig. collaterale mediale obliquum stärker geführt und deshalb exponierter für eine Verletzung
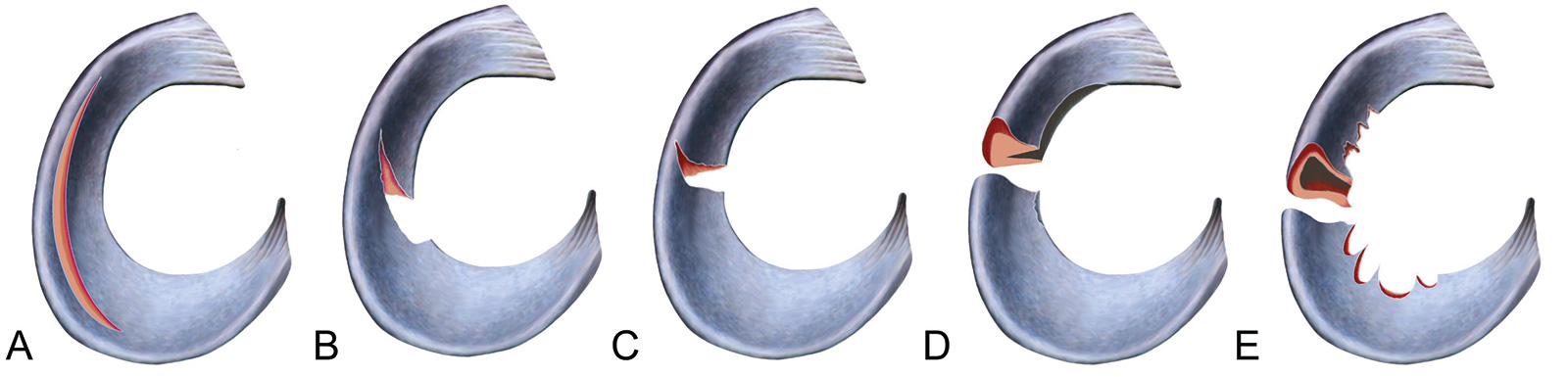
Einteilung:
- vertikal longitudinal (Korbhenkelriss):
- häufig instabil
- verursacht mechanische Symptome und Einklemmung
- meist ist der mediale Meniskus betroffen
- Lappenriss:
- Übergang hinteres zu mittlerem Meniskusdrittel
- Einklemmung möglich
- Radiärriss (Einriss senkrecht zur Meniskusoberfläche):
- Übergang hinteres zu mittlerem Drittel des Innenmeniskus oder Ansatz des Außenmeniskus
- kompletter Riss führt zu Verlust sämtlicher mechanischer Funktionen des Meniskus
- Horizontalriss:
- horizontale Spaltung des Meniskus parallel zur Gelenkfläche
- oft liegt gleichzeitig eine Meniskuszyste vor
- degenerative Meniskusveränderungen: ältere Patienten
Klinik / Diagnose:
- Pathomechanismus: Verdrehtrauma oder Hyperflexion
- Schmerz & Schwellung
- Bewegungseinschränkung, Blockierung
- Gelenkspalt-Druckschmerz: wahrscheinlich bestes klinisches Zeichen (nicht bei gleichzeitiger Kreuzbandruptur)
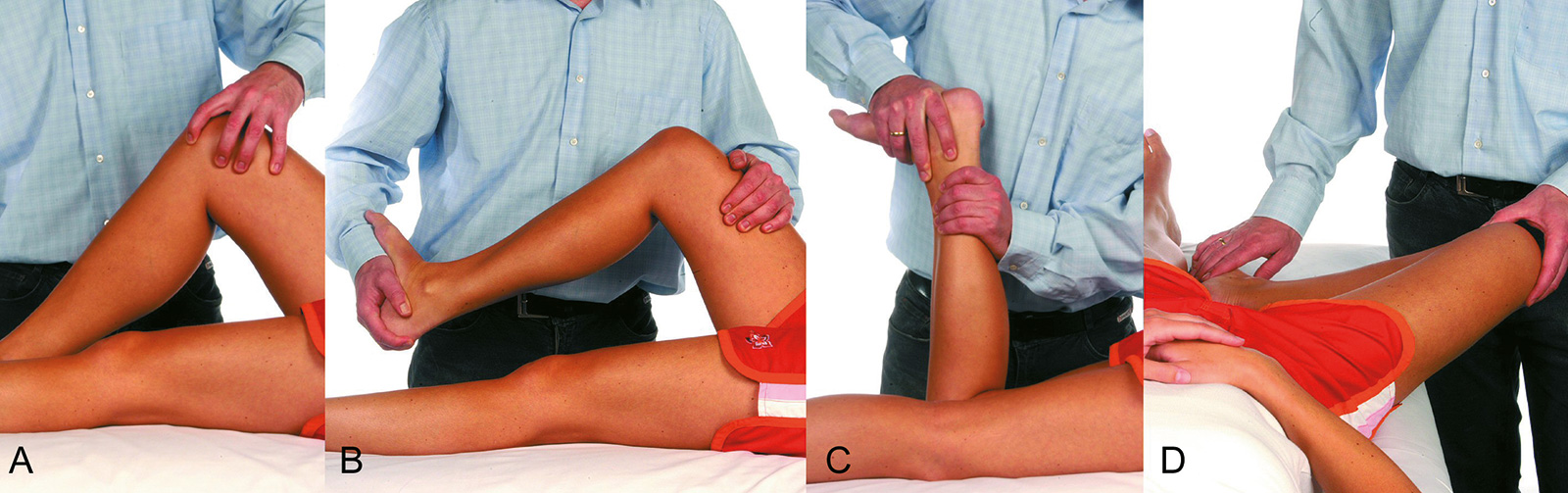
- Böhler-Zeichen: Varusstress führt zu Schmerz (medialer Meniskusriss)
- Steinmann 1: Schmerz bei ruckartiger Außenrotation (Innenmeniskus) bei Knieflexion (0-
130 Grad Beugung)
- Steinmann 2: Wandern des Schmerzpunktes nach dorsal mit zunehmender Flexion
- Apley Grinding: in Bauchlage bei 90 Grad gebeugtem Knie Rotation unter Druck (Schmerz
bei Innenrotation: Außenmeniskusriss, bei Außenrotation: Innenmeniskusriss)
- Payr: Varusstress im Schneidersitz: Innenmeniskus-Hinterhorn
- McMurray: Außenrotation des Unterschenkels bei maximal gebeugtem Kniegelenk und
langsame Streckung des Knies führen zu einem Schnappen oder Schmerzen entlang des
medialen Gelenkspaltes: medialer Meniskusriss (in den USA Test der Wahl)
- Röntgen:
- AP im Stehen bei 30 Grad Flexion (höhere Sensitivität zum Nachweis Gelenkspaltverschmälerung (Schuss-Aufnahme)
- seitliche Aufnahme und Patella-tangential-Aufnahme (skyline view)
- MRT:
- hohe Kosten und Gefahr der Fehlinterpretation
- Genauigkeit von ca. 95%, wenn Diagnosekriterien berücksichtigt werden
- Meniskus: homogenes hypointenses Signal
- mit zunehmendem Alter: hyperintense Signale im Meniskus, diese sind Ursache für Fehlinterpretationen
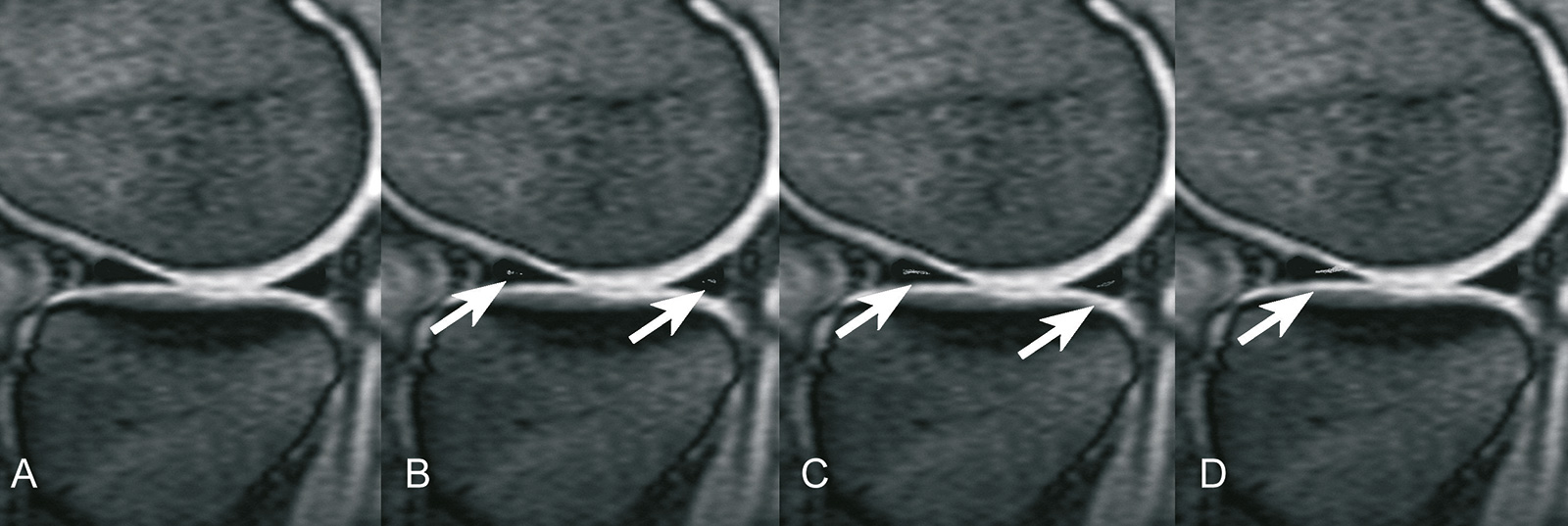
- Einteilung:
- Grad 0: homogenes hypointenses Signal
- Grad 1: Signalanhebung im Meniskus ohne Kontakt zur Oberfläche
- Grad 2: lineare Signalanhebung ohne Kontakt zur Oberfläche
- Grad 3: Signalanhebung, die bis zur Meniskusoberfläche reicht
- nur Grad 3 ist mit einem Meniskusriss vereinbar!
- asymptomatische Patienten haben in bis zu 13% (≤45 Jahre) und bis zu 36%
(>45 Jahre) der Fälle einen Meniskusriss im MRT
- Arthroskopie: Gold Standard zur Diagnose eines Meniskusrisses
Therapie:
konservative Therapie:
- Modifikation der Belastung
- Krankengymnastik: Propriozeptions-, Koordinationstraining und Muskelaufbau
- NSAR
- Intraartikuläre Injektion (Lokalanästhetikum und Steroid) (Ropivacain weniger Chondrotoxisch beim jungen Patienten)
operative Therapie:
- Indikation:
- Symptome, die Alltagsaktivitäten, Berufsausübung oder Sport beeinträchtigen
- Druckschmerz entlang des Gelenkspaltes, Gelenkerguss, Bewegungseinschränkung, rezidivierende Gelenkblockierung, positive klinische Tests
- Versagen konservativer Therapie
- kein Hinweis auf andere Ursachen für Gelenkbeschwerden
- nur die wenigsten Patienten haben eine absolute Operationsindikation
- totale Meniskektomie: gehört in die Geschichtsbücher!
- arthroskopische partielle Meniskektomie: ist geeignet, mechanische Symptome zu beheben, jedoch wird die Belastbarkeit des Knies verringert
- Meniskusnaht:
- Einteilung, um Gefäßversorgung im Rissbereich zu beschreiben:
- „Red on Red”, d.h. Riss im Bereich des gefäßversorgten äußeren Meniskusanteils
- „Red on White”
- „White on White”, d.h. Riss im Bereich des nicht mehr gefäßversorgten inneren Meniskusanteils
- eine Meniskusnaht ist nur im „Red on Red“ Bereich indiziert
- Meniskusheilung:
- es bildet sich Narbengewebe
- in der Literatur finden sich Hinweise, dass noch 12 Wochen nach einer Naht nur 26% der biomechanischen Eigenschaften der Gegenseite erreicht sind
- Ziel: verhindern oder verzögern vorzeitiger Knorpeldegeneration
- Operationstechnik:
- Korbhenkelriss & Lappenriss:
- Indikation zur Naht:
- Riss >5 mm
- ≤3mm vom Übergang zur Kapsel („Red on Red“)
- relativ frischer Riss
- junger Patient
- stabiles Knie
- alle anderen Patienten: partielle Meniskektomie
- Radiärriss: in der Regel keine Indikation zur Naht
- Horizontalriss: in der Regel keine Indikation zur Naht, Ziel partielle Resektion des unteren Blattes
- degenerativer Meniskusriss: keine Daten, dass eine partielle Meniskusresektion das Fortschreiten der Arthrosesymptome beschleunigt; bei den meisten Patienten erfolgt eine Glättung der Auffaserung, um mechanische Symptome zu beseitigen
- Abriss des Hinterhorns: Refixierung
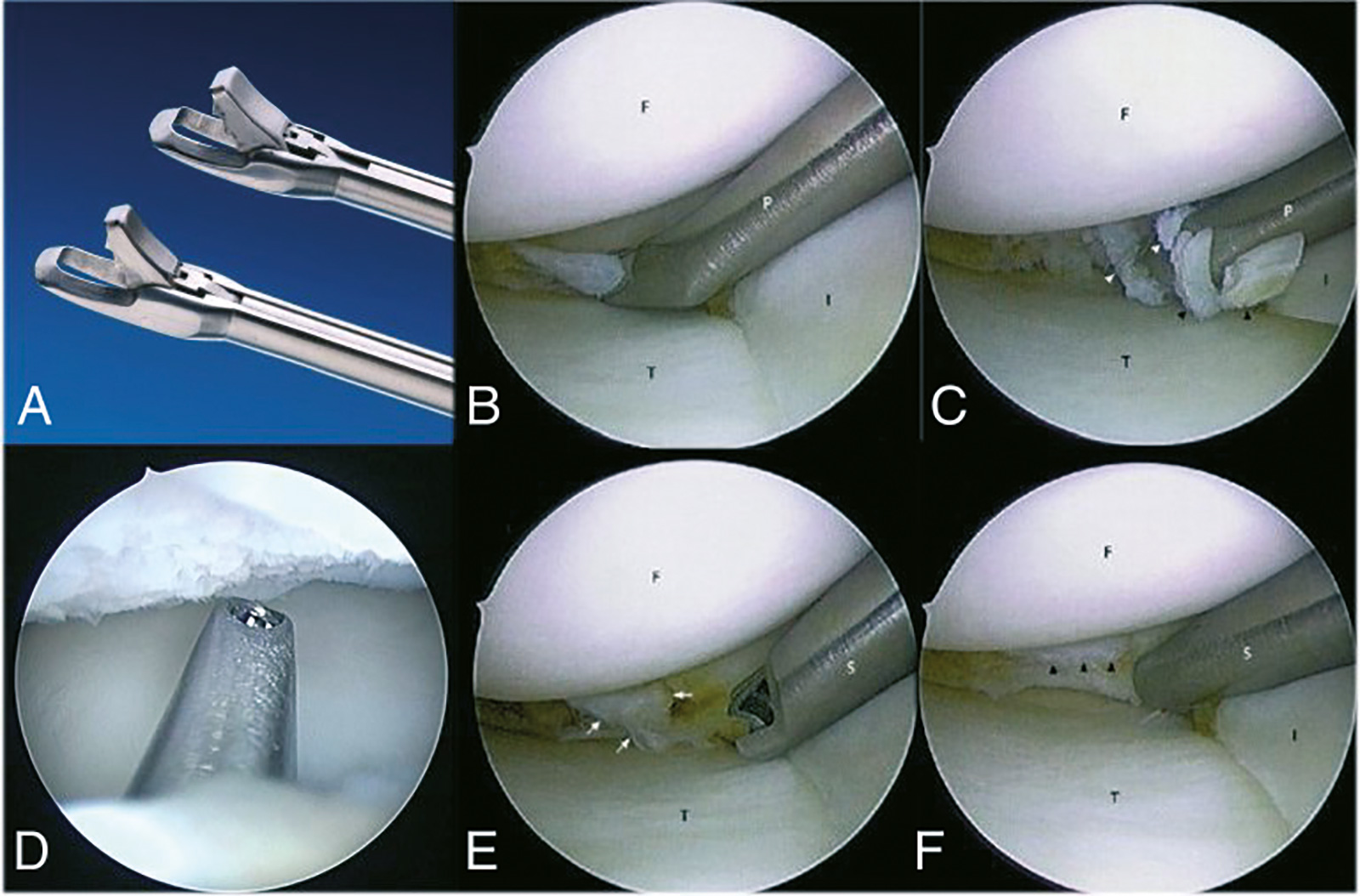
- Technik der Meniskusnaht:
- offene Naht: ggf. wenn gleichzeitig eine offene Bandrekonstruktion erfolgt
- Outside-in:
- offene Darstellung der posterolateralen Kapsel
- Faden wird mit Spinalnadel von außen durch den Meniskus geführt, mit einer Fasszange im Gelenk gefasst und nach außen gezogen
- mit einem Knoten versehen, wird das Ende wieder ins Gelenk gezogen und zieht so den Riss zusammen
- die äußeren Enden von zwei separaten Fäden werden dann außen auf der Gelenkkapsel verknotet
- Inside-out:
- die eleganteste Technik
- über eine gebogene Kanüle wird die Nadel zu dem gerissenen Meniskus geführt und kontrolliert durch den Meniskus geschoben, die Nadel wird außen über einen kleinen Zugang dargestellt und der erste Faden mit einer Klemme gesichert
- nun wird das zweite Fadenende über die Kanüle durch den Meniskus geschoben und außen gefasst, die beiden Enden werden dann außen über der Gelenkkapsel verknotet
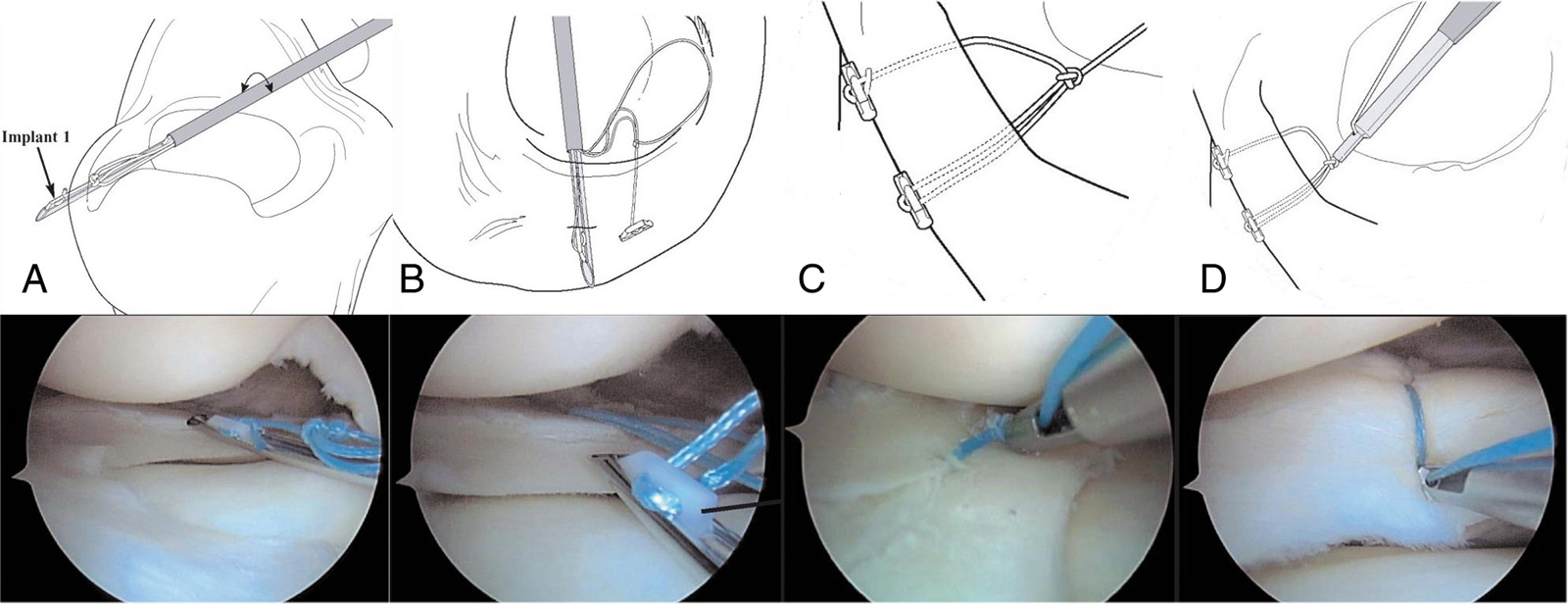
- All inside:
- verschiedene kommerzielle Systeme: Pfeile, Button, Anker, die über ein Zielgerät in den Riss appliziert werden und diesen zusammenziehen (Meniscal Dart, Fast-Fix, H-Fix, Meniscal Staple, Meniscus Arrow, Clearfix Screw etc.)
- technisch sind die kommerziellen Systeme einfacher und die Gefahr der Verletzung neurovaskulärer Strukturen ist geringer, jedoch sind die mechanischen Eigenschaften einiger Systeme weniger vorteilhaft
- hoffnungsvoll sind moderne fadenbasierte selbstknotende Systeme (Fast-Fix)
- Verbesserung der Meniskusheilung nach einer Naht durch:
- Anfrischen der Ränder des Risses
- Anfrischen der randständigen Synovialis (Blutung)
- ggf. Applikation von Blut oder Fibrin auf die Naht
- Nadelstiche in den Meniskus, um durch Einbluten die Heilung zu verbessern
- gleichzeitige Kreuzbandplastik, Healing Response
- post-OP:
- nach Naht
- Mobilisation in Streckung mit Schiene für 4 Wochen
- isometrisches Quadrizepstraining
- frühe passive Mobilisation
- 2 Unterarmgehstützen und Abrollen für 2 Wochen
- 2 Unterarmgehstützen und Teilbelastung 10 kg für 4 Wochen
- <90 Grad Beugung für 6 Wochen
- keine Kniebeuge für 3 Monate
- Sport nach 3-4 Monaten
- Level I Belastung erst nach 6 Monaten (Patient mit partieller Meniskektomie wesentlich früher sportfähig als Patienten nach Naht; Dilemma beim Leistungssportler)
- nach partieller Meniskektomie:
- bis zu 7 Tage schmerzadaptierte Belastung an 2 Unterarmgehstützen
- anschließend freie Mobilisation
- Allograft-Meniskusersatz mit und ohne Kreuzbandplastik:
- erste recht gute Ergebnisse, Langzeitergebnisse für frisch gefrorene Allografts besser (US-Studien)
- Meniskustransplantation vor allem für lateralen Meniskus, da hier stärkste Belastung nach Meniskektomie
- der mediale Meniskus sollte nur bei einer gleichzeitigen Kreuzbandruptur ersetzt werden
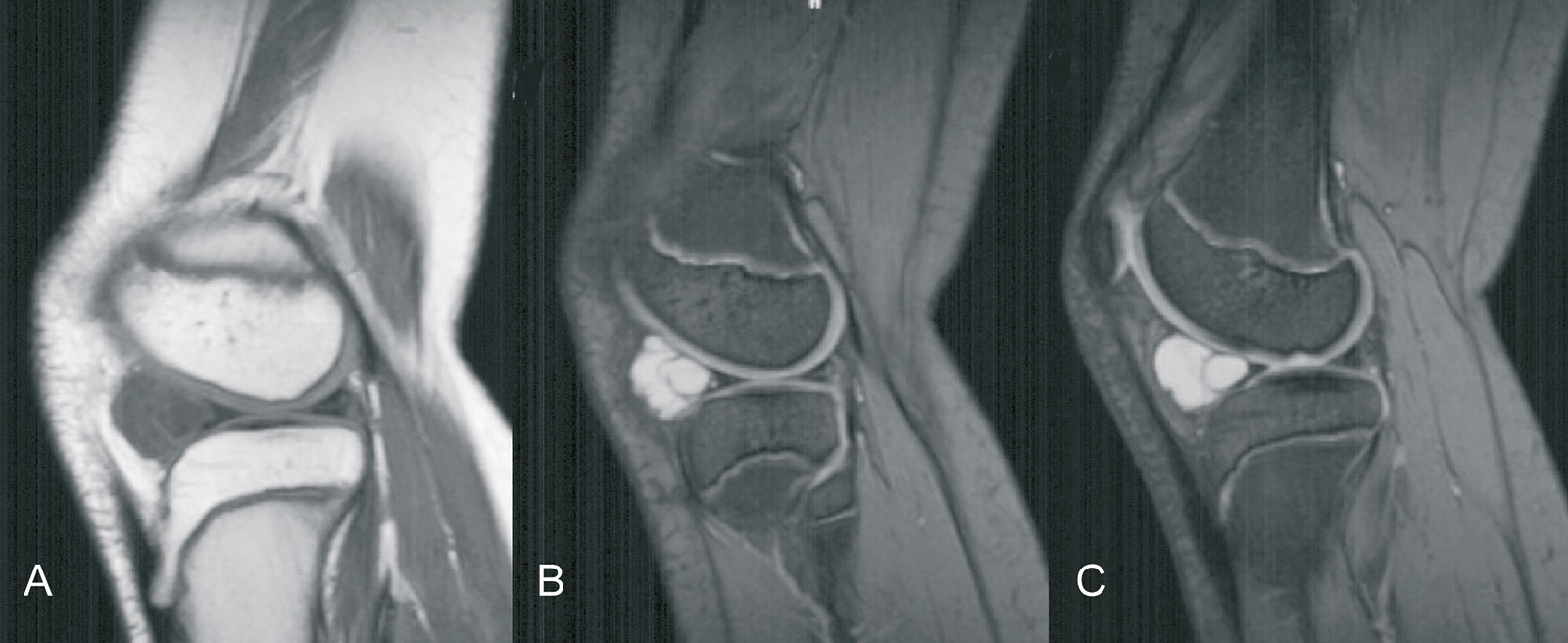
- Meniskuszyste:
- meist mit einem Horizontalriss des Meniskus kombiniert
- partielle Meniskektomie des unteren Blattes bei einem Horizontalriss führt zur Dekompression der Zyste
- ggf. Punktion und Abziehen des Zysteninhalts
- eine en-bloc Resektion ist in der Regel nicht indiziert, ggf. offene Dekompression
Komplikationen / Prognose:
- bei Meniskusnaht: Verletzung des N. peroneus (lateral) und N. saphenus (medial), A. poplitea (dorsal); Beugung des Knies beim Setzen der Naht verlagert gefährdete Strukturen nach dorsal
- nach 20 Jahren hatten 50% der Patienten mit Meniskektomie aber nur 5% in der Kontrollgruppe ohne Operation einen Hinweis auf eine Arthrose
