Rotatorenmanschettenruptur

- Prävalenz nimmt mit dem Alter zu: (Basis:
Ultraschalluntersuchung)
- 40-49 Jährige: 11%
- 50-59 Jährige: 33%
- 60-69 Jährige: 55%
- 70-79 Jährige: 70%
- Ätiologie:
- extrinsische Faktoren (Outlet Impingement)
- intrinsische Faktoren (Enthesiopathie
(Hypovaskuläre Zone ca. 0.5-1.0cm proximal des Sehnenansatzes) - traumatisch (häufig Bagatelltrauma)
Einteilung:
Partialruptur:
- Snyder:
- Grad A: artikularseitig (internal impingement (Werfer), traumatisch)
- Grad B: bursaseitig (degenerativ, outlet Impingement)
- Grad C: intertendinös (internal impingement (Werfer))
komplette Ruptur:
- nach Bateman:
- Grad I: klein: <1cm
- Grad II: mittel: 1-3cm
- Grad III: groß: 3-5cm
- Grad IV: massiv: >5cm
- nach Habermeyer:
- Zone A: Subscapularis
- Zone B: Supraspinatus
- Zone C: Infraspinatus und Teres minor
Einteilung der Subscaularis Rupturen nach Fox/Romeo:
- I - partielle Läsion
- II - komplette Ruptur der oberen 25% der Sehne
- III - komplette Ruptur der oberen 50% der Sehne
- IV - komplette Ruptur der gesamten Sehne
Diagnose / Klinik:
- Nachtschmerz (Liegen auf der Schulter nicht möglich)
- partielle Rupturen sind oft schmerzhafter als Massenrupturen
- Kraftdefizit
- Abduktion: M. supraspinatus
- Innenrotation: M. subscapularis
- Außenrotation: M. infraspinatus und M. teres minor
- ggf. subakromiale Infiltration mit 10ml Cocktail aus Carbostesin(4ml), Lidokain(4ml), und Triamcinolon(2ml), um eine schmerzfreie Untersuchung zu ermöglichen
- Null-Grad Abduktionstest: Hinweis auf eine Supraspinatus-Ruptur
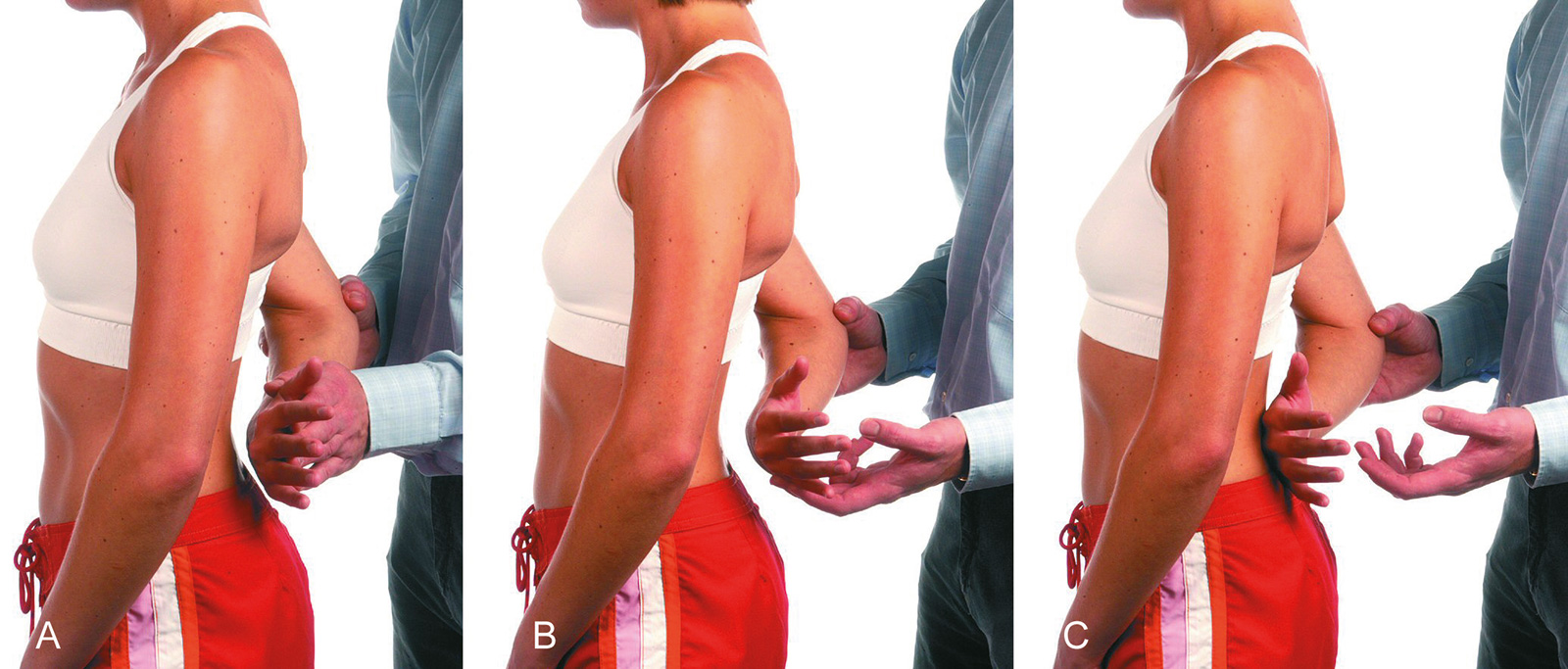
- Lift-off-Test (Gerber): Patienten mit einer Ruptur des Subscapularis sind nicht in der Lage, bei innenrotiertem Arm den Handrücken vom Rücken abzuheben
- Jobe-Test (Empty-Can-Test/Full-Can-Test): Kraftprüfung des Supraspinatus in 90 Grad Abduktion, 30 Grad Flexion und 45 Grad Innenrotation (Empty-Can-Test: posteriorer SSP-Anteil) oder 45 Grad Außenrotation (Full-Can-Test: anteriorer SSP-Anteil)
- Internal Rotation Lag-Sign (Gerber): Patienten mit einer Ruptur des Subscapularis sind nicht in der Lage, den passiv vom Rücken weggehaltenen Handrücken (maximale Innenrotation der Schulter) nach dem Loslassen durch den Untersucher zu halten
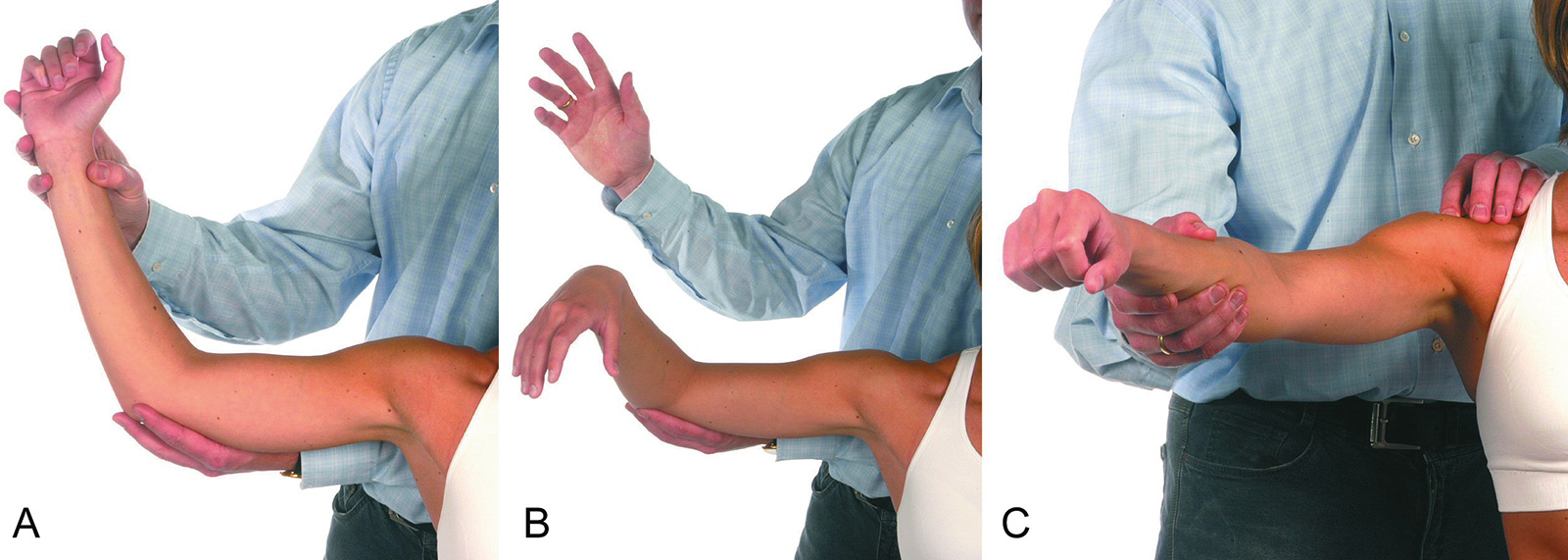
- Belly-Press-Test: mit der flachen Hand drückt der Patient auf seinen Bauch und versucht, den Arm maximal nach innen zu rotieren (Ellenbogen nach vorne bringen). Bei einer Ruptur des Subscapularis ist der Patient nicht in der Lage, den Ellenbogen vor dem Körper zu stabilisieren
- Hornblower-Zeichen/Signe du clairon: Der Patient wird aufgefordert, die Hand zum Mund zu führen. Bei Vorliegen einer kompletten Insuffizienz beider Außenrotatoren (Infraspinatus und Teres minor) fällt der Arm in die Innenrotation. Um die Hand am Mund halten zu können, muss der Patient den Ellenbogen höher heben als den Mund.
- Außenrotations-Lag-Zeichen: Patient sitzt mit dem Rücken zum Untersucher, dieser hält den Ellenbogen der zu untersuchenden Seite in 90 Grad Beugung, die Schulter in leichter Abduktion (20 Grad) und Flexion (20 Grad, Scapulaebene) bei gleichzeitig maximaler Außenrotation im Schultergelenk. Wenn der Patient nicht in der Lage ist, den Arm in dieser Position zu halten, während der Untersucher den Ellenbogen stabilisiert, dann ist dies ein Hinweis auf eine Verletzung des Infraspinatus und Teres minor (massive Rotatorenmanschettenruptur: negatives prognostisches Zeichen für eine RM-Naht).

- Drop arm sign nach Codman: Patient kann Abduktion aktiv nicht alleine beginnen, bei passiver Abduktion kann der Arm nicht oder nur mit größter Mühe gehalten werden, fällt bei geringem Widerstand zurück. Wird neuerdings als generelle Unfähigkeit den Arm aktiv mehr als 30-50 Grad zu abduzieren/anzuheben undHinweis auf eine Massenruptur interpretiert
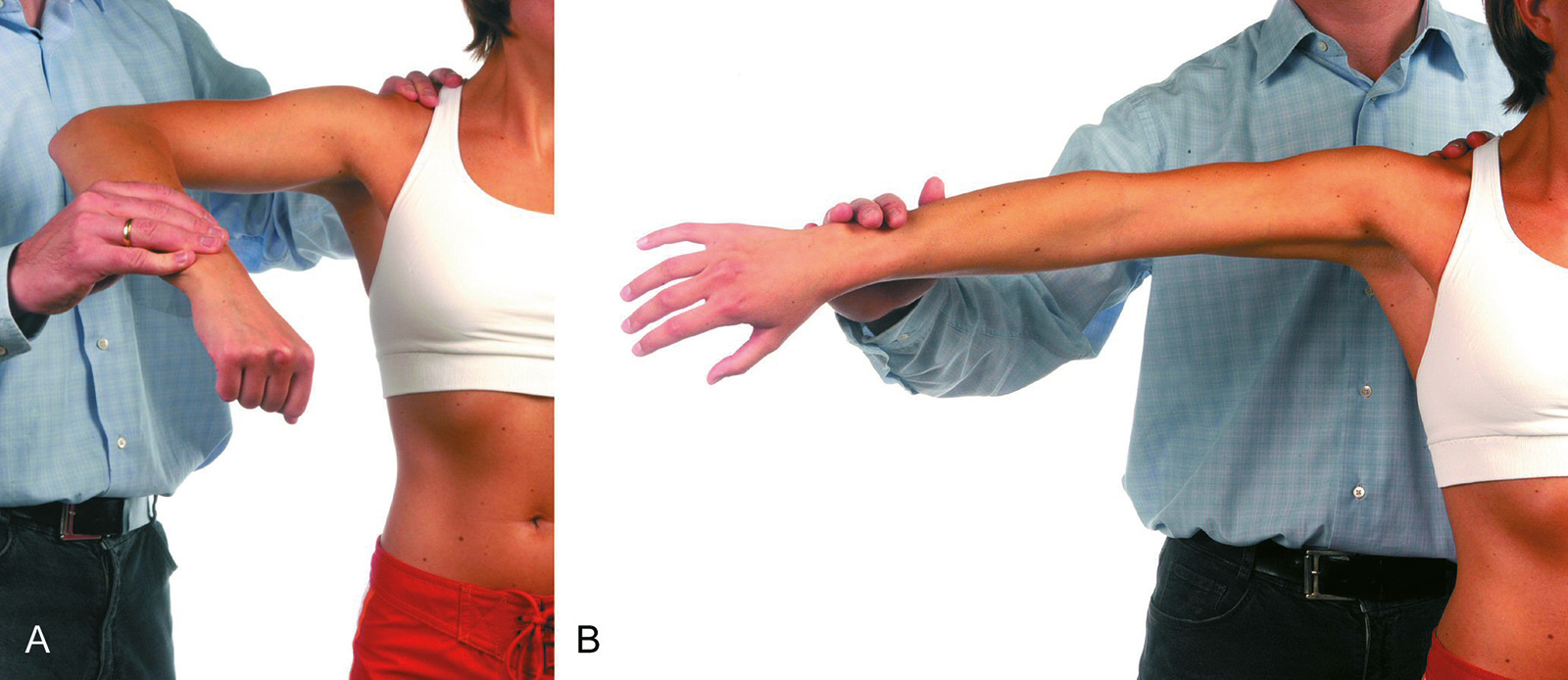
- Impingement-Test nach Neer: bei stabilisierter Scapula wird der gestreckte Arm forciert flektiert; Schmerzen entstehen durch das Impingement des Tuberculum majus am Acromion
- Impingement-Test nach Hawkins: bei 90 Grad flektiertem Oberarm und gebeugtem Ellenbogen wird eine forcierte Innenrotation ausgeführt; das Tuberculum wird unter das Acromion und das Lig. coracoacromiale gedreht und führt dort ggf. zu einem Impingementschmerz
- Impingement-Injektionstest nach Neer: Schmerzreduktion nach subakromialer Infiltration (hat prognostische Bedeutung für den Erfolg einer arthroskopischen subakromialen Dekompression: deutliche Schmerzreduktion weist auf hohe Erfolgswahrscheinlichkeit der subakromialen Dekompression hin)
- Jobe-Test: zunächst wird bei 90 Grad Abduktion und Neutralrotation gegen Widerstand die Deltafunktion beurteilt, anschließend wird der Arm in 90 Grad Abduktion um 30 Grad flektiert und innenrotiert bis der Daumen auf den Boden zeigt und nun wird gegen Widerstand die Muskelkraft des Supraspinatus getestet.
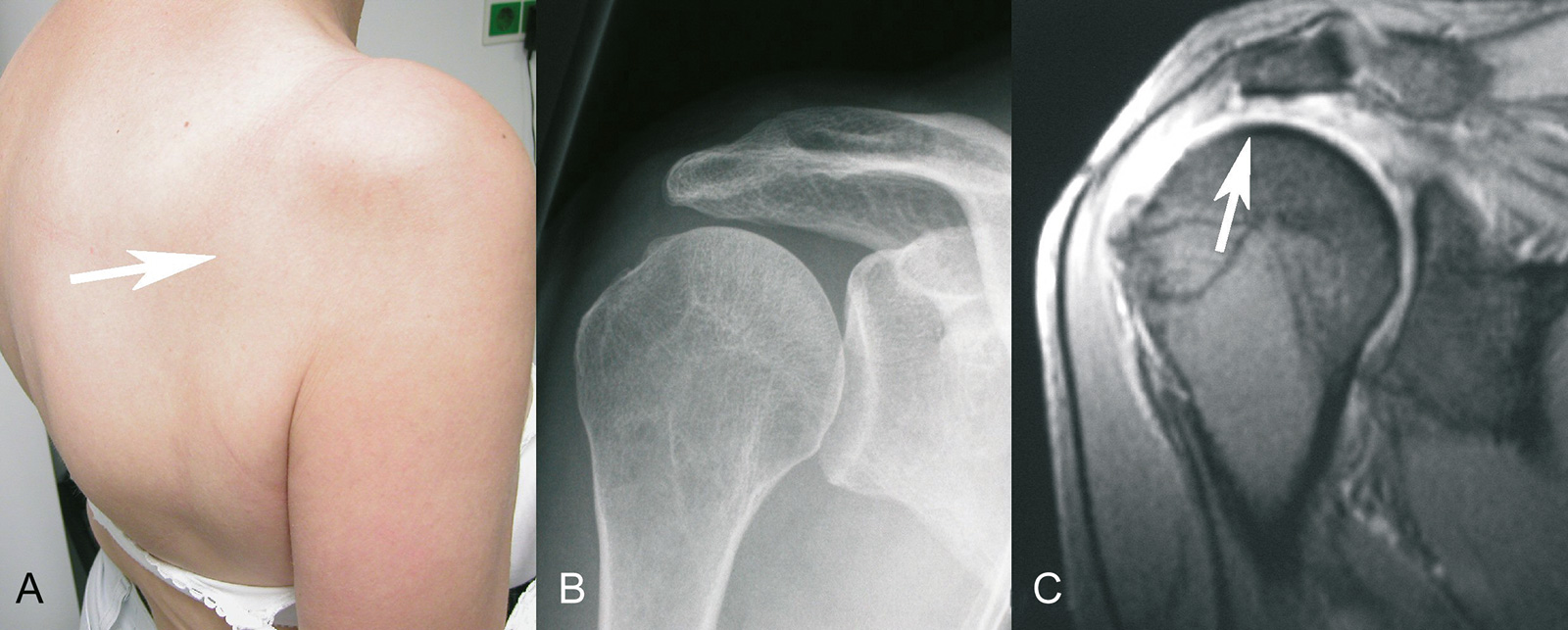
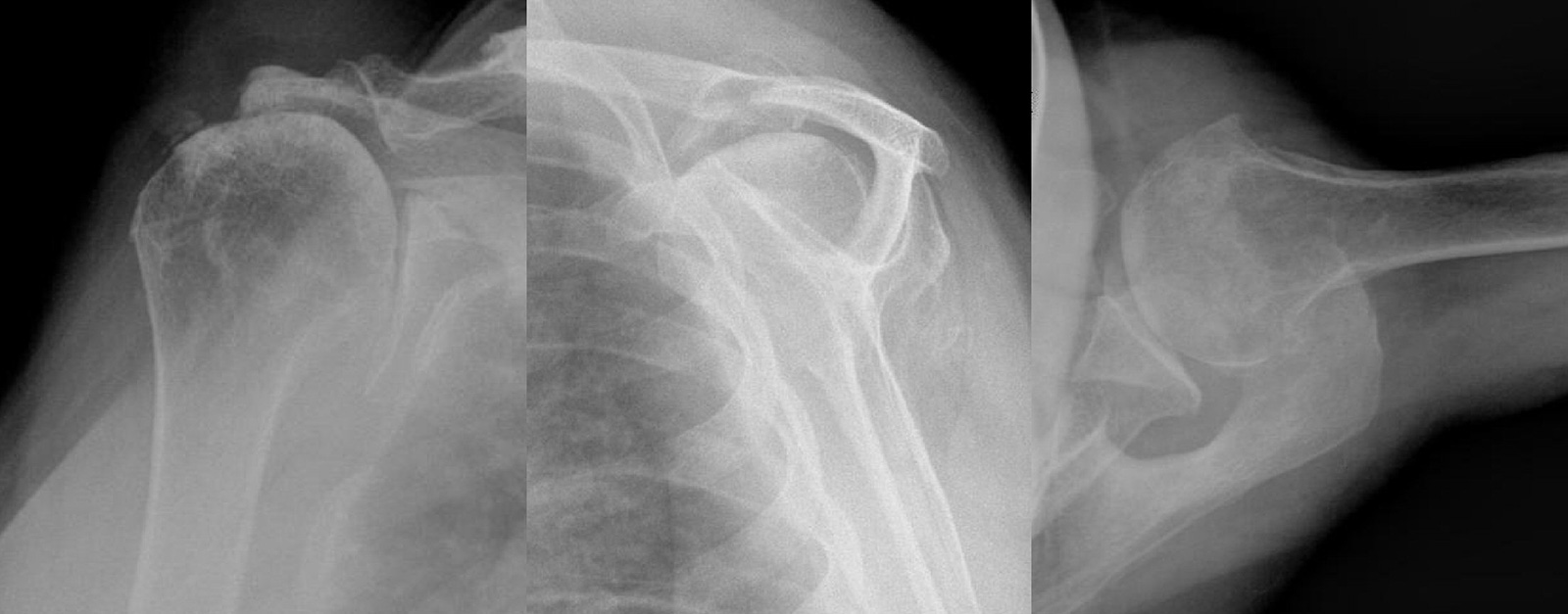
- massive Rotatorenmanschettenruptur führt zu einer anterior-superioren Humeruskopfsubluxation und tastbarer Prominenz des Humeruskopfes; klinisch besteht zusätzlich eine Infraspinatusatrophie und häufig eine Tendinitis oder Ruptur der langen Bicepssehne, oft ist bei einer chronischen Ruptur mit Subluxation des Kopfes die aktive Flexion und Abduktion des Armes stark eingeschränkt
(1) antero-superior: Subscapularis (SCP) & Supraspinatus (SSP)
(2) postero-superior: Supraspinatus (SSP) & Infraspinatus (ISP)
- Global cuff tear: SSP, ISP uns SCP betroffen; oft chronisch und primär nicht fixierbar
- ILER - isolated loss of external rotation; CLEER - combined loss of elevation and external rotation (prognostisch ungünstig auch nach inverser S-TEP, ggf. Kombination mit Latissimus dorsi-Transfer (Technik nach L'Episcopo) empfohlen
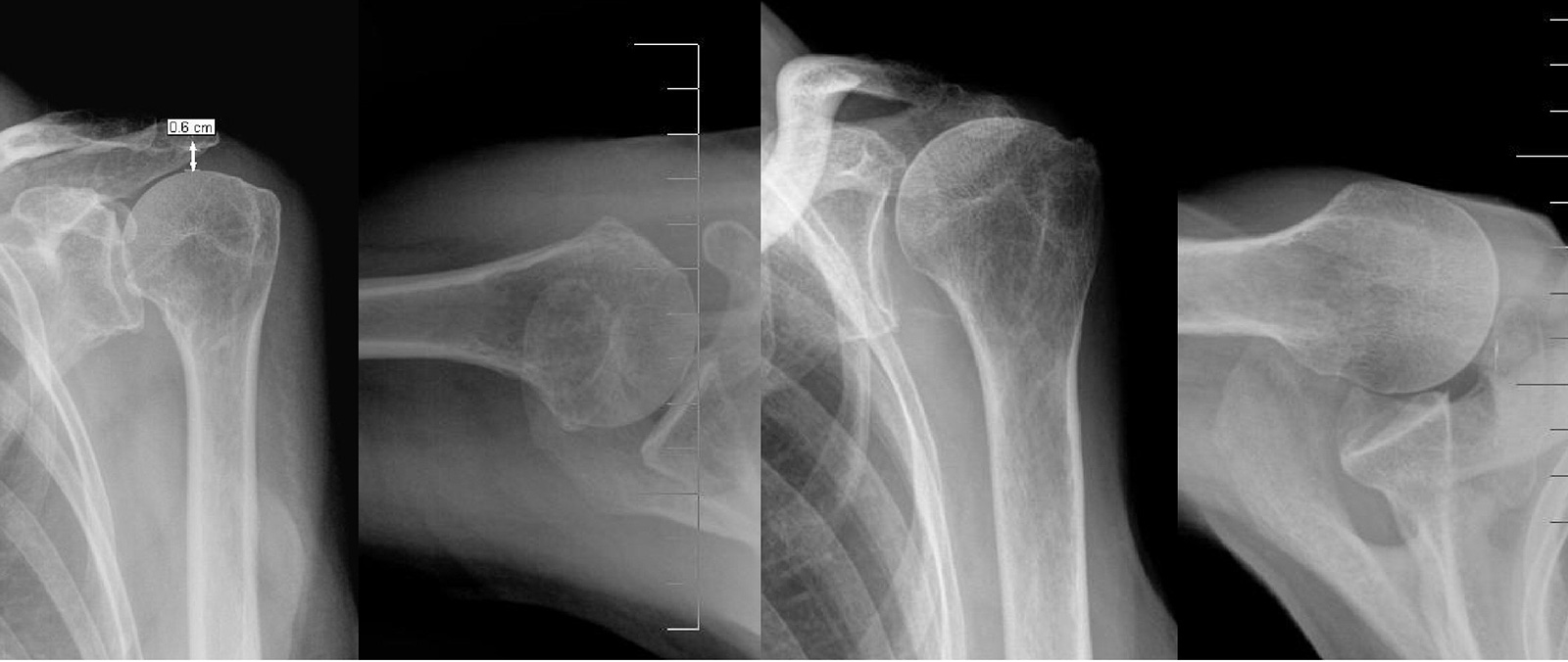
- Röntgen: AP (neutral), axilläre - und Supraspinatus-Tunnel (SST)-Aufnahme (diese drei Aufnahmen sind zwingend erforderlich)
- AP Aufnahme: acromiohumeraler Abstand
- <7mm V.a. RM-Ruptur
- <5mm V.a. Massenruptur
- AP Aufnahme: lateral überhängendes Akromion (prädisponiert zu Rotatorenmanschettenruptur (Gerber)
- CSA: critical shoulder angle (Winkel zwischen Glenoidebene und Linie von unteren Glenoidpol zur lateralen Begrenzung des Akromions. Werte >35 Grad sollen mit SSP-Rupturen assoziiert sein, Werte unter 30 Grad mit vermehrter Arthrose
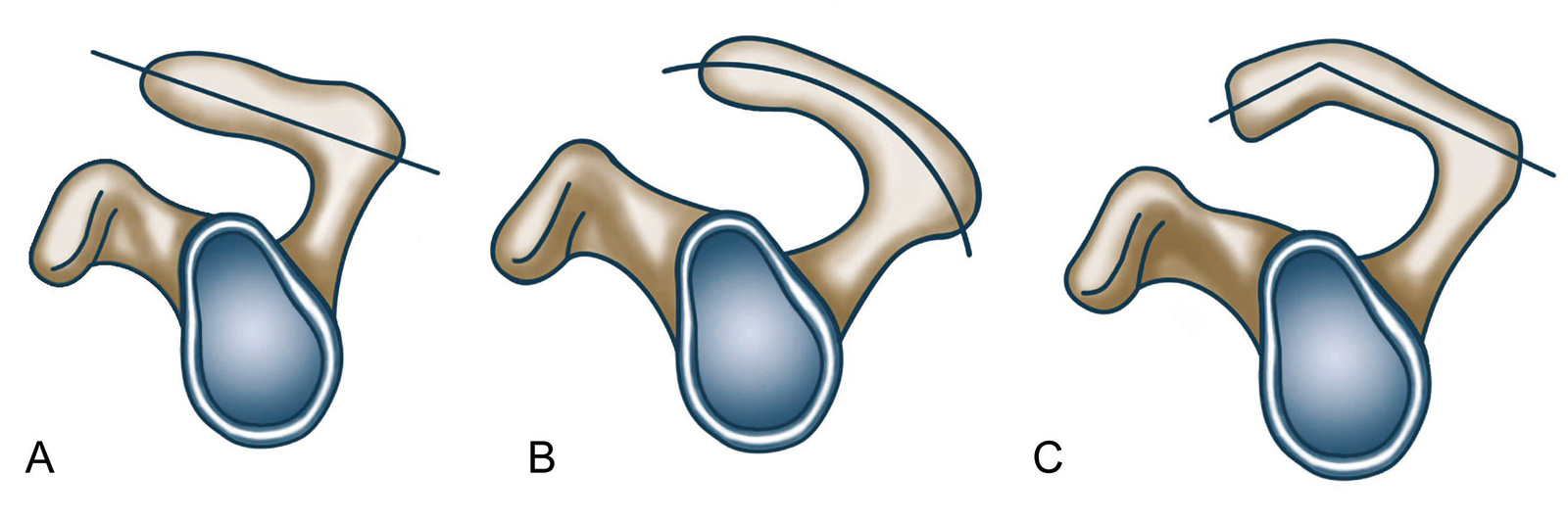
- SST: Acromion-Konfiguration nach Bigliani
- Typ I: flach
- Typ II: leicht nach caudal gebogen
- Typ III: stark nach unten gerichtete Akromionspitze
- Axilläre Aufnahme:
- Arthrose?
- Os acromiale?
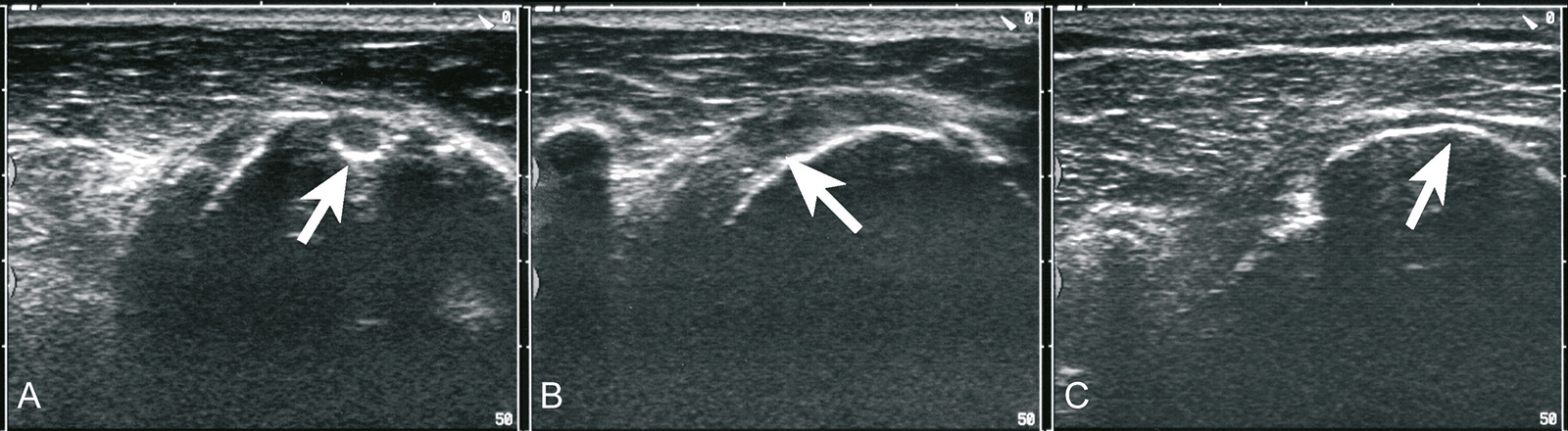
- Ultraschall:
- kosteneffizient, genau
- Dynamische Untersuchung
- relativ sensitiv und spezifisch (ca. 88%)
- bei kleinen Rupturen und partiellen Läsionen dem MRT oft überlegen.
- MRT: gestattet eine sehr genaue Beurteilung
- der Größe der Ruptur und Unterscheidung zwischen kompletter und partieller Ruptur
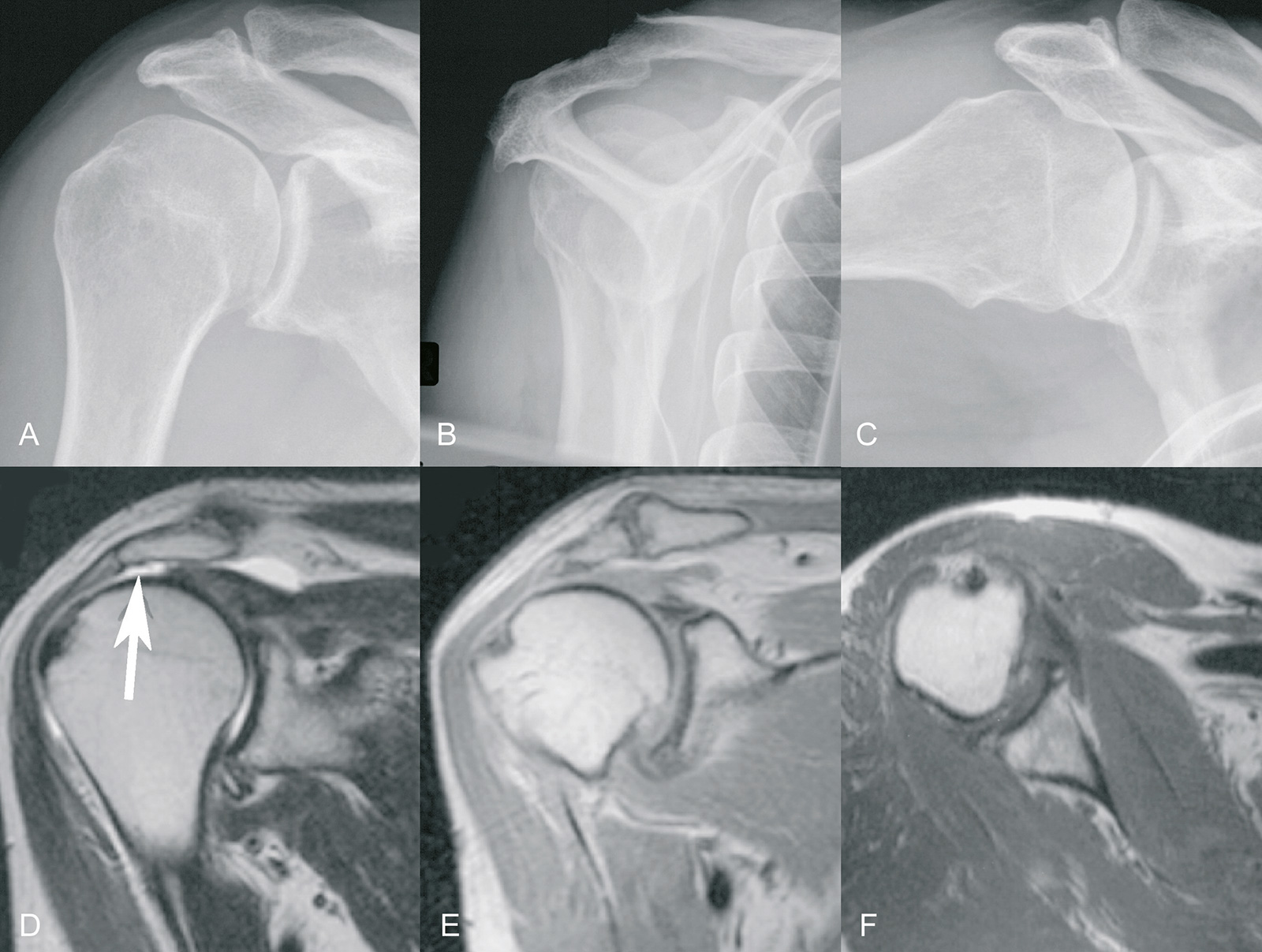
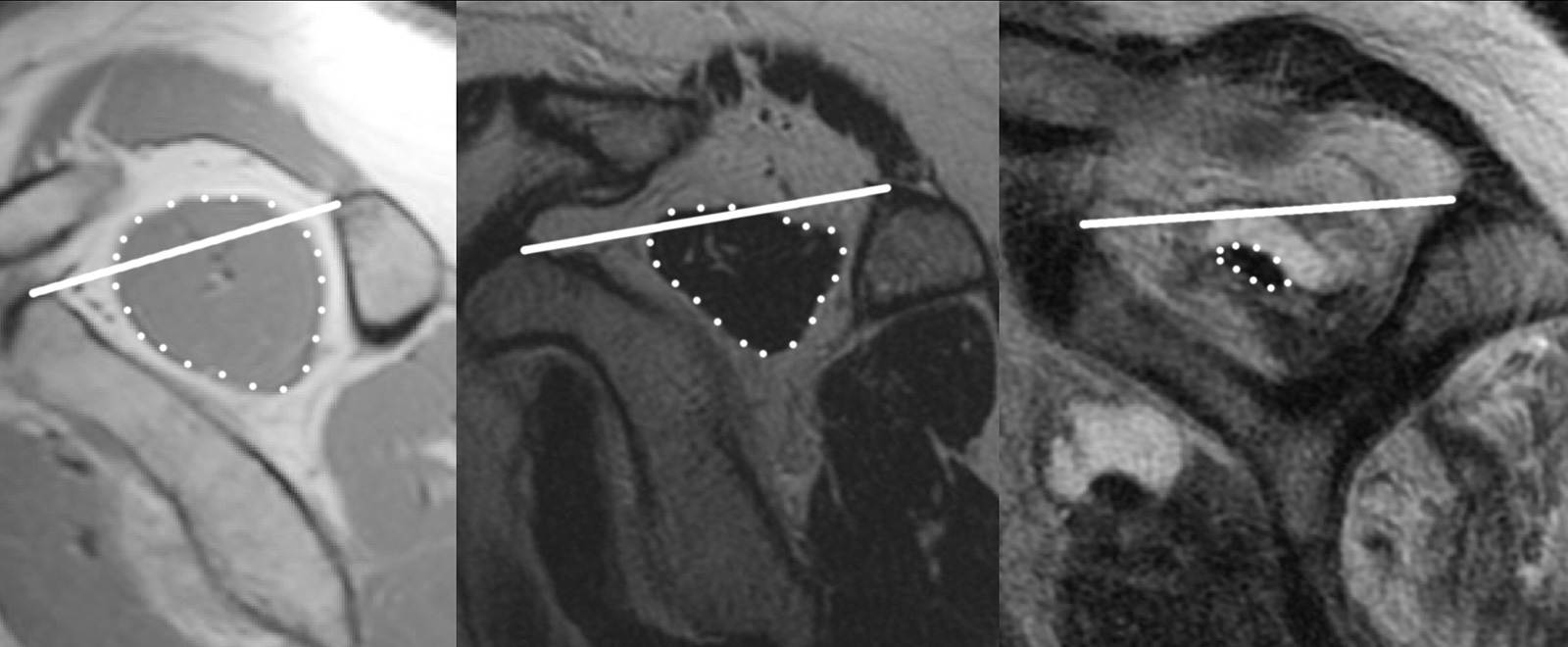
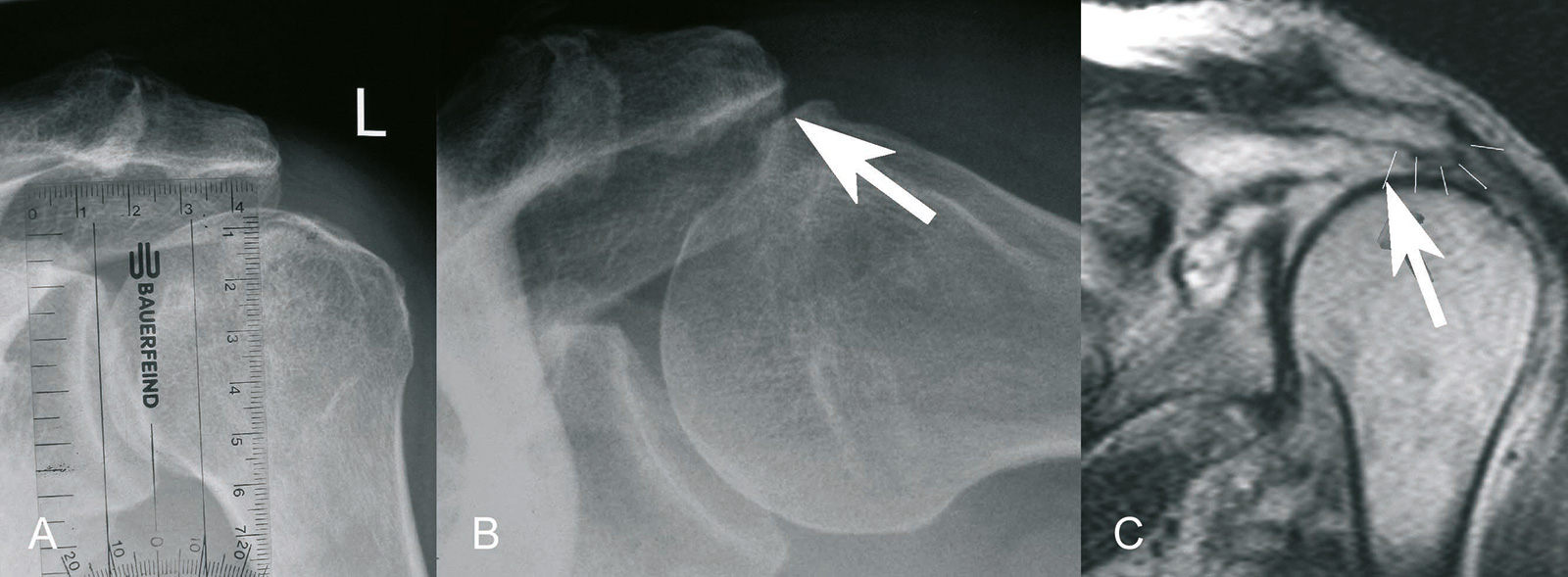
- Atrophiegrad des M. supraspinatus nach Thomazeau (auf parasagittalen Aufnahmen in T1-Wichtung):
- Grad I: normaler Muskel oder nur geringe Atrophie (Verhältnis Muskelquerschnitt / Querschnitt Fossa supraspinata (siehe Abbildung): 0.6 bis 1.0)
- Grad II: mittgradige Atrophie (Verhältnis: 0.4-0.6)
- Grad III: schwere Atrophie (Verhältnis: <0.4)
- Grad der fettigen Degeneration des M. supraspinatus nach Goutallier auf paracoronaren CT- oder MRT-Aufnahmen in T1-Wichtung:
- Grad I: normales Muskelvolumen
- Grad II: intermuskulärer Fettanteil <Muskelvolumen
- Grad III: intermuskulärer Fettanteil = Muskelvolumen
- Grad IV: intermuskulärer Fettanteil >Muskelvolumen
- Retraktionsgrad der Sehne nach Patte:
- Grad I: Retraktion bis maximal zum Apex humeri
- Grad II: Retraktion zwischen Apex humeri und Glenoidrand
- Grad III: Retraktion proximal des Glenoidrands
- Lage der Bizepssehne: Subluxation der Bizepssehne aus dem Sulcus ist ein Hinweis auf eine partielle oder komplette Subscapularisruptur
- -Pulley-Läsion Typ I-IV n. Habermeyer: I - ruptur SGHL, II - SGHL + SSP, III - SGHL + SCP, IV - SGHL, SSP + SCP
- CT-Arthrografie:
- mit Einfach- oder Doppelkontrast: 90% Genauigkeit beim Nachweis einer totalen Rotatorenmanschettenruptur, für partielle Rupturen ist die Genauigkeit geringer
- Beurteilung der Muskelatrophie möglich
- heute wird in der Regel das MRTZ bevorzugt, ggf. Arthro-MRT bei V.a. PASTA-Läsion
Therapie:
- partielle Ruptur: es bestehen folgende Therapiemöglichkeiten:
- konservative Therapie: Rehabilitation, NSAR, Steroid-Injektion, Krankengymnastik
(Therapie eines GIRD (glenohumeral internal rotation deficit) beim Werfer und Überkopfsportler) - arthroskopische Naht (junger Patient mit hohem Funktionsanspruch): Naht der
partiellen Ruptur oder Umwandlung in eine komplette Ruptur und anschließend offene
Naht oder mini open repair - Débridement mit oder ohne subakromiale Dekompression
konservative Therapie einer kompletten Ruptur:
- Indikation:
- inaktiver, älterer Patient mit geringem Funktionsanspruch (ggf. nur Bicepstenodese, -tenotomie zur Schmerzkontrolle)
- Funktion ausreichend für ADL (activity of daily living)
- Bewegungseinschränkung (Frozen Shoulder, adhäsive Kapsulitis)
- Kontraindikationen für konservative Therapie:
- akutes Trauma,
- aktiver berufstätiger Patient, es sei denn, Ruptur nicht primär fixierbar
- Z.n. Schulterluxation (über 40-jährige Patienten)
- Alter <40 Jahre (bzw. biologisch "junge" Patienten mit gutem Allgemeinzustand und hohem Funktionsanspruch)
- Jeder Patient vor dem 40. Lebensjahr mit einer RM- Ruptur sollte operiert werden.
- NSAR
- ggf. kurzfristige Ruhigstellung
- Steroid-Injektion: es besteht eine negative Korrelation zwischen der Anzahl präoperativer
Steroid-Injektionen und dem Ergebnis einer RM-Naht, nicht mehr als 3 Injektionen! (Cave: Injektionen in die Sehne unbedingt vermeiden)
- Krankengymnastik: nach Rockwood in drei Phasen:
- 1. Phase: Wiederherstellung der freien passiven Beweglichkeit
- Codman Pendelübungen
- passive Dehnungsübungen: Hold & Relax (maximale Flexion, Außenrotation
oder Innenrotation für 7 Sekunden halten), Terminal Stretch (nach Erreichen der
maximalen Flexion wird mit dem Arm der Gegenseite aktiv in Richtung Flexion gedehnt) - keine Übungen im Bereich des schmerzhaften Impingements (Abduktion vermeiden)
- feuchte Wärme (Duschen, nasses Handtuch etc.) erleichtert die Bewegungsübungen
- 2. Phase: Muskelaufbau der Rotatorenmanschette, der scapulothorakalen Muskulatur und des Deltamuskels:
- isometrische Übungen: Innen- und Außenrotation gegen Widerstand, Schulter
heben und senken gegen Widerstand, Faustschub nach vorn gegen Widerstand (adduzierter Arm und gebeugter Ellenbogen) - isotone Übungen: Training mit dem Gummiband mit adduziertem Arm (Bewegungsradius
45 Grad in alle Richtungen (FE, IRO, ARO, EXT) - Liegestütze im knien (scapulothorakale Muskulatur)
- Training des Latissimus
- immer im schmerzfreien Bereich arbeiten, „no pain no gain“ hat für die Rehabilitation keine Bedeutung
- isometrische Übungen: Innen- und Außenrotation gegen Widerstand, Schulter
- 3. Phase: Rückkehr zu normaler Alltagsaktivität einschließlich Arbeit und Sport,
Fortsetzen der Übungen empfohlen, um die Muskulatur zu erhalten
operative Therapie:
- Faktoren, die gegen eine Rotatorenmanschettennaht sprechen
- akromiohumerale Distanz: <5mm
- Omarthrose, Rotatorenmanschettendefektarthropathie
- Retraktion der Sehne Grad III nach Patte
- Muskelatrophie Grad III nach Thomazeau
- Fettige Degeneration Grad III und IV nach Goutallier
- Rentenbegehren
- Faktoren, die für eine Rotatorenmanschettennaht sprechen:
- akromiohumerale Distanz >7 mm
- biologisch junge und aktive Patienten
- keine Omarthrosezeichen
- Retraktion der Sehne Grad I und II nach Patte
- Muskelatrophie Grad I und II nach Thomazeau
- fettige Degeneration Grad I und II nach Goutallier
- absolute Operationsindikation:
- akute traumatische Ruptur
- nach traumatischer Schulterluxation (immer an eine RM-Ruptur denken)
- Bassett und Cofield empfehlen die Rotatorenmanschettennaht innerhalb der ersten 6 Wochen, da besseres Funktionsergebnis zu erwarten ist
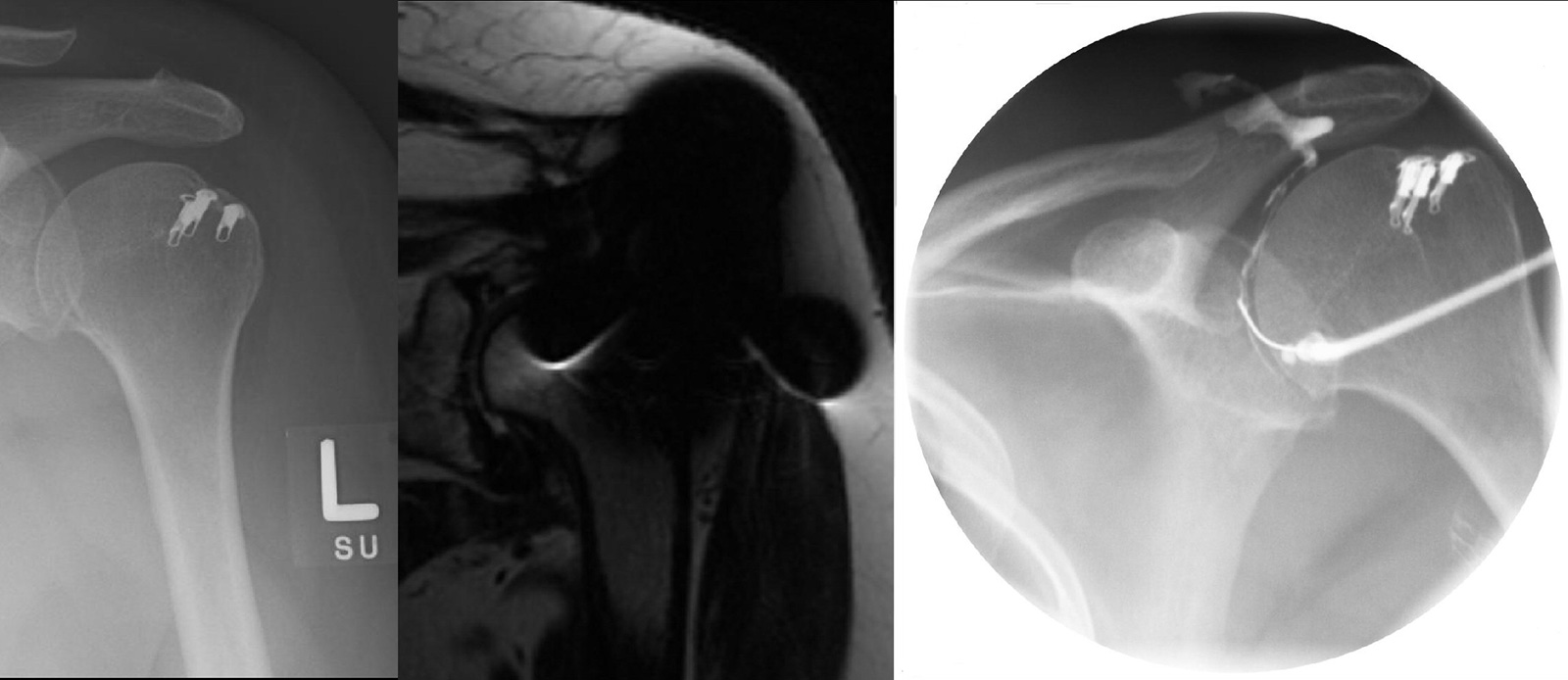
- arthroskopische Techniken:
- halbmondförmige Ruptur: direkte Fixierung am Knochen mit Nahtankern
- U-förmige Ruptur: Verschluss durch Adaptieren side to side (marginal convergence), der freie Rand wird dann mit Ankern fixiert
- L-förmige Ruptur: ein Blatt (hintere) ist in der Regel mobiler und kann leichter zum Tuberculum mobilisiert werden, Verschluss des side to side Bereichs und dann Fixierung der Rotatorenmanschette am Tuberculum mit Nahtankern
- Single Row verus Double Row: es gibt einen Trend, Rupturen mit einer double row Technik zu versorgen (mediale und laterale Reihe an Nahtankern)
- eine Rotatorenmanschettennaht sollte de facto immer mit einer Bizepssehnentenodese, -tenotomie kombiniert werden (Interferenzschraubenfixierung in der Technik nach Boileau):
- Tenotomie: technisch einfach, eher bei älteren Patienten (>60J.), keine spezielle Nachbehandlung
- Tenodese: verschiedene Technicken, kosmetisch besser (keine Popeye-Deformität), geringeres Risiko von Muskelspasmen
- funktionelles Ergebnis und Kraft nach Tenodese und Tenotomie gleich
- Ergebnisse: die arthroskopische Naht zeigt vergleichbare Ergebnisse wie die offenen
Verfahren, heute die Methode der Wahl: selbst große Rupturen lassen sich oft arthroskopisch
versorgen (Rupturgröße ist kein Kriterium für eine offene Operation), bestimmte moderne Techniken, (z.B. PASTA-repair, SICK-stitch repair für SCP-Läsionen) lassen sich nur noch arthroskopisch durchführen
- mini - open Repair:
- Kombination aus arthroskopischer subakromialer Dekompression und offener Rotatorenmanschettennaht über einen kleinen Zugang durch den Deltamuskel (Delta-Split)
- Vorteil:
- gestattet den Erhalt des Deltaansatzes am Akromion
- geringere perioperative Morbidität
- Kosmetik
- durch Arthroskopie zu Beginn der Operation ist eine Inspektion des Gelenkes und Ausschluss intraartikulärer Veränderungen vor der Naht möglich
- Indikation: wenn arthroskopische Naht nicht möglich oder nicht beherrscht
- arthroskopische subakromiale Dekompression:
- Glättung der gelenkseitigen Akromionfläche
- anschließend werden ca. 5mm abgetragen (Dicke des Acromionizers): Umwandlung eines Typ 3 in ein Typ 1 Akromion (nach Bigliani)
- eine indirekte Lösung des Lig. coracoacromiale geschieht dabei in der Regel automatisch (komplette Durchtrennung nach Möglichkeit vermeiden)
- offene Rotatorenmanschettennaht: ein Teil des Deltamuskels wird vom vorderen Akromion abgelöst und eine offene Akromioplastik durchgeführt, anschließend offene Naht:
- offene subakromiale Dekompression in der Technik nach Neer
- Bizepstenodese oder -tenotomie
- Mobilisation der Sehne: Zug an Haltefäden und Mobilisation durch ein Release des
vorderen Rotatorenmanschetten-Intervalls (zwischen Supraspinatus und Subscapularis),
des Lig. coracohumerale, selten des hinteren Rotatorenmanschetten-Intervalls
(zwischen Supraspinatus und Infraspinatus) sowie der subacromialen und gelenkseitigen
Verklebungen - Sehne wird mit modifizierter Mason-Allen Naht nach Gerber gefasst und in einem
vorbereiteten Knochenbett am Tuberculum majus mit transossäreren Nähten (Knochenkanäle)
oder mit Hilfe von Nahtankern fixiert - Ergebnisse:
- arthroskopische, mini-open und open (unterschiedliche Indikationen) zeigen in
ca. 85% gute und sehr gute Ergebnisse, wenn nur eine Rotatorenmanschettensehne betroffen ist - postoperative Rehabilitation wird durch die arthroskopische Technik erleichtert, eine
Einsteifung oder tiefe Infektion ist nach arthroskopischer Naht sehr selten - auch wenn teilweise über Rerupturraten von bis zu 50% berichtet wird, sind diese
Rerupturen in der Regel nicht symptomatisch
- arthroskopische, mini-open und open (unterschiedliche Indikationen) zeigen in
- partieller Verschluss: wenn kein vollständiger Verschluss möglich ist ggf. Rekonstruktion der Kraftkopplung zwischen vorderen (Subscapularis) und hinteren (Infraspinatus) Anteilen der Rotatorenmanschette (force couple: Innenrotation und Außenrotation)
- post-OP:
- Ruhigstellung für 6-8 Wochen mit verschiedenen kommerziellen Bandagen
- Kleine Ruptur (Grad I nach Bateman) bei aktivem, jüngeren Patienten mit guter Sehnenqualität und guter Naht: 4 Wochen
- Mittelgroße Ruptur (Grad II-III): 6 Wochen
- Große Ruptur (Grad III-IV), schlechte Sehnenqualität und Rekonstruktion: 8 Wochen
- schmerzadaptierte passive Krankengymnastik zum Erhalt der Beweglichkeit des Schultergelenks,
ggf. muss die Flexion und Adduktion je nach Qualität der Rekonstruktion eingeschränkt werden: - eine passive Mobilisation in den ersten 4-8 Wochen ist nicht entscheidend für den Therapieerfolg:
eine Reruptur sollte nicht riskiert werden (Kommunikation mit dem Physiotherapeuten
ist essentiell): eine frozen Shoulder nach arthroskopischer RM-Naht ist eine Rarität - die Dauer bis zur aktiven Belastung ist unabhängig von der Technik (arthroskopisch versus
mini-open) und wird durch die Biologie der Sehnenheilung bestimmt (Dauer: mindestens 12 Wochen) - 6-12 Wochen: leichte aktive und aktiv-assistierte Belastung und Beginn eines Kräftigungsprogramms
mit vergleichbaren Übungen wie bei der konservativen Therapie (Rockwood Protokoll) - >12 Wochen: sportartspezifisches Training, Gummiband
- arthroskopische Naht scheint die postoperative Rehabilitation zu erleichtern
Rotatorenmanschettenmassenruptur:
Therapie:
- wenn keine Naht möglich ist, kann oft durch eine Bizepstenodese oder –tenotomieeine deutliche Schmerzreduktion erreicht werden: Methode der Wahl bei irreparablerMassenruptur mit akzeptabler Funktion (wenn Schmerz Urache der schlechten Funktion,dann kann durch Bizepstenodese die Funktion verbessert werden!)
- Tuberculoplastik: nur selten indiziert
- Abtragung des Tuberculum majus im Bereich des Impingements am Akromion
- Vorteil ist, dass der akromiale Bogen erhalten bleibt (verringert anterosuperiore Luxation bei Massenruptur), subakromiale Dekompression bei nicht-rekonstruierbaren Massenrupturen vermeiden!
- da das Lig. coracoacromiale ein Höhertreten des Humeruskopfes verhindert, wird vor einer
zu aggressiven subakromialen Dekompression oder einer subakromialen Dekompression
bei einer akromiohumeralen Distanz von weniger als 7mm gewarnt
- jüngere, aktive Patienten sollten zügig operiert werden, da die Ergebnisse einer RMRekonstruktion
bei längerem Abwarten schlechter sind
Muskel-Sehnen-Transfer:
- Problem einer Rotatorenmanschettennaht bei einer Massenruptur: die Muskelatrophie
und fettige Degeneration limitiert trotz vollständiger Rekonstruktion der Knochen-SehnenEinheit
die postoperative Funktion. Da der Muskel seine Fähigkeit zur Kontraktion verloren
hat ist die einzige Lösung in dieser Situation der Transfer eines vitalen Muskels.
- Indikation:
- Patienten mit hohem funktionellem Anspruch
- acromiohumerale Distanz >5mm
- MRT Nachweis einer fortgeschrittenen Muskelatrophie und Verfettung der Rotatorenmanschette
- Pectoralis-Transfer: nach Resch (Sehne unter conjoint tendon (M. coracobrachialis und
M. biceps brevis) transferiert) oder Rockwood (Sehne über conjoint tendon transferiert)
- irreparable Ruptur des Subscapularis
- Ansatz des Pectoralis major (obere 2/3) wird am Humerus abgelöst und zum Tuberculum minus verschoben
- Methode der Wahl bei irreparabler Subscapularisruptur (Indikation ist selten)
- Delta-Lappenplastik nach Augereau:
- Indikation: Supraspinatus-Ruptur
- ein 2.5cm breiter Streifen des anterolateralen Deltamuskels wird unter Schonung des N. axillaris präpariert und in den Defekt gelegt
- führt eher zu einer Schmerzlinderung als Funktionsverbesserung
- heute nur noch selten indiziert
- Latissimus-dorsi-Muskeltransfer nach Gerber:
- Indikation: irreparable Rotatorenmanschettenmassenruptur mit Außenrotationslag beim „jüngeren“ Patienten (<65 Jahre)
- der Latissimus wird vom Humerus abgelöst, zwischen Teres minor und Deltamuskel nach oben gezogen und in den Defekt eingenäht
- Alternative: Refixation des Latissimus dorsal am Humerus (Außenrotation) durch deltopectoralen Zugang (Boileau)
- Voraussetzung: intakter M. subscapularis
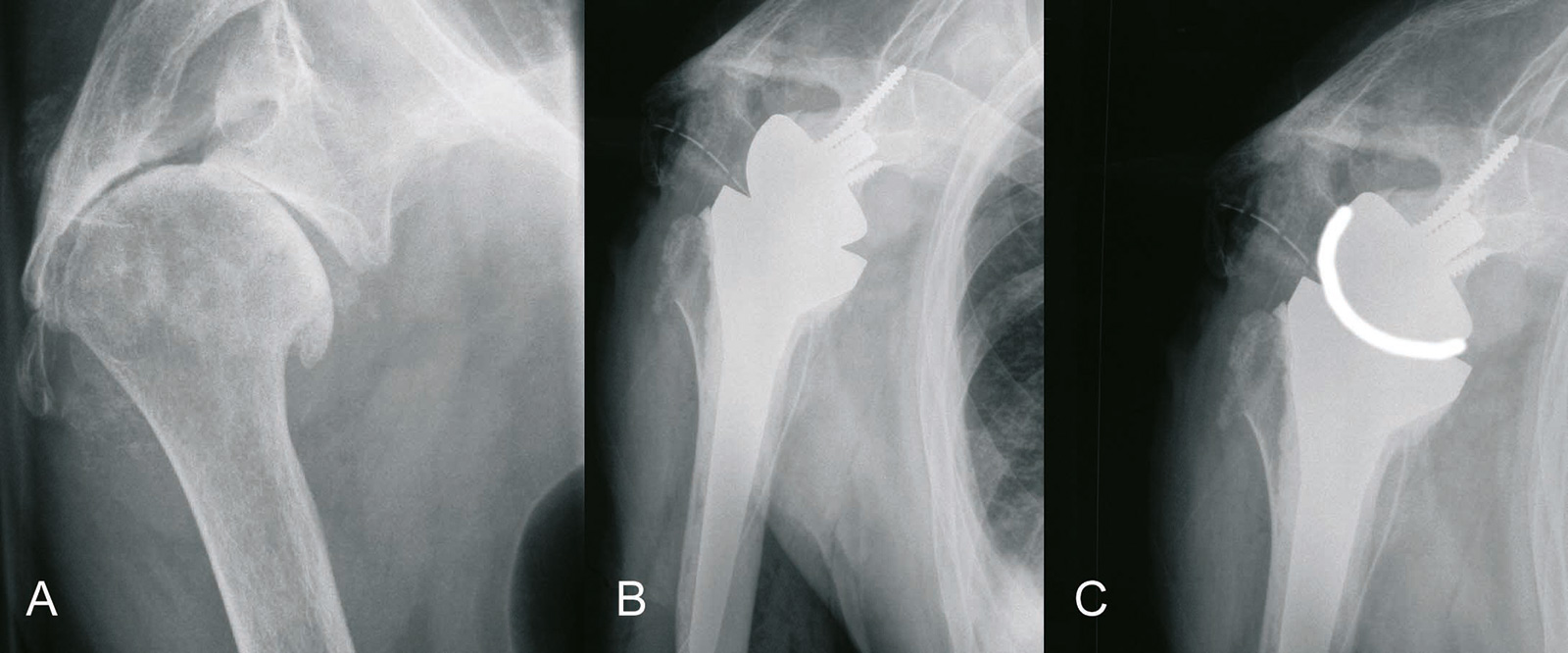
- Inverse Schulterprothese: die das Schultergelenk über eine sphärische Glenoidkomponenteund eine Pfanne im Bereich des Humeruskopfes stabilisiert und so den Deltamuskel für die Abduktion des Arms nutzt (CAVE: die inverse Prothese ist in der Regel nur bei einer Rotatorenmanschettendefektarthropathie indiziert)
- Schulterarthrodese: wenn bei einer irreparablen Rotatorenmanschettenruptur gleichzeitig
eine Insuffizienz des Deltamuskels (N. axillaris Parese) vorliegt
Komplikationen:
- besteht eine Massenruptur über einen längeren Zeitraum, droht eine: „rotator cuff
arthropathy“ = Defektarthropathie (sekundäre Omarthrose). Neer: etwa 4% der Patienten
mit einer Massenruptur entwickeln eine Defektarthropathie
- chirurgische Komplikationen: Reruptur, Nervenverletzung (N. axillaris, N. suprascapularis),
Infektion, Frozen Shoulder (nach arthroskopischer Operation eine Rarität)
