Überlastungsschäden der Achillessehne
- 6-12cm proximal des Calcaneus Fusion der Sehnen des M. gastrocnemius und des M. soleus, zusätzlich Rotation der Sehnenfasern um zirka 90 Grad von medial nach posterior
- Bursen: subkutane Bursa und retrocalcaneare Bursa
- keine Sehnenscheide sondern ein Paratendineum mit nur einer Zellschicht
- die Sehne des M. plantaris läuft medial entlang der Achillessehne
- muss während des Laufens das ca. 6-8 fache Körpergewicht halten, eine Belastung, die nahe an der Belastbarkeitsgrenze der Sehne liegt
- die 90 Grad Verdrehung der Achillessehnenfasern erhöht die elastischen Eigenschaften und hat eine Art Federwirkung
- Achillessehne übergreift das untere Sprunggelenk: Pronationsstellung des Rückfußes und Pes-cavus-Deformität können die Belastbarkeit der Achillessehne reduzieren
- Überlastungsschäden durch:
- Trainingsfehler
- plötzliche Steigerung der Trainingsintensität
- Intervalltraining
- Treppen- oder Steigungsläufe (Berg)
- Wechsel des Untergrunds und Bodenbelags
- Anabolikaeinnahme führt zu steiferem Sehnengewebe und prädisponiert für Überlastungsschäden
- der Sammelbegriff der „Achillessehnentendinitis“ ist obsolet
- Ultraschall: billig, dynamische Untersuchung möglich, vom Untersucher abhängig, Veränderungen in der Sehne erkennbar, jedoch Unterscheidung zwischen degenerativen Veränderungen und Partialruptur schwierig
- MRT: hohe Genauigkeit beim Nachweis intratendinöser Läsionen, weniger gut zur
Beurteilung einer Paratendinitis, 2mm Schichten
Einteilung:
- nach Puddu
- Paratendinitis
- Tendinosis
- Kombination Paratendinitis und Tendinosis
- Ansatztendinose
- Bursitis tendinis calcanei
- Hagelund’s Deformität
- komplette Ruptur der Achillessehne
Paratendinitis:
- diffuse Schwellung, Krepitation des Paratendineums
- Marathonläufer
- Druckschmerzhaftigkeit medial>lateral
- Reizung durch prominente Polsterung des Laufschuhs im Bereich der Achillessehne
- belastungsabhängig, Besserung in Ruhepausen
Tendinosis:
- degenerative Veränderung der Sehne selbst mit fettiger und muzinöser Degeneration und Verlust der Kollagenarchitektur
- normaler Alterungsprozess, der nicht zwangsläufig symptomatisch sein muss
- plötzliche Zunahme der Belastung kann zu Partialrupturen und schleichendem Beginn der Beschwerden und zu einer medialseitigen Sehnenverdickung führen
- Partialrupturen führen bei Belastung zu stechenden Schmerzen in der Sehne
- Klinik: mediale Schwellung, Knoten, Einschränkung der Dorsalextension im OSG und Schmerz
- typisch: betrifft vor allem Männer zwischen 30. und 50. Lebensjahr, die nach längerer Inaktivität plötzlich ihre Belastung deutlich erhöhen
- Risikofaktor: lokale Steroidinjektionen
Ansatztendinose:
- Ursache: Überlastung, Intervalltraining, bergauf laufen, inadäquates Erwärmungsprogramm, harter Laufuntergrund
- Reizung und Entzündung des Sehnenansatzes mit sekundärer Verkalkung und Ausbildung eines Knochensporns
- der Knochensporn entspricht nicht dem eigentlichen Sehnenansatz
- häufig begleitend Bursitis oder Hagelund’s Deformität
- anfangs belastungsabhängig, später Dauerschmerzen
- Schmerzen bei Dorsalextension, eingeschränkte Dorsalextension im oberen Sprunggelenk
Bursitis tendinis calcanei:
- Schmerzen zwischen Sehne und Calcaneus
- Kompression der Bursa mit jeder Dorsalextension im oberen Sprunggelenk: wiederkehrende Belastung vor allem beim Bergauflaufen (vermehrte Dorsalextension)
- Prädisposition: Rückfuß-Varus,
- Schmerz bei (1) Kompression der Bursa zwischen Daumen und Zeigefinger und (2) Dorsalextension im Sprunggelenk
- Reizung durch Prominenz des Calcaneus
- bei beidseitiger Bursitis immer eine rheumatische Grunderkrankung ausschließen
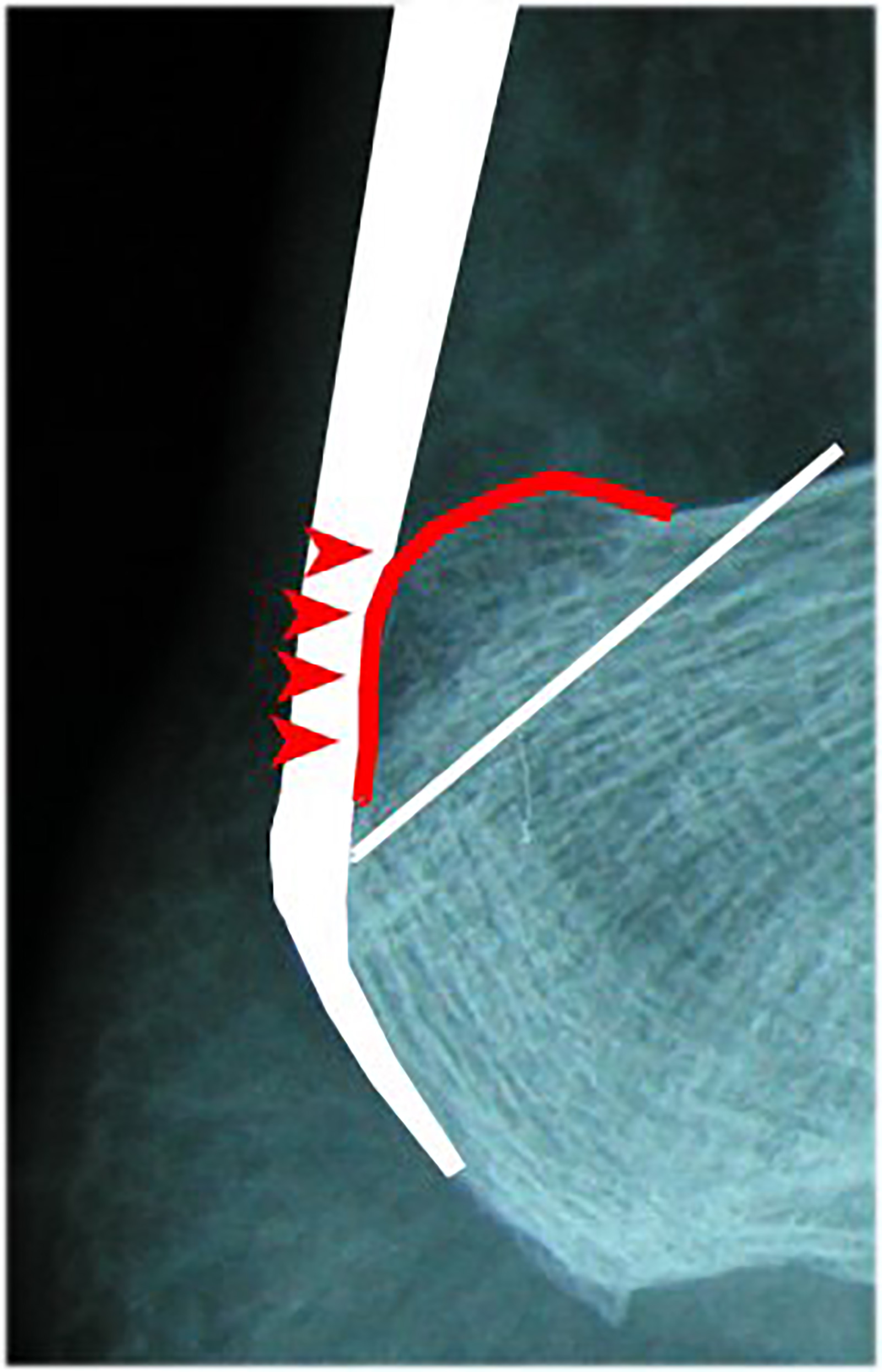
Hagelund’s Deformität:
- dorsolaterale Prominenz des Calcaneus mit
Affektion der Sehne und der Bursa tendinis calcanei
- häufig asymptomatisch, lokale Reizung durch Fersenschaft des Schuhs
- Eishockeyspieler, die Schuhe mit fester Fersenfassung tragen
- Prädisposition: Rückfuß-Varus, Spitzfuß, Sever’s
Disease und Apophysentrauma im Kindesalter
Therapie:
konservative Therapie:
- Ruhe
- in akuter Phase Eismassage
- NSAR vor allem bei Bursitis und Paratendinitis
- ggf. lokale Injektion mit Lokalanästhetikum in das Paratendineum
- niemals Steroidinjektionen an oder in die Achillessehne
- bei hartnäckiger Bursitis ggf. einmalige Steroidinjektion in die Bursa tendinis calcanei
- Iontophorese
- Dehnungsprogramm: ggf. Nachtlagerungsschiene in Dorsalextensionsstellung
- Reduktion des Laufpensums auf 25% und Steigerung um 10% pro Woche in leichten Fällen; Belastungspause bei fortgeschrittenen Beschwerden
- in Belastungspause: Aquajogging, Fahrradergometer für Erhalt der Fitness, dann
Laufbeginn mit Modifikation: Training auf weichem, ebenem Grund, kein Intervalltraining, kein Bergauflaufen, Aquajogging, Fahrradergometer für den Erhalt der Fitness, schrittweise Steigerung der Belastung
- Entlastung des Sehnenansatzes durch Fersenpolster (0.8-1.3cm), ggf. langsohlige Weichbettungseinlage mit Rückfußkorrektur bei Pronationsfehlstellung
- nach Korrektur von Trainingsfehlern, Fehlstellung und nach Verbesserung der Dehnbarkeit
systematischer Muskelaufbau: isometrisch (konzentrisch), isoton (konzentrisch) und
anschließend exzentrisch
- nur wenige Patienten lassen sich nicht konservativ therapieren
- häufig Kombination verschiedener Probleme (Bursitis, Tendinosis, Paratendinitis)
operative Therapie:
- Tendinosis:
- 1cm medial longitudinale Inzision vom muskulotendinösen Übergang bis zum Sehnenansatz
- Tasten der degenerativen Veränderungen (Orientierung am MRT)
- longitudinale Spaltung der Sehne im Bereich der Veränderung und komplettes Débridement sämtlicher veränderter Anteile (andere Konsistenz und Struktur als gesundes Sehnengewebe)
- ggf. mehrere Inzisionen
- Verschluss der Inzision mit resorbierbarem Nahtmaterial
- bei Schwächung der Sehne Verstärkung durch:
- mit M. plantaris
- Turn down Flap des Sehnenspiegels der Achillessehne
- Verlagerung des Flexor digitorum communis
- Sehnentransplantat unter Verwendung des Semitendinosus oder Gracilis
- Allograft
- Flexor hallucis longus Transfer
- post-OP: 4 Wochen Gips in Plantarflexion schrittweise in Neutralstellung, VacuPed für 8 Wochen, passive Mobilisation
- Ansatztendinose:
- fast nie OP-Indikation
- ggf. kleiner Zugang und Spaltung der Sehne in ihrem Ansatzbereich
- ggf. Abtragung eines Osteophyten im Ansatzbereich
- post-OP: 4-6 Wochen Ruhigstellung mit passiver Mobilisation
- Bursitis tendinis calcanei:
- medialer und lateraler Hautschnitt und Entfernung der Bursa
- im Anschluss Abtragung des prominenten dorso-superioren Anteils des Tuber calcanei (Winkel von 45 Grad zur Sehne)
- vollständige Entfernung des Knochensporn, der Sehnenansatz reicht weit nach unten, deswegen ist der Sehnenansatz am Calcaneus nicht gefährdet
- post-OP: 2 Wochen Ruhigstellung
- Hagelund’s Deformität: Abtragung von lateral
