Schenkelhalsfraktur
- erhöhtes Risiko:
- hohes Lebensalter
- Frauen > Männer
- geringer BMI (body mass index)
- Patienten mit erhöhtem Risiko: Ursache Sturz mit geringer Energie
- nur 5% der Patienten mit Schenkelhalsfrakturen sind jünger als 50 Jahre (stärkere Gewalteinwirkung)
- bei Femurschaftfrakturen immer eine Schenkelhalsfraktur ausschließen- Schaft-Hals-Winkel: 130±7 Grad, Antetorsion: 13±7 Grad
Bildgebung:
- Röntgen: Hüftgelenk AP und Lauenstein (sehr schmerzhaft, ggf. cross table Aufnahme)
- CT: bei komplexer Fraktur sinnvoll
- MRT ideales Verfahren zum Nachweis einer okkulten Fraktur oder bei Verdacht auf eine pathologische Fraktur
Einteilung:
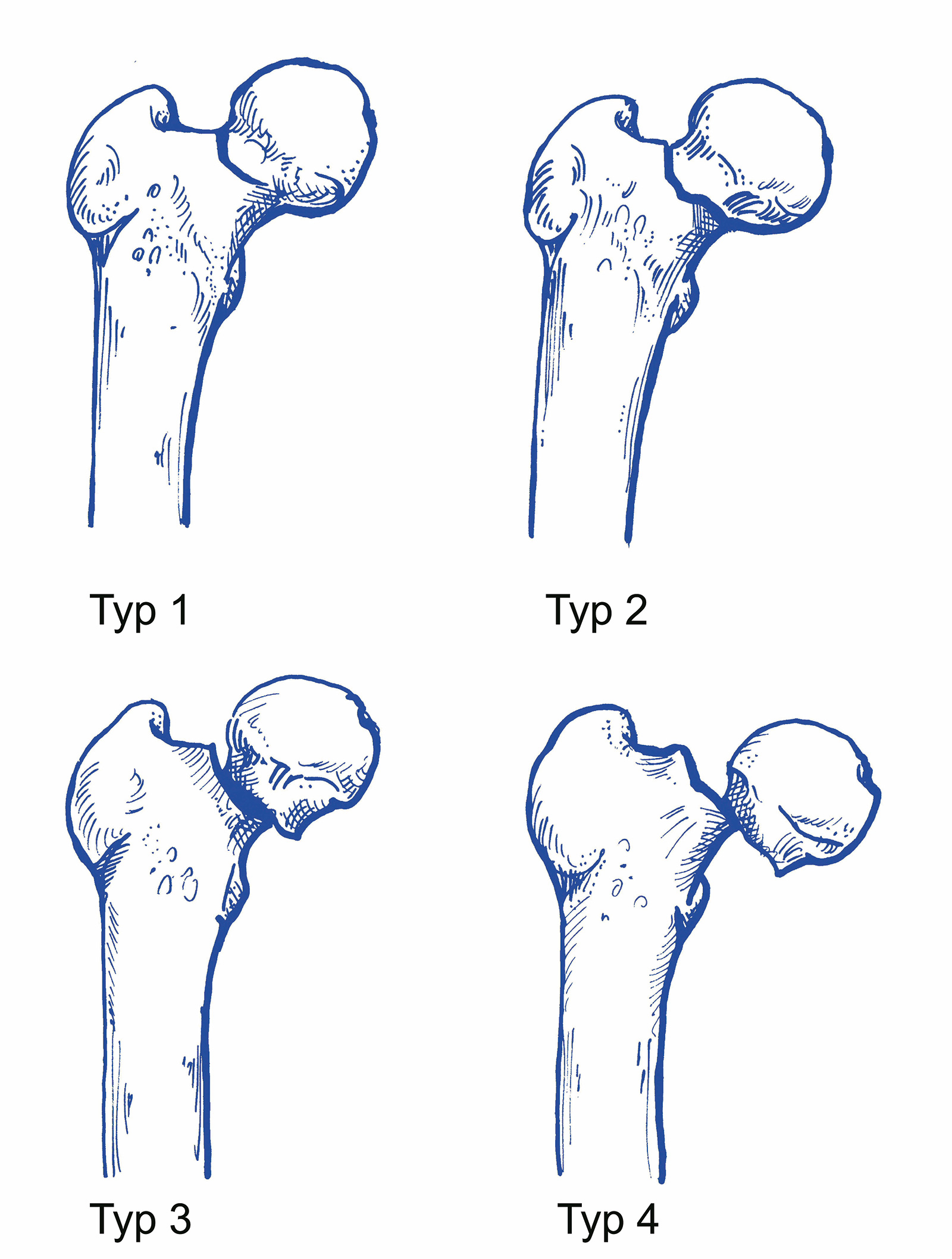
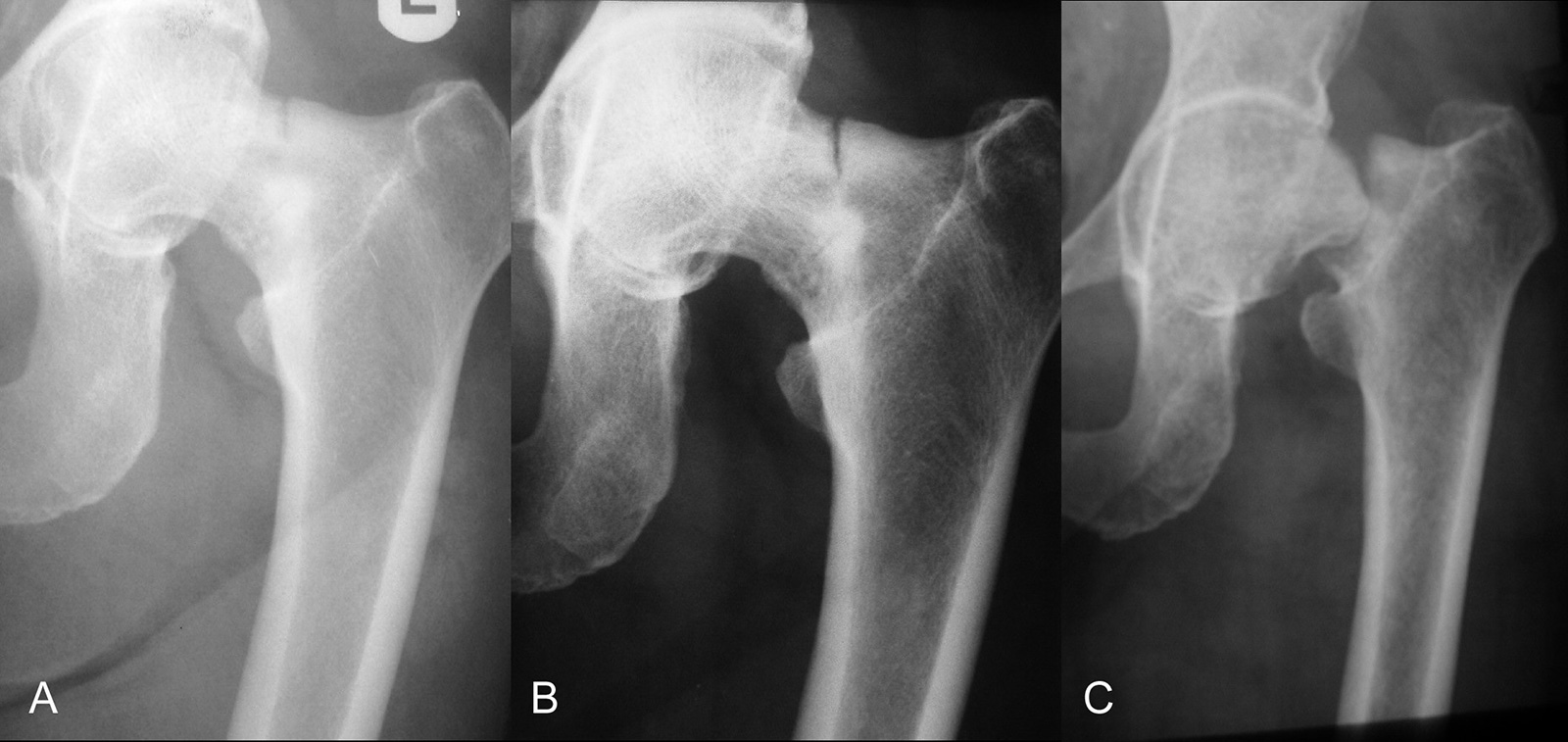
Garden:
- Typ 1: eingestauchte, nicht dislozierte (inkomplette) Abduktionsfraktur (valgusimpaktiert)
- Typ 2: nicht dislozierte, komplette Fraktur (Adduktionsfraktur)
- Typ 3: teilweise dislozierte, komplette Fraktur (Adduktionsfraktur), Fragmente im Bereich der dorsalen Kortikalis noch verbunden
- Typ 4: komplett dislozierte Fraktur
- da Unterscheidung zwischen Typ 1 und 2 sowie zwischen Typ 3 und 4 eine hohe inter- und intraobserver Variabilität hat, ist es klinisch wichtiger, zwischen unverschobenen (Typ 1 und 2) und verschobenen (Typ 3 und 4) Frakturen zu unterscheiden
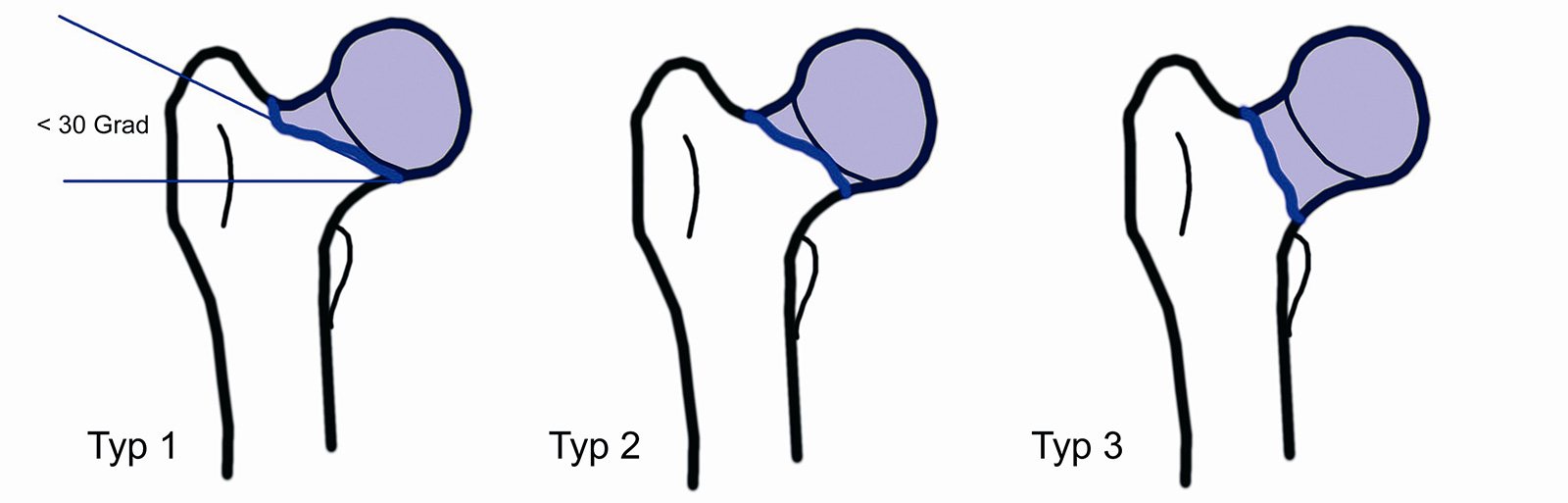
Pauwel’s Klassifikation:
- nach Winkel zwischen Bruch- und Horizontalebene
- Typ 1: ≤30 Grad (flach)
- Typ 2: 30-70 Grad
- Typ 3: >70 Grad (steile Fraktur)
Therapie:
- ein junger Patient mit einer Schenkelhalsfraktur ist eine Notfall-OP-Indikation
konservative Therapie:
- Indikation: eingestauchte Abduktionsfraktur (Typ 1 nach Garden und Pauwels)
- hohes Risiko einer Fragmentverschiebung (30%)!
- nach anfänglicher Bettruhe, Mobilisation an 2 Unterarmgehstützen unter schmerzadaptierter Vollbelastung
- Röntgenverlaufskontrollen essentiell, bei Hinweis auf Fragmentverschiebung Operation
operative Therapie:
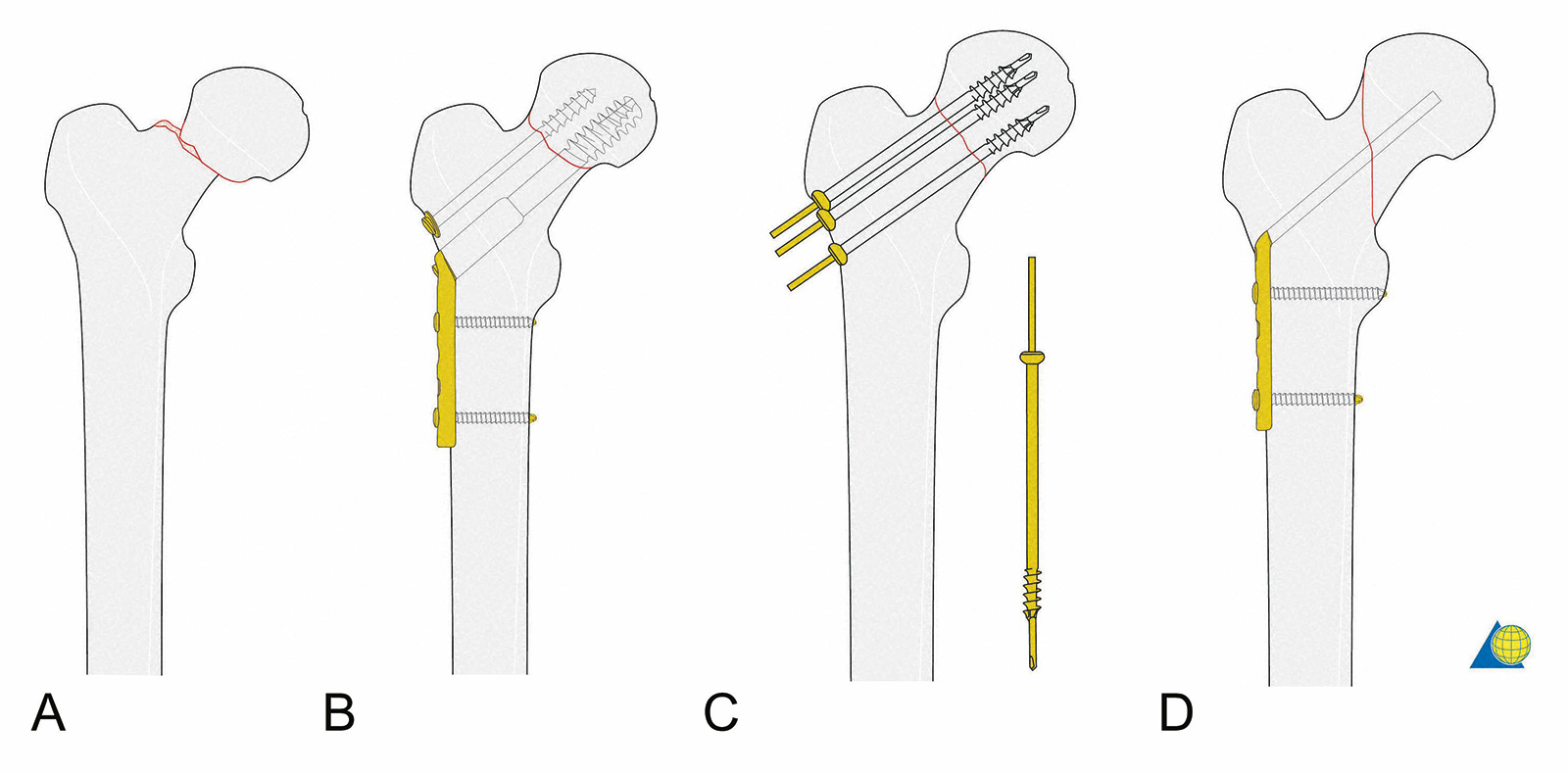
- dynamische Hüftschraube (DHS), kanülierte Schrauben und Winkelplatten haben exzellente Ergebnisse
- aktuell werden parallele, kanülierte Schrauben bevorzugt: 3 Schrauben (nur bei dorsaler Fragmentierung 4. Schraube)
- Osteosynthese versus Hüftprothese beim alten Menschen:
- Osteosynthese:
- höhere Rate an Folgeoperationen
- langsamere Mobilisation
- geringere perioperative Morbidität bei gesunden, alten Menschen
- Hüftprothese sinnvoll, wenn:
- präoperative Fragmentdislokation (Garden Typ 3 und 4 beim alten Menschen)
- Arthrose oder rheumatoider Arthritis des Hüftgelenks nachweisbar
- Hüftprothese:
- Hemiprothesen haben keine besseren Ergebnisse als Totalendoprothesen (mit Pfannenkomponente)
- Hemiprothesen bei polymorbiden Patienten oder Patienten mit sehr reduzierter Mobilität
- Totalendoprothese bei aktiven Patienten und bei Koxarthrose
- ab 65. Lebensjahr bei Garden Typ 3 und 4 ist fast immer eine Hüftprothese indiziert
- bei fortgeschrittenem Alter und schlechter Knochensubstanz: zementierte oder Hybridversorgung mit sofortiger Vollbelastung
Kindesalter:
Schenkelhalsfraktur
- seltene Fraktur: gute Knochensubstanz des kindlichen proximalen Femur
- DD: Misshandlung
- DD: Epiphysiolysis capitis femoris
- Klassifikation: E/1 oder E/2 Epiphysenverletzungen oder M/3 vollständige metaphysäre Fraktur
- Therapie:
- Konservative Therapie:
- undislozierte Fraktur
- Punktion des Hüftgelenks unter Sonografiekontrolle (intrakapsuläres Hämatom bei Schenkelhalsfraktur)
- Ruhigstellung in Beckenbeingips (Anlage in Narkose)
- Röntgenkontrolle nach 1 Woche
- Gipsruhigstellung für 4 Wochen (Kleinkind), 6 Wochen (Schulkind)
- anschließend Entlastung für 4 Wochen
- operative Therapie:
- Indikation: dislozierte Schenkelhalsfraktur
- geschlossene Reposition auf Extensionstisch, ggf. offen
- Schenkelhalsfraktur: K-Draht-Osteosynthese (3-4 Drähte: 1.6mm (Kleinkind) oder 2.0mm (Schulkind))
- basisnahe M/3 Schenkelhalsfraktur: ggf. Zugschraube (2-3 Schrauben, nicht an oder durch die Fuge!)
- bis 10. Lebensjahr: anschließend Beckenbeingips für 4-6 Wochen
- ab 10. Lebensjahr: Bettruhe für 2-3 Wochen, dann Mobilisation in Entlastung
- anschließend Belastungssteigerung über 4 Wochen
- pertrochantäre Fraktur: retrograde flexible Nägel, ggf. Winkelplatte
- Komplikationen: Beinverkürzung aufgrund Varusfehlstellung, Pseudarthrose, Wachstumsstörung, Hüftkopfnekrose (MRT nach 3-6 Monaten bei dislozierten Frakturen ggf. bereits nach 4-8 Wochen): Entlastung und CPM
Prognose / Komplikationen:
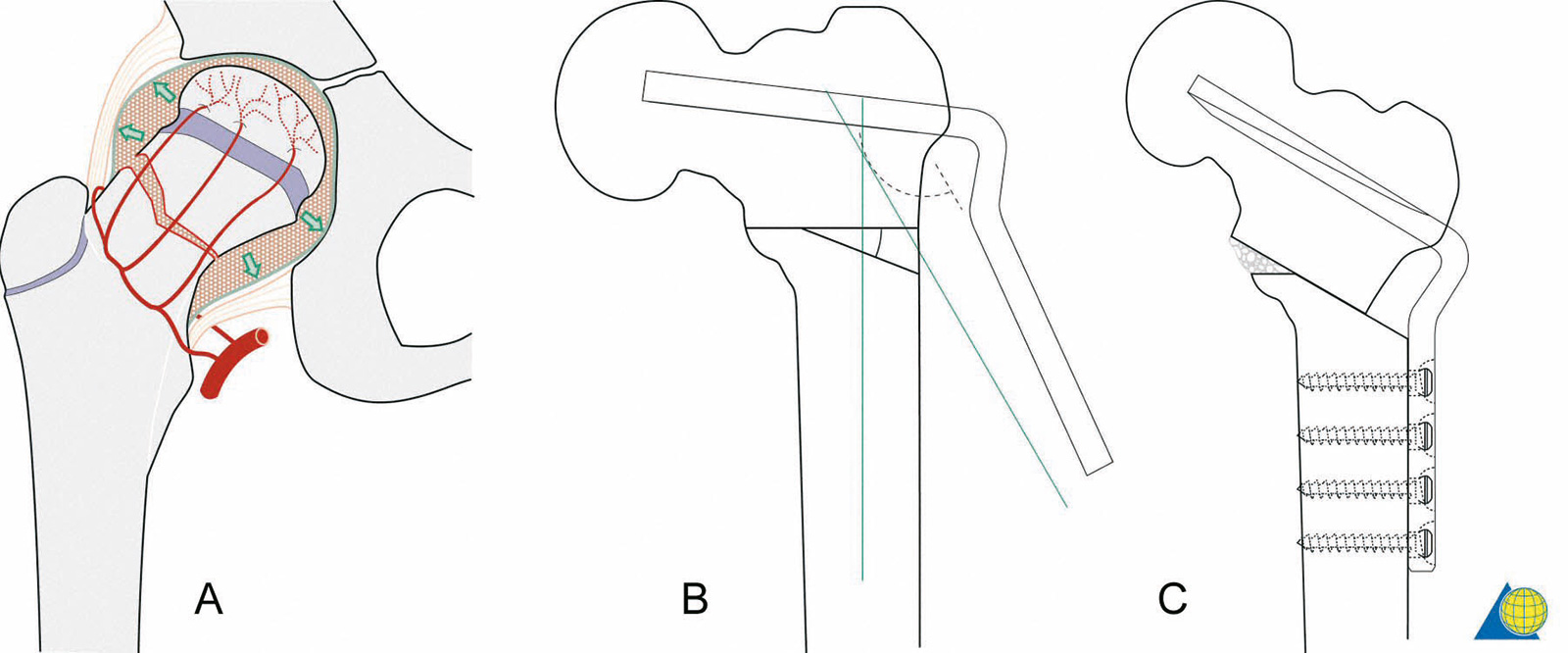
- avaskuläre Knochennekrose:
- 10% bei nicht dislozierten Frakturen
- bis zu 40% bei dislozierten Frakturen
- erhöht bei Typ 3 Frakturen nach Pauwels
- Pseudarthrose: 15%,
- Voraussetzung für valgisierende intertrochantäre Umstellung:
- junger Patient
- keine avaskuläre Knochennekrose (AVN)
