Chondrosarkom
- maligner Tumor der Knorpelgewebe exprimiert
- Alter: 40. – 70. Lebensjahr
- Männer > Frauen
- Lokalisation:
- Becken, Schultergürtel, proximales Femur
- Einteilung:
- primäres Chondrosarkom: entsteht im Knochen, selten im Weichgewebe
- sekundäres Chondrosarkom: entsteht auf der Basis eines gutartigen Knorpeltumors (Enchondrom, Osteochondrom, Chondromatose) oder seltener auf der Basis eines M. Paget oder einer fibrösen Dysplasie
- Sonderformen:
- periostales Chondrosarkom (juxtakortikales Chondrosarkom): maligner knorpelbildender Tumor, der der Kompakta anliegt und fleckige Kalzifizierungen aufweist; meist Femur; Codman-Dreieck typisch; günstigere Prognose
- dedifferenziertes Chondrosarkom: neben einem G1 Chondrosarkom liegen Anteile eines hochmalignen Tumors (Fibrosarkom, malignes fibröses Histiozytom, Osteosarkom) vor; Therapie und Prognose richten sich nach dem hochmalignen Anteil; oft bereits zum Zeitpunkt der Diagnose Metastasen des hochmalignen Tumoranteils
- Klarzellchondrosarkom: runde Knorpelzellen mit klarem, hellem Zytoplasma aufgrund des hohen Glykogengehalts des Zytoplasmas; epiphysäre Lage; meist gute Prognose
- mesenchymales Chondrosarkom: neben Knorpelanteilen zellreiche Bezirke mit kleinen runden Zellen; hohe Metastasierungsrate, Überlebensrate eher gering, tritt im Jugendalter auf
- Verlauf:
- Chondrosarkome wachsen verhältnismäßig langsam und metastasieren in der Regel später
- Wachstumsrate und Metastasierungsrate hängen vom Grading der Läsion ab
- hämatogene Metastasierung in die Lunge
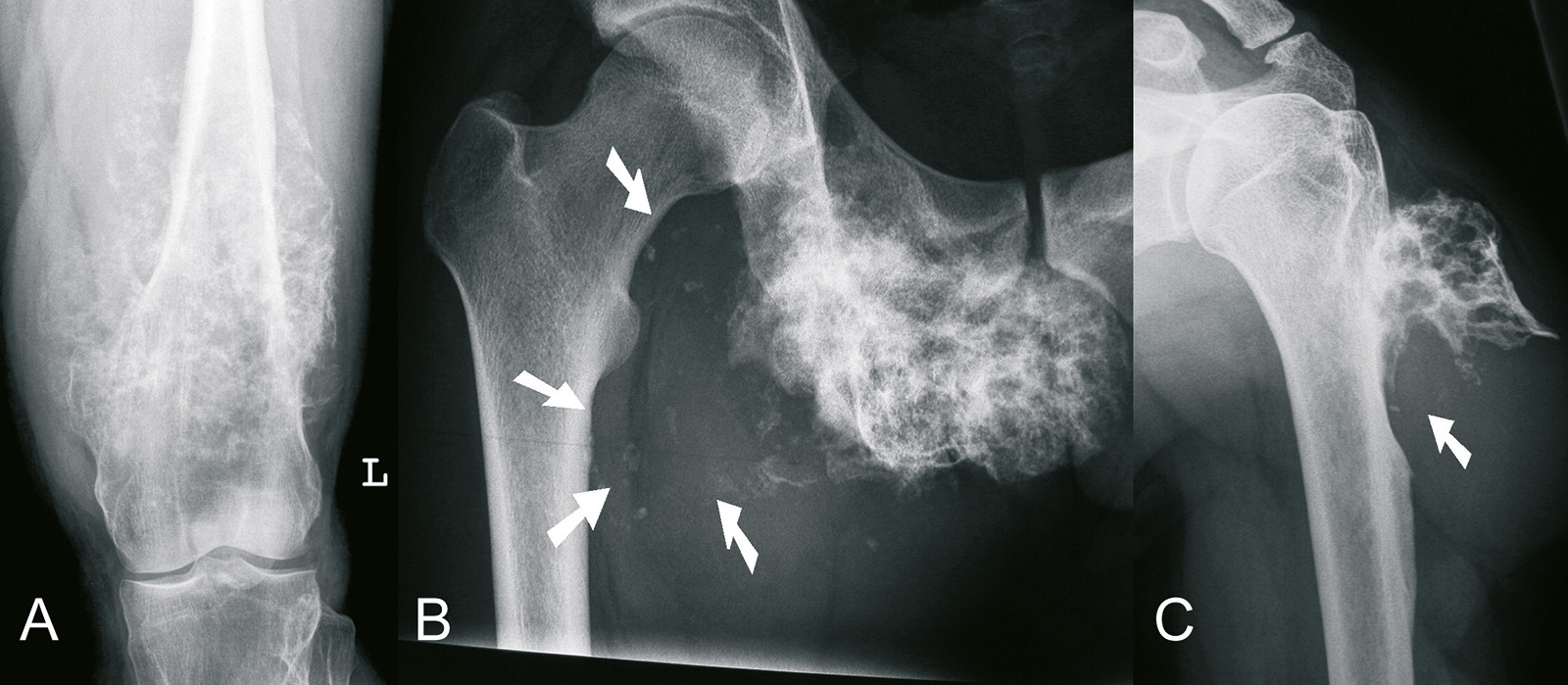
Klinik / Diagnose:
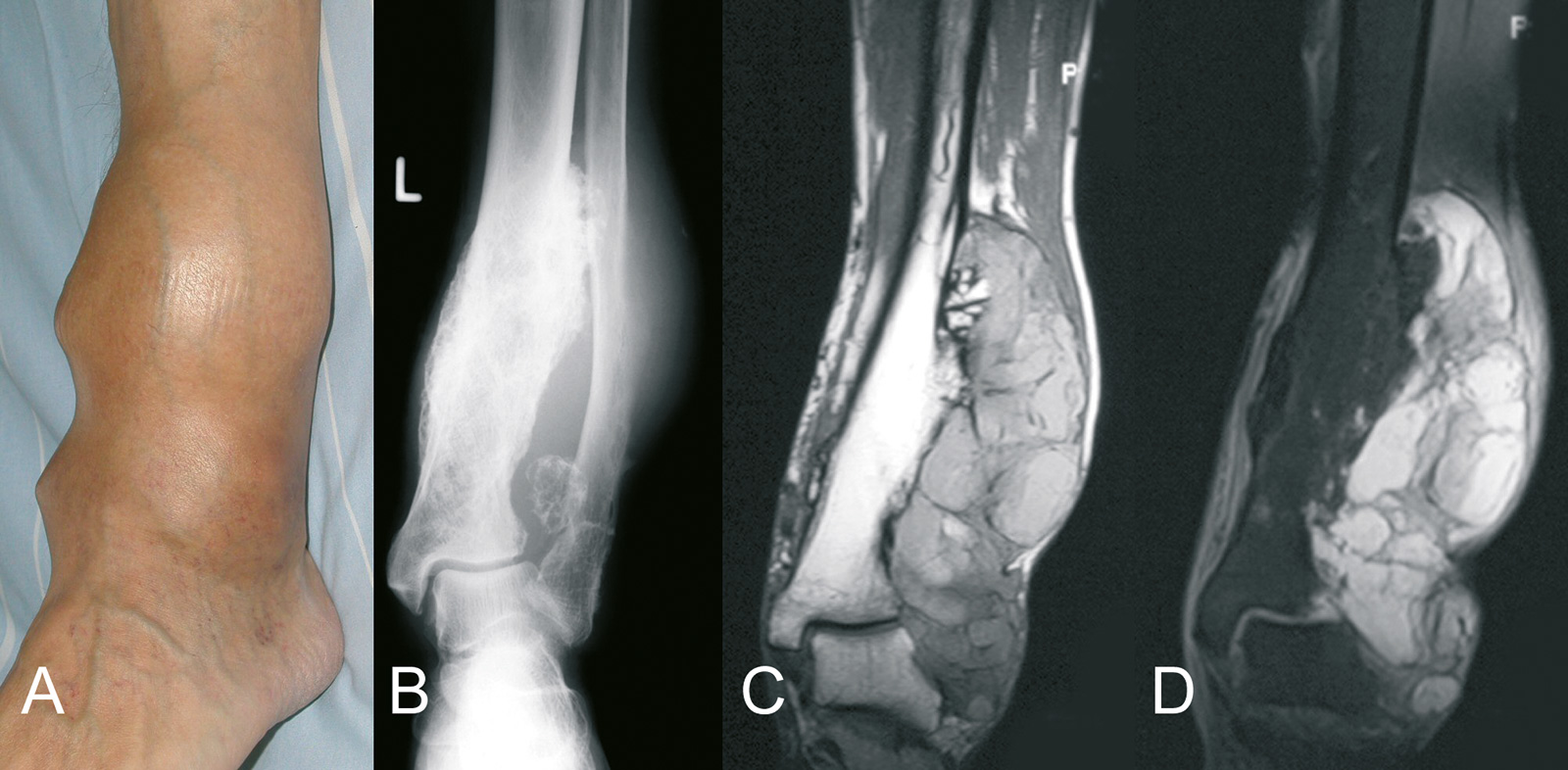
- langsam größenprogrediente, derbe Schwellung
- moderater Druckschmerz
- Schmerz
- Röntgen:
- Osteolyse mit teilweise unscharfer Randbegrenzun
- Matrixverkalkungen
- endostale Knochenausdünnung und Durchbruch durch die Kortikalis
- Periostreaktion
- distal des Knie- und Ellenbogengelenks oft weniger aggressiv
- große Tumore >10cm Durchmesser: in der Regel bösartig
- Knochenszintigrafie:
- Mehranreicherung, die die radiologischen Grenzen des Tumors überschreitet
- Computertomografie:
- permeatives Wachstum mit Durchbruch durch die Kortikalis
- punktförmige Verkalkungen
- MRT:
- T 1: hypointenses Signal
- T 2: im Bereich vitalen Tumorknorpels hyperintenses Signal
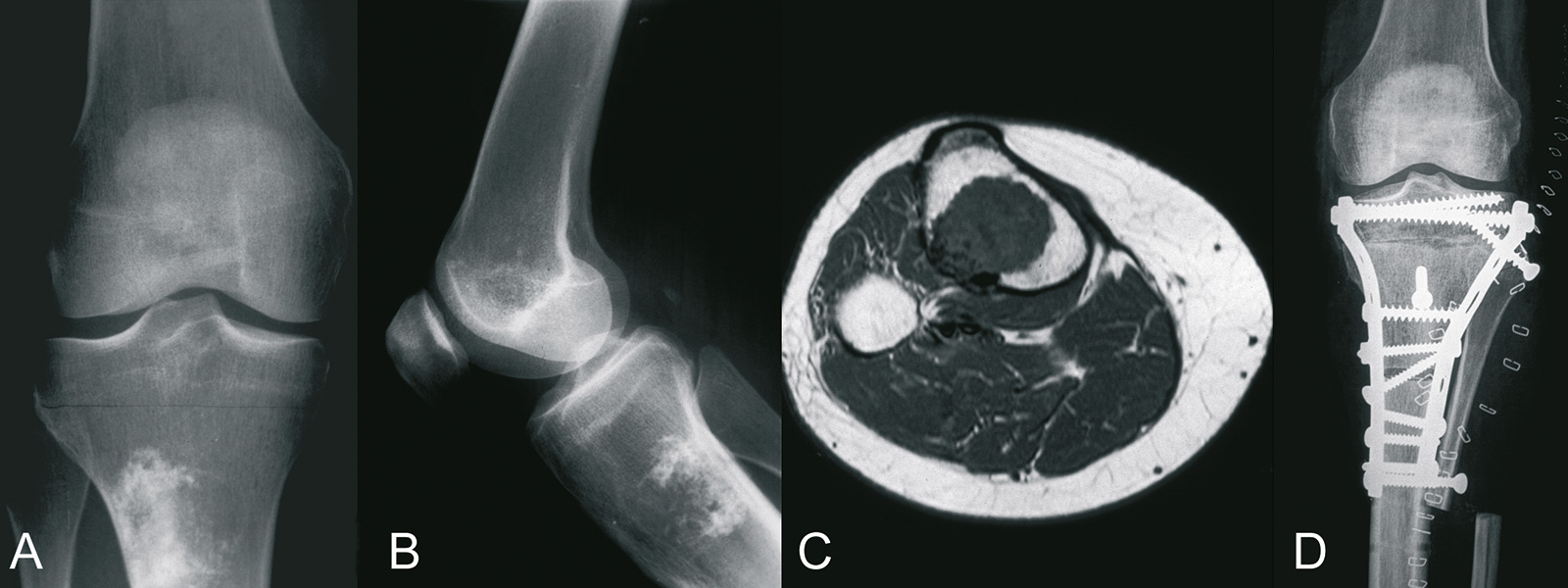
- Histologie:
- makroskopisch: grau-weiße Masse mit teilweise weißen Verkalkungen, quillt nach Eröffnen der Kapsel bei der Biopsie hervor
- mikroskopisch:
- G 1: größerer Zellkern mit mehreren Nukleolen, Kalzifizierung der Grundsubstanz, keine Mitosen (entscheidend CT: Tumor durchbricht die Kortikalis)
- G 2-3: polymorphe Knorpelzellen mit zunehmender Anaplasie, Zellreichtum und Mitosen, Verschiebung der Kern-Plasma-Relation zugunsten des Kerns, teilweise mehrere Kerne
- Staging: CT-Thorax, CT-Abdomen, 3-Phasen-Knochenszintigrafie
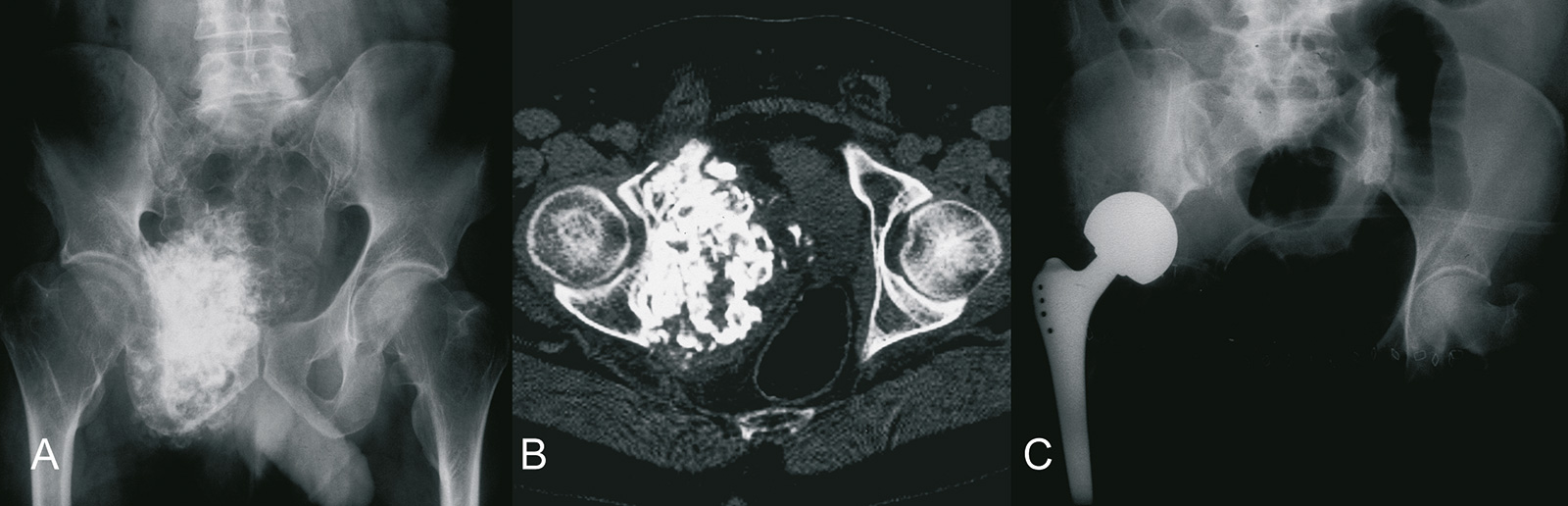
Therapie:
- offene Inzisionsbiopsie
- bei G1 Chondrosarkomen kann eine Kürettage und Knochenzementauffüllung erwogen werden
- weite Tumorresektion
- Strahlentherapie und Chemotherapie sind nicht indiziert (Ausnahme: dedifferenziertes Chondrosarkom, hier richtet sich die Therapie nach der hochmalignen Tumorkomponente)
Prognose / Komplikationen:
- Fünfjahresüberlebensrate: bei weiter chirurgischer Resektion
- Grad 1: 90%
- Grad 2: 80%
- Grad 3: 30-40%
- Fernmetastasierung:
- Grad 1: 0%
- Grad 2: 10%
- Grad 3: 70%
