Diskogener Kreuzschmerz, Facettensyndrom, ISG Irritation
- 80% der Bevölkerung haben mindestens einmal im Leben Rückenschmerzen
- chronische Rückenschmerzen sind Rückenschmerzen, die mehr als 3 Monate anhalten
- Problem: Patienten mit chronischen Rückenschmerzen haben intersegmentale Synapsen, die klinisch eine exakte Segmentzuordnung nicht mehr erlauben
- rezidivierende Schmerzreize können zu einem Schmerzgedächtnis führen, das auch ohne Reiz eine Schmerzwahrnehmung verursacht
- Dekonditionierung: fehlende physische Belastbarkeit begünstigt die Entstehung chronischer Schmerzen
- Patienten mit chronischen Schmerzen haben häufig psychosoziale Probleme und leiden unter Depression und Inaktivität
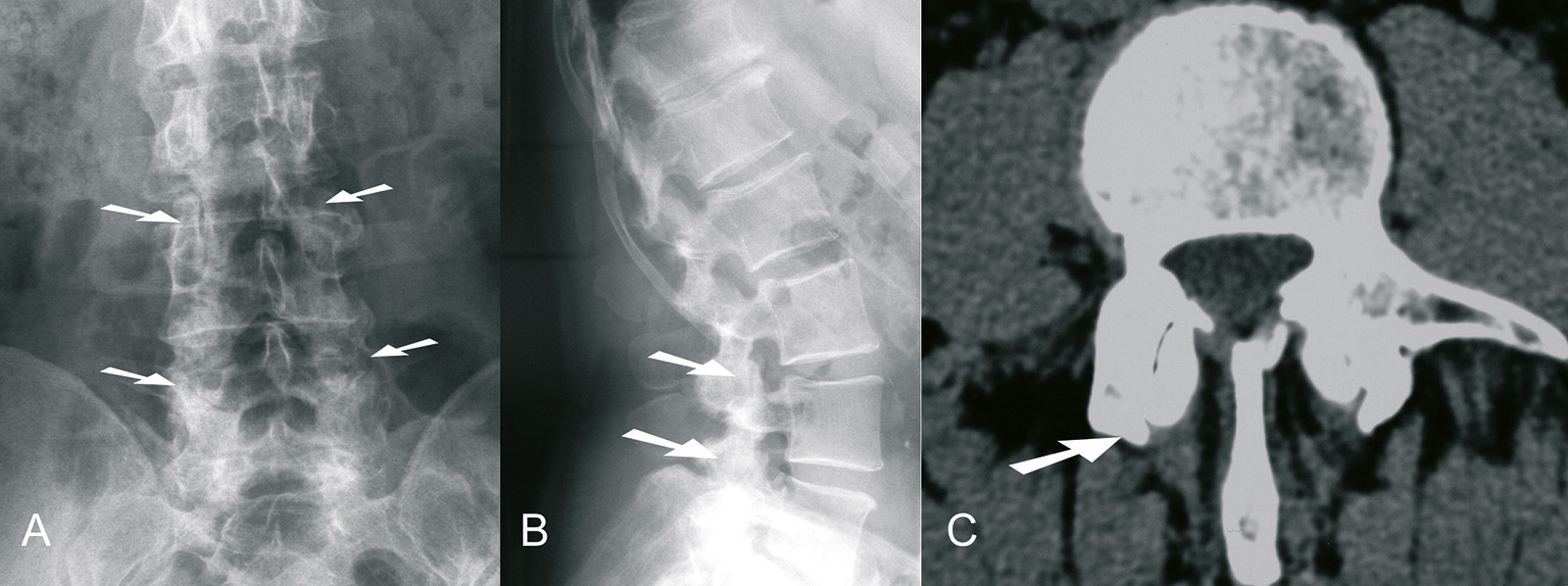
Klinik:
- Bewegungsumfang: Rotation, Re- und Inklination, Ott- und Schober-Zeichen
- Druck- und Klopfschmerz
- radikuläre Symptomatik: Sensibilitätsstörungen, Lähmungen, positiver Lasègue, positiver
umgekehrter Lasegue
- psychosomatische Beurteilung
- Verlaufsbeurteilung und Messen des Therapieerfolgs: Oswestry-Score
- Fragebogen zum Rückenschmerz
- enthält Fragen zu Schmerzintensität, Körperpflege, Fähigkeit, Gewichte zu heben, Gehstrecke, Sitzen, Stehen, Schlafen, Sexualleben, Soziale Stellung und Mobilität

- Chronizität der Beschwerden sollte mit der Stadieneinteilung nach Gerbershagen untersucht werden (Gerbershagen HU, Anästhesiol Intensivmed Notfallmed Schmerztherap 1992; 27:377-380); Hinweise für Chronifizierung sind:
- Andauern der Beschwerden über längeren Zeitraum
- gleichbleibende Schmerzintensität
- multilokuläres Schmerzbild
- regelmäßig mehr als 2 Medikamente
- mehr als eine Entzugsbehandlung
- mehr als 3x den Arzt gewechselt
- mehr als 3 Krankenhausaufenthalte aufgrund von Schmerzen
- mehr als 3 Operationen
- mehr als 2 schmerzbedingte Rehabilitationsmaßnahmen
- Patienten, die 7 Kriterien erfüllen, haben eine schwere Chronifizierung
- Röntgen: AP & seitlich (Re- und Inklination)
- Beurteilung einer segmentalen Instabilität: eine Translation von >4-5mm und eine relative Abknickung >15 Grad sind ein Hinweis auf eine segmentale Instabilität
- es besteht eine geringe Korrelation zwischen segmentaler Instabilität und Rückenschmerz
- Diskografie:
- Punktion des Nucleus pulposus und Injektion von 1.5-2.5ml Kontrastflüssigkeit
- reproduziert dies die bekannten Schmerzen, so ist das ein entscheidender Hinweis auf das symptomatische Bandscheibenfach
- Diskographie wird heute nicht mehr verwendet
- Diskografie+CT: im Anschluss an die Diskografie wird im CT die Verteilung des Kontrastmittels in der Bandscheibe analysiert
- MRT: „black disc disease“, der Flüssigkeitsverlust einer degenerativ veränderten Bandscheibe zeigt sich als hypointenses Signal in der T2 gewichteten Sequenz
- Differentialdiagnose:
- Tumoren, Metastasen
- Tethered Cord: Spitze des Conus medullaris sollte auf Höhe von BWK 12/LWK1 liegen, bei einem Tethered Cord liegt der Conus tiefer (z. B. bei Dysraphien)
- Apoplex des Conus medullaris: Gefäßverschluss der Versorgungsgefäße mit plötzlichem Beschwerdebeginn
- Aortenaneurysma (beidseitige Beschwerden, abgeschwächte Pulse)
- osteoporotische Frakturen gewinnen immer mehr an Bedeutung (auch Sakruminsuffizienzfrakturen)
Therapie:
konservative Therapie: Injektionsbehandlung
- Kortison:
- Triamcinolonacetonid (Volon A, Triam-Inject KS) Verweildauer 3-8 Tage
- Triamcinolonhexaacetonid (Lederlon) Verweildauer: 6 Tage
- Rimexolon (Rimexel) Verweildauer: 25 Tage
- Lokalanästhetika:
- bevorzugt vom Amid-Typ: Lidocain (Xylocain), Bupivacain (Carbostesin)
- Bupivacain stärker und länger wirksam als Lidocain, jedoch höhere Toxizität
- Facetteninfiltration:
- in Bauchlage
- Einstichstelle zwischen den Dornfortsätzen 2cm paramedian
- Vorschub der Kanüle bis knöcherner Kontakt (ggf. unter Bildverstärkerkontrolle)
- Nadel sollte im kaudalen Gelenkrezessus liegen
- Diagnostik: 1-1.5ml Lokalanästhetikum
- Therapie: 2ml Lokalanästhetikum und Kortikoid
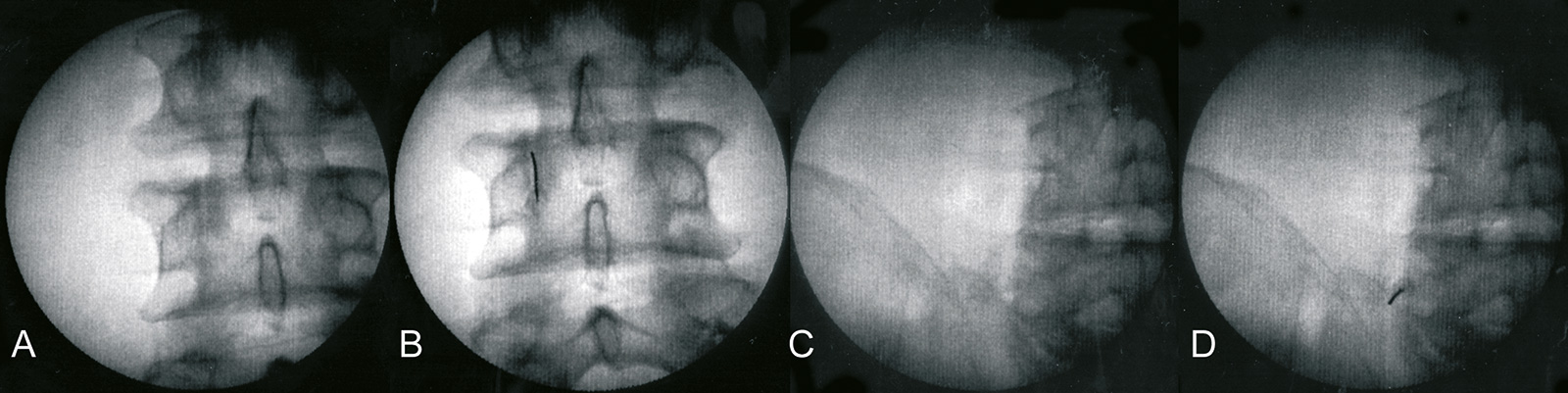
- Iliosakralgelenksinfiltration:
- in Bauchlage
- 2cm lateral des Dornfortsatzes LWK 5, bzw. 2-3cm medial der Spina iliaca posterior superior
- Infiltration 45 Grad nach kaudal und lateral
- Diagnostik: 3-5ml Lokalanästhetikum
- Therapie: 5-10ml Lokalanästhetikum und Kortikoid
- Wurzelblockade:
- in Bauchlage
- unter Bildverstärker Infiltration der Nervenwurzel distal des Querfortsatzes
- alternativ: Einstichstelle 8cm paramedian über dem Beckenkamm, in 60 Grad-Neigung zur Koronarebene wird die Nadel horizontal für die Spinalnervenwurzel L 4 und 45 Grad nach kaudal für die Spinalnervenwurzel L5 nach medial vorgeschoben
- Diagnostik: 1ml Lokalanästhetikum
- Therapie: 5ml Lokalanästhetikum und Kortikoid
- Epidural-Perineurale Injektion:
- in Bauchlage (oder Sitzen)
- Zweinadeltechnik
- Einstich der Führungsnadel etwa 2cm paramedian von der Gegenseite in etwa 45 Grad Neigung zur betroffenen Seite die Nadel vorschieben
- nach Durchstechen der interspinalen Bänder wird die dünnere Spinalnadel durch die Führungsnadel vorgeschoben bis ein knöcherner Kontakt erreicht ist (Bildverstärkerkontrolle)
- Aspiration (Liquor?)
- Therapie: 1ml Lokalanästhetikum und 1ml Kortikoid
| Therapie | akute Lumbago | chronische Lumbago |
| Analgetika | + | + |
| NSAR | ++ | ++ |
| Bettruhe | - | |
| Trainingstherapie | - | +++ |
| TENS | - | (-) |
| -Verhaltenstherapie | - | + |
| Traktion | - | (+) |
|
Epidurale Injektion (radikuläre Symptome) |
+ | ++ |
| Rückenschule | (+) |
Arbeitsplatz +++ außerhalb: - |
| Muskelrelaxans | ++ | + |
| Manualtherapie | + | + |
| Antidepressiva | - | |
| Orthese | - | |
| Akupunktur | (+) |
Tab. 5-3: Beurteilung der Wirksamkeit der konservativen Therapie des chronischen Rückenschmerzes
auf der Basis von 150 Studien (Tulder et al, Spine 1997; 22: 2128-2156): „+“positiver Effekt, „-“
kein Effekt
- sakrale Injektion:
- der Patient wird auf allen Vieren gelagert (Knie-Ellenbogen) und mit einer dünnen Spinalnadel in der Medianlinie der Hiatus sacralis punktiert (10ml)
- epidurale Injektion:
- tiefe paravertebrale Infiltration:
- Bauchlage (oder im Sitzen)
- 5-6 cm paramedian wird die Nadel eingestochen und bis zum Querfortsatz vorgeschoben
- Therapie: 7ml Lokalanästhetikum und Kortikoid
konservative Therapie: Krankengymnastik
- medizinische Trainingstherapie:
- Schulung der Körperwahrnehmung
- Verbesserung der neuromuskulären Aktivierung
- Muskelaufbau und Beseitigung von Dysbalancen
- Training unter Alltags- und Berufsbedingungen
- Rückenschule: am Arbeitsplatz und unter Arbeitsbedingungen entscheidender Bestandteil der Therapie des chronischen Rückenschmerzes
- NSAR: nichtsteroidale Antirheumatika
- Analgetika: die wichtigsten Vertreter sind Metamizol (Novalgin) und Paracetamol (Benuron)
operative Therapie:
- Indikation:
- Versagen der konservativen Therapie
- keine psychosomatische Schmerzverarbeitungsstörung oder Rentenbegehren
- klinische Symptomatik und Befund der Diskografie und des MRT stimmen überein
- unauffällige Nachbarsegmente
- Technik:
- Versteifung:
- dorsale Stabilisierung mit Pedikelschrauben und intervertebrale Fusion mit Knochenspan oder Cage-Implantat:
- PLIF=posterior lumbar interbody fusion,
- TLIF=transforaminal lumbar interbody fusion: Zugang von weiter lateral (einseitige Facettengelenksresektion), geringeres Risiko der Nervenwurzelirritation
- posterolaterale Fusion: Anfrischen des Processus transversus, Anlage von Spongiosa und Spondylodese mit Pedikelschrauben
- ALIF (anterior lumbar interbody fusion)
- minimal invasive Operationstechniken, Navigation: laparoskopische anteriore Fusion oder dorsale Fusion über minimalen Zugang mit Navigationsinstrumenten sind en vogue, jedoch besteht gegenwärtig Konsensus, dass diese den offenen Verfahren nicht überlegen sind
- Bandscheibenprothese:
- bisher keine definitive Indikation, gute Kandidaten haben:
- Bandscheibenfachhöhe von >4mm
- keine Arthrose in den Facettengelenken
- kein Verschleiß in den Anschlusssegmenten
- schlank
- mittelfristige Ergebnisse (bis 5 Jahre): vergleichbar der Arthrodese
- auch wenn sich initial eine gewisse Beweglichkeit der künstlichen Bandscheibe zeigt, ist im Verlauf bei ca. ¼ der Patienten langfristig mit einer de facto „Fusion“ zu rechnen
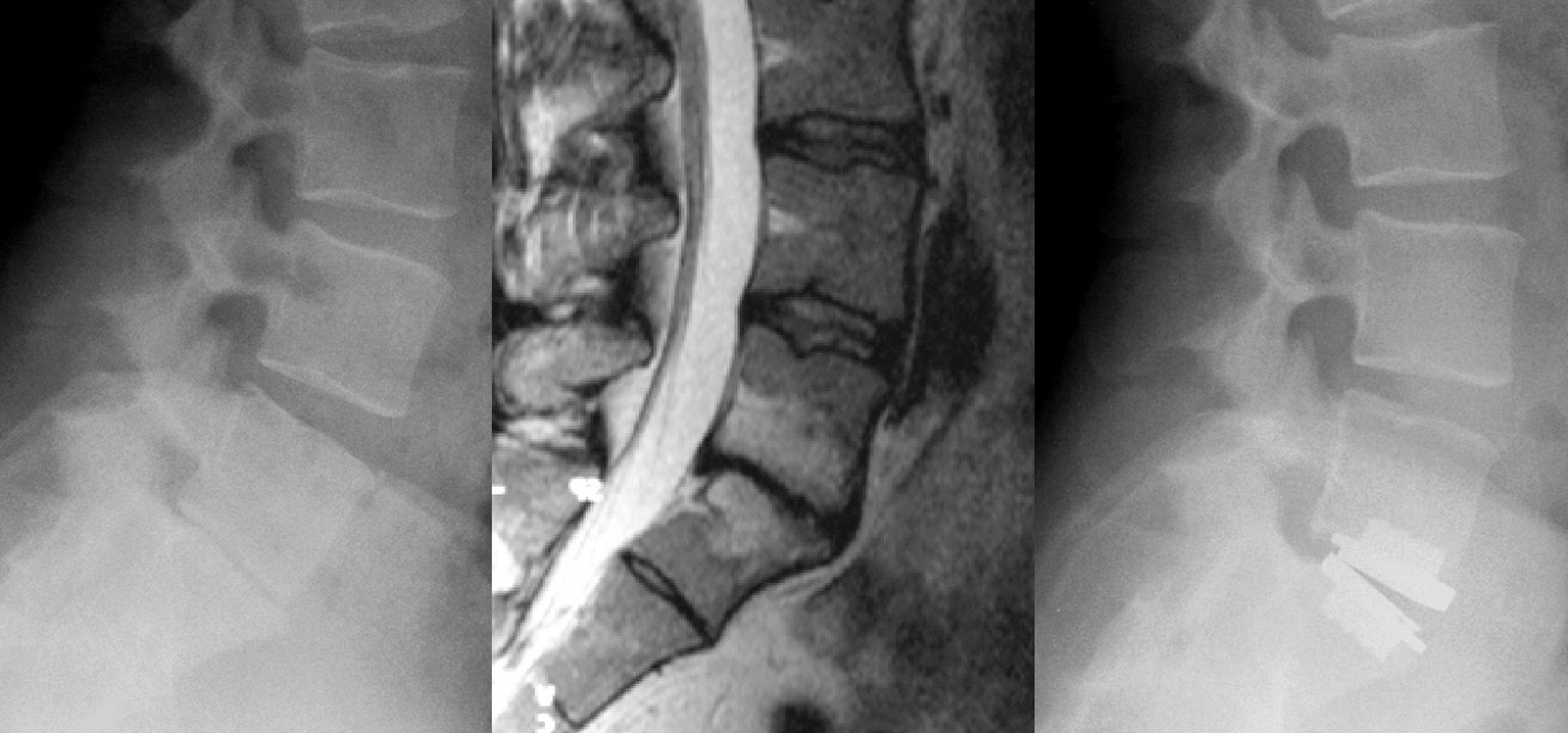
- Dynesys:
- sicher und wirksam (Stoll TM 2002)
- Komplikation: Schraubenlockerung (7/83), Verschleiß der Anschlusssegmente (7/83)
- minimal invasive Techniken:
- IDET intradiscal electrothermal therapy
- discTRODE intradiscal electrothermal annuloplasty
- intervertebral disc decompression
Prognose / Komplikation:
- schwedische Lumbar Spine Study Group (2001 und 2004):
- prospektiv randomisiert zeigt die Therapie des chronischen Rückenschmerzes durch eine Spondylodese nach 2 Jahren bessere Ergebnisse als die konservative Therapie
- nach 5 Jahren besteht zwischen den Gruppen jedoch kein Unterschied mehr
- Olle Hägg: durch die Fusion kann Zeit gewonnen werden, d.h. der Patient erreicht schneller eine Beschwerdelinderung, die langfristigen Ergebnisse sind jedoch gleich
- Patienten, die mehr als 2 Jahre aufgrund chronischer Rückenschmerzen nicht gearbeitet haben, haben nur eine minimale Chance, dass sie jemals wieder arbeiten werden
- post-OP:
- degenerative Veränderungen der Anschlusssegmente
- Pseudarthrose
- Nervenverletzung
- Duraverletzung
