Hintere Kreuzbandruptur
- Länge: 32-38 mm
- 3 Komponenten:
- anterolaterales Bündel: Anspannung in Flexion, dickster Anteil
- posteromediales Bündel: Anspannung in Streckung
- meniskofemorales Bündel
- hintere Kreuzbandruptur führt zu:
- einer hinteren Schublade: Flexion > Extension
- nur geringer Instabilität bei Varus-, Valgus- und Rotationsstress
- enger Zusammenhang von posterolateralen Stabilisatoren und hinterem Kreuzband: Kombinationsverletzungen verursachen ausgeprägtere posteriore Instabilität und Außenrotationsinstabilität
- posterolaterale Stabilisatoren:
- laterales Seitenband
- Lig. popliteum obliquum
- Musculus popliteus
- Lig. popliteum arcuatum
Einteilung:
- akute und chronische Verletzung:
- akut: <3 Wochen
- subakut: 3-6 Wochen
- chronisch: >6 Wochen
- isolierte Verletzung versus Kombinationsverletzung:
- hinteres Kreuzband und posterolaterale Stabilisatoren
- hinteres Kreuzband und posteromediale Stabilisatoren
- hinteres Kreuzband und vorderes Kreuzband
- isolierte Verletzungen des hinteren Kreuzbands können in partielle (Grad 1 & 2) und vollständige (Grad 3) Rupturen unterteilt werden
Klinik / Diagnose:
- Verletzungsmechanismus
- Hyperflexion: verursacht maximale Anspannung des anterolateralen Bündels und führt oft zu partiellen Rupturen, die nur das anterolaterale Bündel betreffen
- hintere Schublade: Grad 1 oder 2
- moderate Schwellung
- Einschränkung der Beugung um 10-20 Grad
- Beschwerden bei Beugung
- Hyperextension oder direktes Anpralltrauma verursachen Kombinationsverletzungen (hinteres Kreuzband und posterolaterale Stabilisatoren)
- bei jeder Kombinationsverletzung des hinteren Kreuzbandes muss eine Knieluxation ausgeschlossen werden: Pulskontrolle & Kontrolle der Motorik und Sensibilität
- Verkehrsunfall Motarradfahrer
- Verletzungen der A. poplitea und des N. peroneus häufig
- Angiografie, wenn Blutdruckindex <0,8 (Index=Quotient aus systolischem Druck Unterschenkel (A. dorsalis pedis) und Arm (A. radialis))
- Varus-Valgus-Stress: Verletzung des lateralen (posterolateral corner) oder medialen Seitenbandes
- Tests in der akuten Phase:
- Anprallmarke an der Tibia
- Einblutung in der Kniekehle
- Druckschmerz in der Kniekehle
- Quadrizepstest:
- passiv: im Liegen mit dem Unterschenkel parallel zur Untersuchungsliege und dem Knie 90 Grad gebeugt translatiert die Tibia mit der Schwerkraft nach dorsal
- aktiv: Quadrizepsanspannung führt zu Relokation (hintere Kreuzbandruptur)
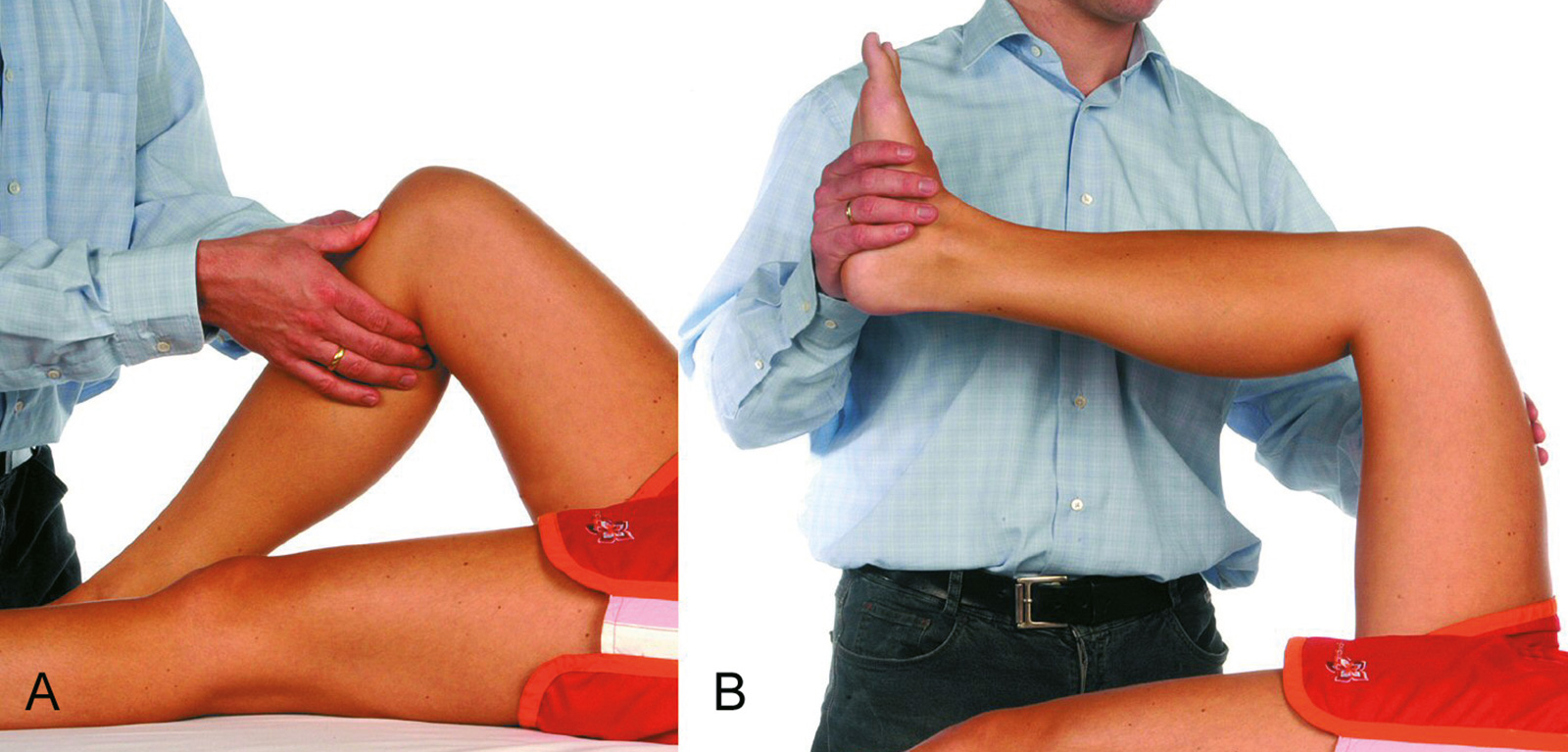
- Messung der Instabilität: Distanz zwischen medialem Femurkondylus und Vorderrand des Tibiaplateaus bei 90 Grad Beugung (ggf. Röntgenstressaufnahme im Scheuba-Apparat)
- normal: steht das Tibiaplateau 10mm vor dem Femurkondylus
- Grad 1: hintere Schublade von 0-5 mm; kleinere Stufe zwischen medialer Femurkondyle und Tibiaplateau als normal
- Grad 2: hintere Schublade von 5-10 mm; Stufe verschwunden, Tibiaplateau lässt sich jedoch nicht unter die Femurkondyle schieben
- Grad 3: hintere Schublade von >10 mm; Tibia lässt sich unter die Femurkondyle schieben
- bei jeder Grad 3 Schublade muss eine Verletzung der posterolateralen Stabilisatoren
ausgeschlossen werden:
- schwierig: erst Reposition der hinteren Schublade, dann Testen der posterolateralen Stabilisatoren in 90 und 30 Grad Beugung
- das hintere Kreuzband und die posterolateralen Stabilisatoren sichern das Knie in Außenrotation: das hintere Kreuzband stabilisiert das Knie primär bei 90 Grad Beugung und die posterolateralen Stabilisatoren bei 30 und 90 Grad
- hintere Schublade (90 Grad Flexion):
- hintere Kreuzbandruptur führt zu einer moderaten hinteren Schublade
- alleinige Verletzung der posterolateralen Stabilisatoren führt zu keiner hinteren Schublade
- eine Kombinationsverletzung führt zu einer ausgeprägten Schublade
- Außenrotationsinstabilität (30 Grad ARO):
- hintere Kreuzbandruptur führt nur zu einer geringen Außenrotationsinstabilität
- alleinige Verletzung der posterolateralen Stabilisatoren führt ebenfalls nur zu einer geringen Instabilität
- eine Kombinationsverletzung führt zu einer deutlicheren Außenrotationsinstabilität mit Varus-Thrust (laterales Aufklappen des Gelenks unter Belastung (Gehen))
- Varusinstabilität:
- hintere Kreuzbandruptur allein führt nur zu einer minimalen Varusinstabilität
- Verletzung der posterolateralen Stabilisatoren führt allein ebenfalls nur zu einer minimalen Varusinstabilität
- eine Kombinationsverletzung führt zu einer deutlicheren Varusinstabilität
- Röntgen: AP & seitlich, kleine knöcherne Fragmente können Hinweis auf eine
Kombinationsverletzung sein, Stressaufnahme (hintere Schublade)
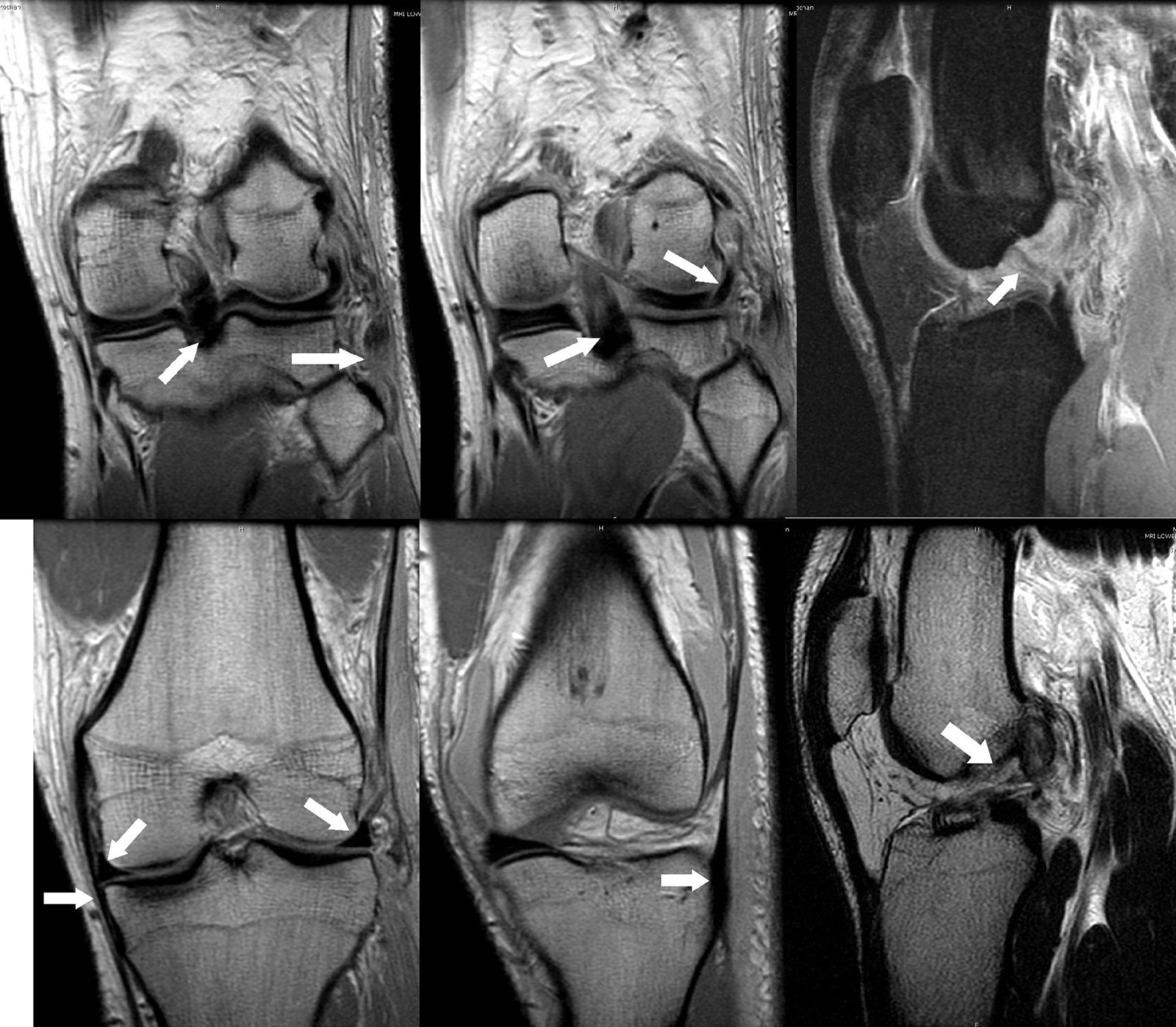
- starke Schwellung, Schmerzen die die klinische Untersuchung einschränken: MRT, Genauigkeit 96-100%
- Arthroskopie: „floppy ACL Sign“, lockeres vorderes Kreuzband bei hinterer Kreuzbandruptur kann fälschlich als elongiertes vorderes Kreuzband interpretiert werden
Therapie:
konservative Therapie:
- isolierte Ruptur des hinteren Kreuzbandes
- akute Verletzung:
- Grad 1:
- Teilbelastung für 4 Wochen
- nach 6 Wochen Sport
- Quadrizepstraining
- Grad 2-3:
- 6 Wochen Ruhigstellung in PTS Schiene in Streckung ( & Teilbelastung)
- Kräftigung des Quadrizeps (Heben des gestreckten Beins)
- nach 4. Woche: aktiv assistierte Mobilisation, Fortsetzen des Quadrizepstrainings
- nach 3 Monaten sportfähig
- aufgrund des unvorhersehbaren Verlaufs und der möglichen Mitbeteiligung der posterolateralen Stabilisatoren sollte bei Leistungssportlern eine hintere Kreuzbandplastik erwogen werden
- „isolated PCL injuries don’t all do well“: nicht alle Verletzungen des hinteren Kreuzbandes heilen unter konservativer Therapie
- Grad 1:
- chronische Ruptur: Röntgen Belastungsaufnahme, wenn
- Schublade <10mm (Grad 1-2) und asymptomatisch keine Therapie
- Schublade <10mm (Grad 1-2) und symptomatisch dann PTS Schiene
- Schublade >10mm (Grad 3) dann hinterer Kreuzbandersatz
- Achtung: hoher Prozentsatz an Patienten mit einer chronischen Ruptur hat eine fixierte hintere Schublade
operative Therapie:
- bei Kombinationsverletzungen zeigt die operative Therapie in den ersten 2-3 Wochen die besten Ergebnisse, da bei einem Hinausschieben der Operation eine fixierte Subluxation und posttraumatische Vernarbungen drohen
- Lage des femoralen Tunnels entscheidend für die Biomechanik
- Ziel Wiederherstellung des anterolateralen Bündels:
- da maximale Anspannung in Flexion, sollte die Bandplastik in 90 Grad Flexion unter Zug des Tibiaplateaus nach vorn (vordere Schublade) fixiert werden
- Rekonstruktion des anterolateralen und posteromedialen Bündels über zwei separate Sehnentransplantate möglich: jedoch nicht Methode der Wahl
- 2 Femur- und 1 Tibiatunnel oder 2 Femur- und 2 Tibiatunnel
- technisch sehr anspruchsvoll (Tunnellage, Vorspannung der Bandplastik) ohne dass ein Nutzen nachgewiesen ist
- Operation: arthroskopisch assistiert
- Transplantatwahl:
- Patellasehne (Knochen-Sehne-Knochen), Semitendinosus-Gracilis-Sehne (2-fach oder 4-fach), Achillessehnenallograft
- Semitendinosus und Gracilis-Sehne sind das Transplantat der Wahl: es macht Sinn, bei einer hinteren Kreuzbandruptur die ischiokrurale Muskulatur zu schwächen (dies verringert den Zug in die hintere Schublade)
- Fixierung: Interferenzschraube
- post-OP:
- 2-4 Wochen Ruhigstellung in Streckung und Teilbelastung
- anschließend bis 8. Woche passive Mobilisation
- nach 8 Wochen aggressiveres Training
- Refixierung eines knöchernen Ausrisses zeigt oft gute Ergebnisse
- wenn bei gleichzeitiger Verletzung der posterolateralen Stabilisatoren nur das hintere Kreuzband rekonstruiert wird, ist die Bandplastik stärkeren Belastungen ausgesetzt und die Versagerrate erhöht
Komplikationen / Prognose:
- das hintere Kreuzband kann heilen, bei korrekter Therapie in der Regel gute Prognose
- chronische Insuffizienz kann Arthrose im patellofemoralen- und medialen Gelenkkompartiment auslösen.
- Operation: Risiko Gefäßverletzung bei Platzierung des tibialen Bohrtunnels
- Postoperative Bewegungseinschränkung
