Frakturen der Fingerglieder (Phalangen)
- Inzidenz:
- 100 Frauen und 150 Männer/100 000 Einwohner im Jahr betroffen
- distale Phalanx: 32% aller Handfrakturen
- Mittelfinger > Kleinfinger
Diagnose / Klinik:
- Schwellung
- Schmerz
- Hämatom
- klinische Untersuchung zum Ausschluss: Fraktur, Seitenbandverletzung, Sehnenabriss
- neurologische Untersuchung: Durchblutung, Motorik und Sensibilität
- Röntgen in 3 Ebenen:
- dorsopalmar (dp) und streng seitliche Aufnahme, Schrägaufnahme (Zentralstrahl auf MP-Gelenk)
- Beurteilung: Fraktur, Subluxation, Luxation
extraartikuläre Fraktur:
- distale Phalanx:
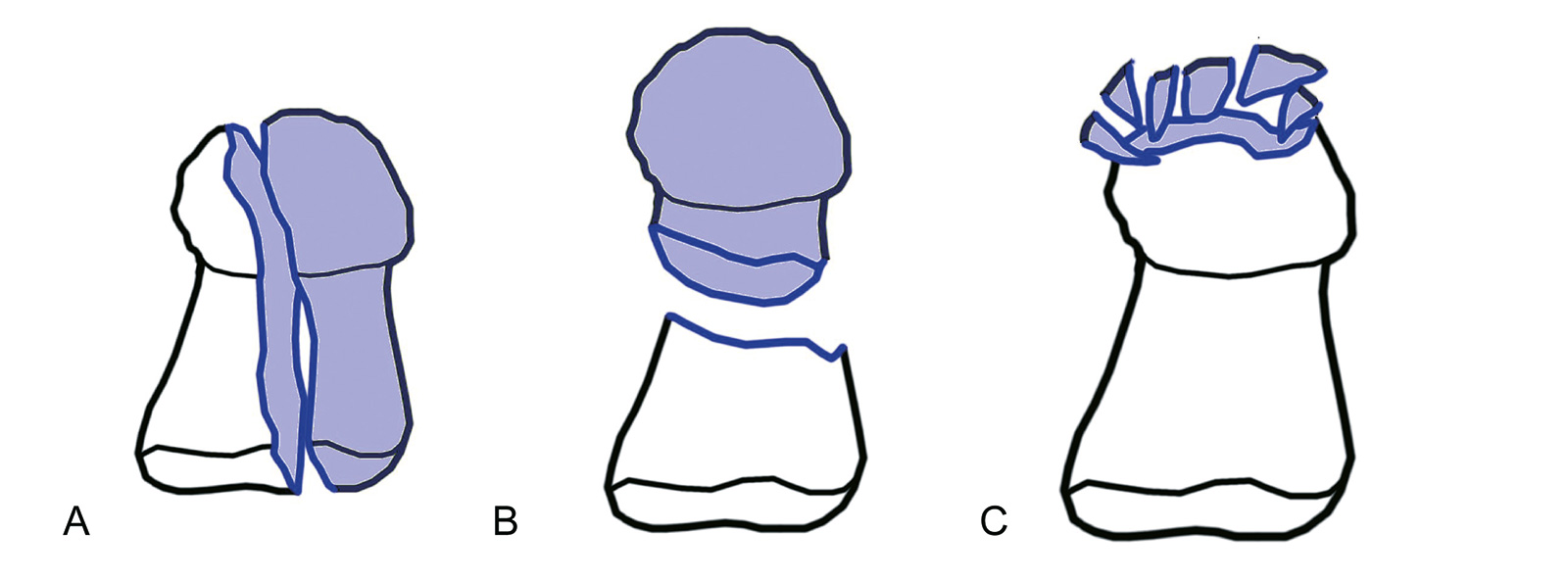
- geschlossene Reposition und Schienung für 2-4 Wochen
- PIP-Gelenk kann in der Regel frei bleiben
- perkutane K-Drahtfixierung: sinnvoll bei Verlust des Nagels als sekundärem Stabilisator
- nach 2-4 Wochen Beginn der Mobilisation im DIP-Gelenk
- mittlere und proximale Phalanx:
- keine Fragmentverschiebung: Ruhigstellung durch Tapen an den benachbarten Fingern für 3-4 Wochen (Twin-Tape-Verband)
- Spiralfraktur: ggf. Schienung für 3-4 Wochen oder Schraubenosteosynthese
- Operationsindikation: Fragmentverschiebung oder Instabilität nach Reposition
- häufig bei Schräg-, Spiral- und Trümmerfrakturen
- Frakturen der Knochenbasis häufig instabil aufgrund divergenten Muskelzugs
- geschlossene Reposition:
- Beugung im Metacarpophalangealgelenk, um intrinsische Muskulatur zu entspannen
- axialer Zug und Verstärkung der Deformität, um Fragmente zu lösen
- anschließend Reposition
- Kontrolle der Rotation
- Schienung: MCP-Gelenk leichte Beugung, PIP- und DIP-Gelenk in Streckung für 3-4 Wochen
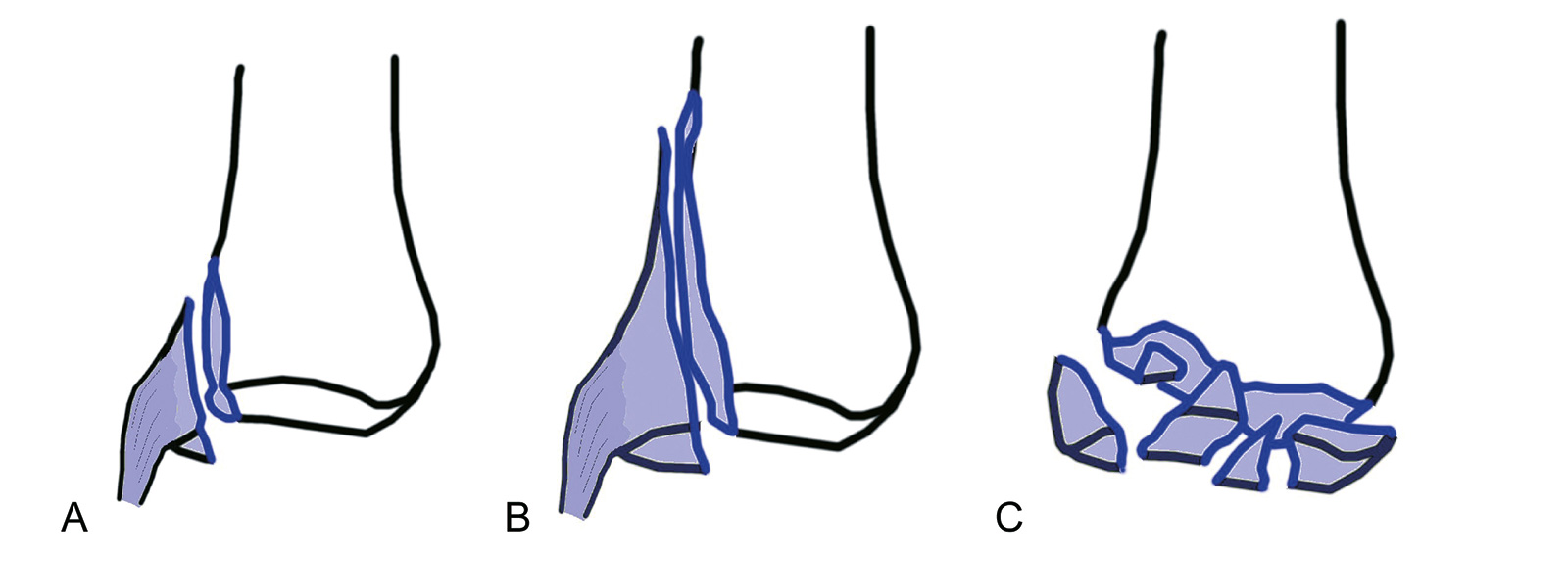
- operative Stabilisierung:
- perkutane Stabilisierung Methode der Wahl (K-Draht, Schrauben, Plattenosteosynthese (Vernarbungen))
- wenn MCP-gelenkübergreifende Fixierung mit K-Draht, dann in 60 Grad Beugung, um Kontraktur der Seitenbänder zu vermeiden
- offene Reposition und Osteosynthese, ggf. Spongiosaplastik indiziert bei:
- nicht reponierbaren Frakturen
- Knochensubstanzverlust
- wenn perkutan keine adäquate Fixierung möglich
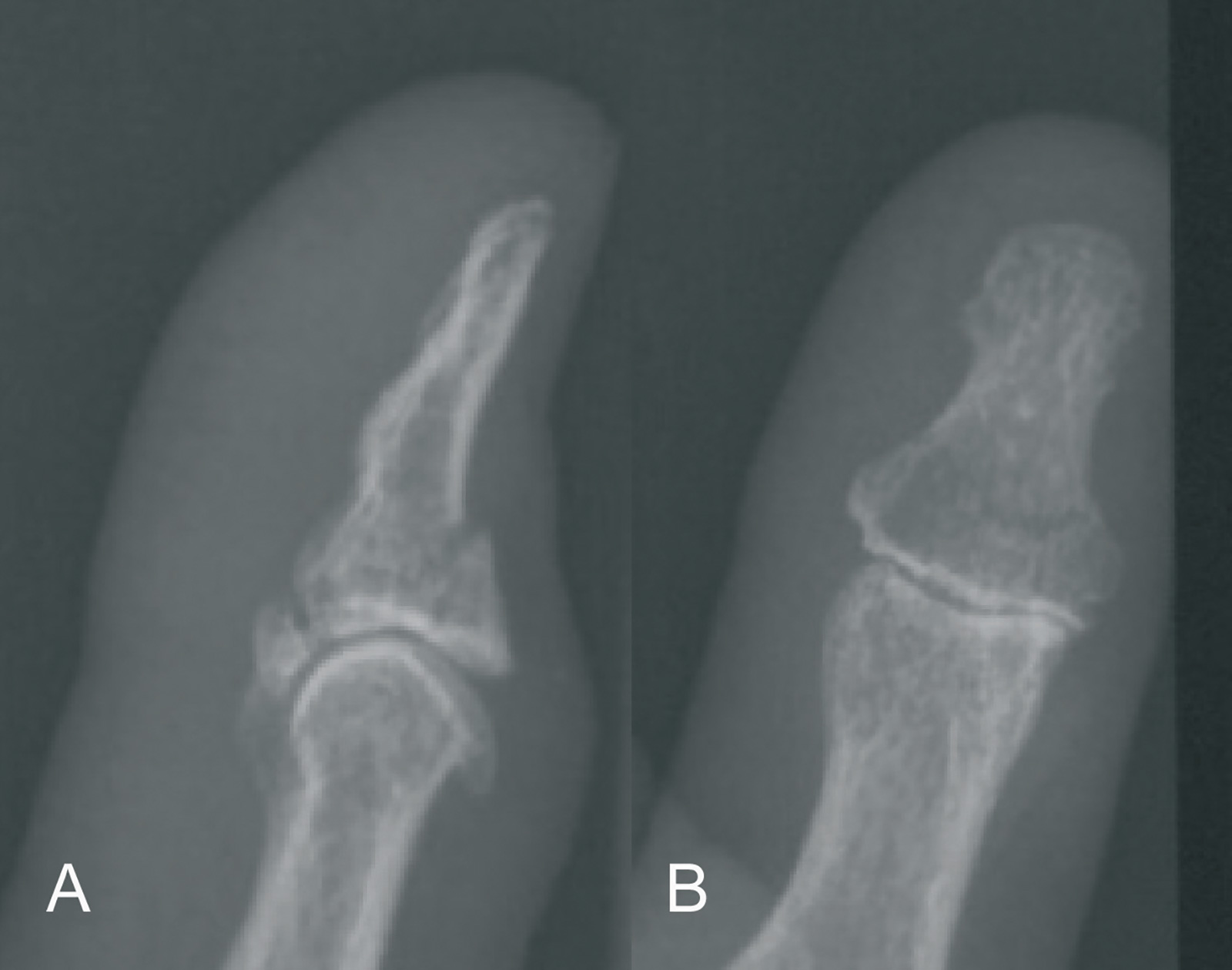
- Fixateur extern: bei schwerer Weichteilverletzung
- Krankengymnastik möglichst früh, um Vernarbungen und Gelenkkontrakturen zu verhindern
intraartikuläre Fraktur des DIP- und PIP-Gelenks:
- Abriss der Streckaponeurose an der distalen Phalanx mit Gelenkbeteiligung: Hammer-Finger, Drop-Finger, sog. Busch-Fraktur
- 6-8 Wochen Schienung DIP-Gelenk in Streckung, falls keine Dislokation
- PIP-Gelenk wird nicht mit geschient
- Operationsindikation:
- palmare Subluxation
- dorsales Fragment >1/3 der Gelenkfläche
- Operationstechnik:
- perkutane Reposition und K-Drahtfixierung, Drahtcerclage, Hakendraht-methode oder Schraubenosteosynthese
- Kompressionsfraktur Basis der distalen Phalanx:
- Versuch einer geschlossenen Reposition und perkutanen K-Draht Fixierung
- offene Reposition und Osteosynthese möglichst vermeiden
- intraartikuläre Fraktur der proximalen und mittleren Phalanx:
- Versuch der geschlossenen Reposition und perkutanen K-Draht- oder SchraubenOsteosynthese
- offene Reposition, wenn bei geschlossener Reposition kein zufriedenstellendes Ergebnis
- bei bikondylären Frakturen ist meistens eine offene Reposition und eine Osteosynthese mit Zugschraube und Platte nötig
intraartikuläre Fraktur des MCP-Gelenks:
- intraartikuläre Fraktur der Basis der proximalen Phalanx:
- keine Fragmentverschiebung: Tapen an benachbarten Finger
- Fragmentverschiebung: offene Reposition und Osteosynthese
- intraartikuläre Fraktur des Metakarpalköpfchens:
- keine Fragmentverschiebung: Schienung in 70-90 Grad Beugung im MCP-Gelenk
- Fragmentverschiebung: offene Reposition und Osteosynthese
- meist Schraubenversorgung, ggf. perkutan
- Risiko einer avaskulären Nekrose des Metakarpalköpfchens: möglichst geringe Darstellung des Knochens
Luxation des DIP-Gelenks:
- Scharniergelenk: Stabilisierung über Gelenkkonformität und Seitenbänder
- ca. 2/3 offene Luxation
- geschlossene Luxation: Reposition durch Flexion im DIP-Gelenk und axialen Zug
- offene Luxation:
- Antibiotika
- Spülung und Débridement
- offene Reposition
- nach Reposition:
- Schienung des DIP-Gelenks in Flexion für 2-3 Wochen,
- Röntgenbild
- langsame Mobilisation ab 2. Woche
- palmare Luxation: 6-8 Wochen Schienung
- immer prüfen, ob Beugesehne intakt
Luxation des PIP-Gelenks:
- Scharniergelenk: Gelenkkonformität und Seitenbänder, primäre Stabilisierung
- dorsale Luxation:
- häufigste Luxation
- reine Luxation, die Seitenbänder sind intakt
- Eaton-Klassifikation:
- Typ 1: Hyperextensionsverletzung, Tapen an Nachbarfinger
- Typ 2: dorsale Luxation ohne Fraktur
- Reposition durch axialen Zug
- klinisch keine Instabilität: Tapen
- klinisch instabil: Schienung in 10 Grad mehr Flexion als Position der Instabilität, schrittweise Streckung um 10 Grad jede Woche
- Typ 3a: Luxationsfraktur <40% der Gelenkfläche (stabil): geschlossene Reposition und Schienung oder offene Reposition und Osteosynthese
- Typ 3b: Luxationsfraktur >40% der Gelenkfläche (instabil): offene Reposition und Osteosynthese
- palmare Luxation:
- gerade palmare Luxation: geschlossene Reposition durch Längszug
- Rotationsluxation:
- Kondylus luxiert zwischen Beugesehne und Seitenband: Reposition durch Beugung in MCP-Gelenk und PIP-Gelenk
- oft offene Reposition nötig
- seitliche Luxation:
- Ruptur eines Seitenbandes und der palmaren Platte
- geschlossene Reposition und Schienung für 1-2 Wochen
Luxation des MCP-Gelenks:
- am ehesten Luxation nach dorsal oder ulnar
- Hyperextension im MCP-Gelenk: Hinweis auf dorsale Luxation
- Reposition: Flexion des Handgelenks und Reposition der proximalen Phalanx
- wenn Reposition aufgrund einer Weichteilinterposition (palmare Platte, Beugesehne, M. lumbricalis) nicht möglich:
- klinisch verringerte Hyperextension
- Röntgen: Verbreiterung des Gelenkspalts
- offene Reposition
Prognose / Komplikation:
- Bewegungseinschränkung:
- Prophylaxe:
- frühe Mobilisation, um Verwachsungen zu vermeiden
- Operation mit minimalem Weichteiltrauma
- Ruhigstellung in Flexion im MCP-Gelenk sowie Extension im DIP- und PIP-Gelenk
- chirurgisches Release und Mobilisation sind wenig erfolgversprechend
- Fehlstellung:
- regelmäßige Röntgenverlaufskontrollen, um Verlust der Reposition rechtzeitig zu korrigieren
- Infektion:
- offene Fraktur
- Pin-Infekt
- Pseudarthrose:
- selten
