Allgemein
- Prävalenz: 1%, ab dem 70. Lebensjahr: 5%
- Männer : Frauen=1:3
- Pathogenese:
- Antigen-Antikörperreaktion führt zu einer perivaskulären Lymphozytose in der Synovialis
- chronische Entzündung führt zu einem hyperplastischen Pannus
- Gelenkschwellung
- Aktivierung des Komplementsystems, Ausschüttung von Zytokinen
- Abbau von Proteoglykanen und Kollagen des Knorpels
- Knochenarrosionen
Einteilung:
- klinische Beurteilung:
- American College of Rheumatology Tender Joint Count (68 Gelenke): Kriterium ist der
Gelenkschmerz - American College of Rheumatology Swollen Joint Count (66 Gelenke): Kriterium ist die
Gelenkschwellung
- Larsen-Klassifikation: Beurteilung des Röntgenbilds
- Stadium 0: normal (0 Punkte)
- Stadium 1: Weichteilschwellung, leichte Gelenkspaltverschmälerung (1 Punkt)
- Stadium 2: eine/mehrere kleine Arrosionen (2 Punkte)
- Stadium 3: ausgeprägte Arrosionen (3 Punkte)
- Stadium 4: große Arrosionen (4 Punkte)
- Stadium 5: schwere Deformität/Mutilation (5 Punkte)
- 10 PIP-Gelenke (Hand), 10 MCP-Gelenke (Hand), 2 Handgelenke, 8 Zehengrundgelenke und 2 Großzehengelenke=32 Gelenke a maximal 5 Punkte=Gesamtpunktzahl von 160 Punkten
- Steinbroker-Klassifikation:
- Stadium 1: normal, keine knöcherne Destruktion
- Stadium 2: Osteoporose mit/ohne diskrete knöcherne Veränderungen, leichte Gelenkspaltverschmälerung
- Stadium 3: Knorpel & Knochendestruktion, Gelenkspaltverschmälerung, Deformität,
Instabilität - Stadium 4: fibröse oder knöcherne Ankylose
Diagnose / Klinik:
- Kriterien für die Diagnose: müssen für 6 Wochen bestehen ACR Klassifikation (American
College of Rheumatology 1988):
- Morgensteifigkeit, Dauer min. 1h bis max. Besserung, Dauer >6 Wochen
- Weichteilschwellung (Arthritis) von 3 oder mehr Gelenken, Dauer >6 Wochen
- Schwellung (Arthritis) der proximalen Interphalangeal- oder Metakarpophalangeal oder
Handwurzelgelenke >6 Wochen - symmetrische Schwellung (Arthritis) >6 Wochen
- Rheumaknoten
- nachweisbare Rheumafaktoren
- radiologische Veränderungen im Bereich der Hände (zumindest gelenknahe Osteoporose oder Erosionen)
- Sicherheitsgrad der Diagnose wird durch Anzahl der erfüllten Kriterien bestimmt: sichere rheumatoide Arthritis: 4 oder mehr Kriterien
- 90% der Patienten zeigen Allgemeinsymptome: Schwäche, Gewichtsverlust, Muskel- und
Gelenkschmerzen, Fieber
- mono- oder polyartikuläre Gelenkbeschwerden
- Verlauf in Schüben: gerade in der Frühphase typisch
- Frühsymptome: Sehnenscheidenentzündung, Bursitiden, Schwellung und Schmerzen in
den kleinen Gelenken der Hand und des Fußes
- Spätsymptome: Schwellung großer Gelenke (Sprunggelenk, Kniegelenk, Hüftgelenk,
Schultergelenk)
- natürlicher Verlauf: ¾ der Patienten haben ausgedehnte Arrosionen innerhalb eines
Jahres (frühe Therapie essentiell): Anti-CCP Antikörper sind prognostischer Parameter
- juvenile rheumatoide Arthritis:
- Fuß: oft schwere Cavus/Varus- Deformität
- 3-D-Deformität der Kniegelenke
- Steifigkeit und Kontrakturen
- oft „trockene“ Synovialitis
- früher Schluss der Wachstumsfuge führt zu Dysplasie der Metaphysen: medial/lateral: breit, anterior/posterior: schmal
- Synovektomie allein oft nicht erfolgreich
- rheumatoide Arthritis:
- Fuß: Rückfußvalgus
- Knie: Valgusdeformität
- „feuchte“ Synovialitis
- wenn ein Patient mit fortgeschrittener rheumatoider Arthritis seine Gehfähigkeit verliert,
sollte man immer an eine zervikale Myelopathie denken
- zervikale Myelopathie: siehe Kapitel Wirbelsäulenchirurgie
- Laborwerte:
- Rheumafaktor: Immunoglobuline der Klasse M (IgM) gegen Immunoglobuline der
Klasse G (IgG) - Anti-Nukleäre-Antikörper (ANA): Lupus, Kollagenosen
- HLA-B27 positiv: Bechterew (90%), Morbus Reiter (80%), reaktive Arthritis (Yersinien,
Shigellen: 80%), Arthritis psoriatica (30%), chronische Polyarthritis (25%), Normalbevölkerung (5%)
- Gelenkpunktion:
| rheumatoide Arthritis | Arthrose | Infektion | |
| Farbe | klar bis trüb (gelb-grün) | klar, gelb | trüb, eitrig |
| Viskosität | niedrig | hoch | niedrig |
| Leukozyten |
< 20 000/ml niedriger als im Blut |
< 5000/ ml wie im Blut |
> 25000/ ml höher als im Blut |
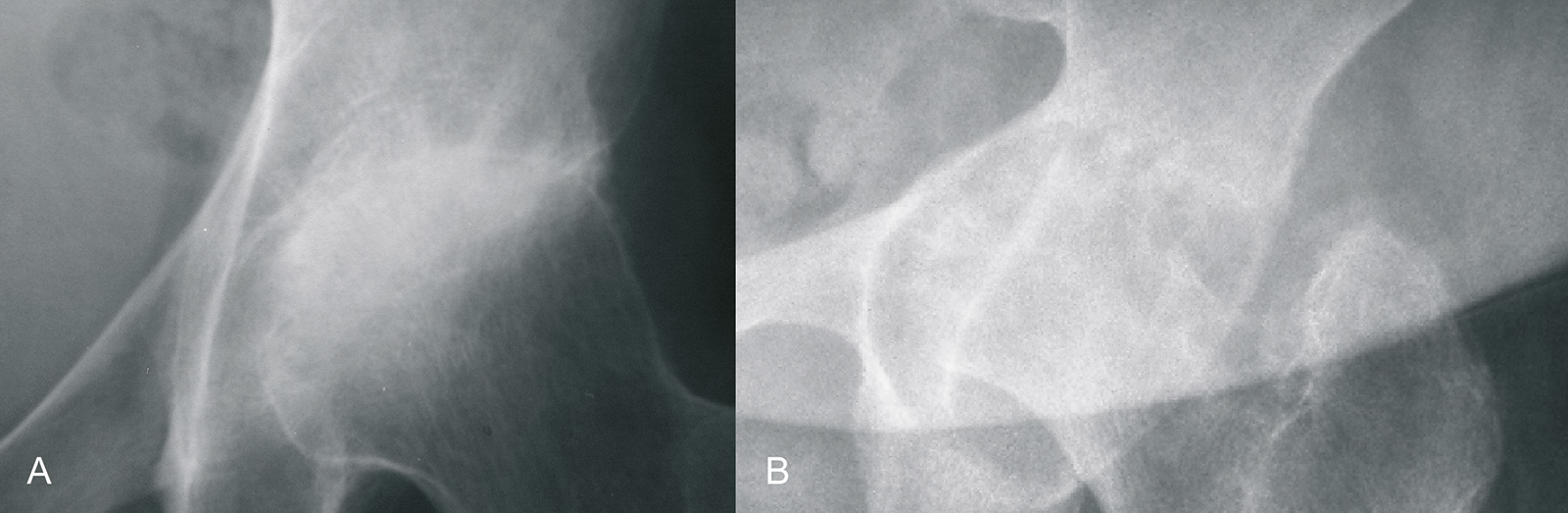
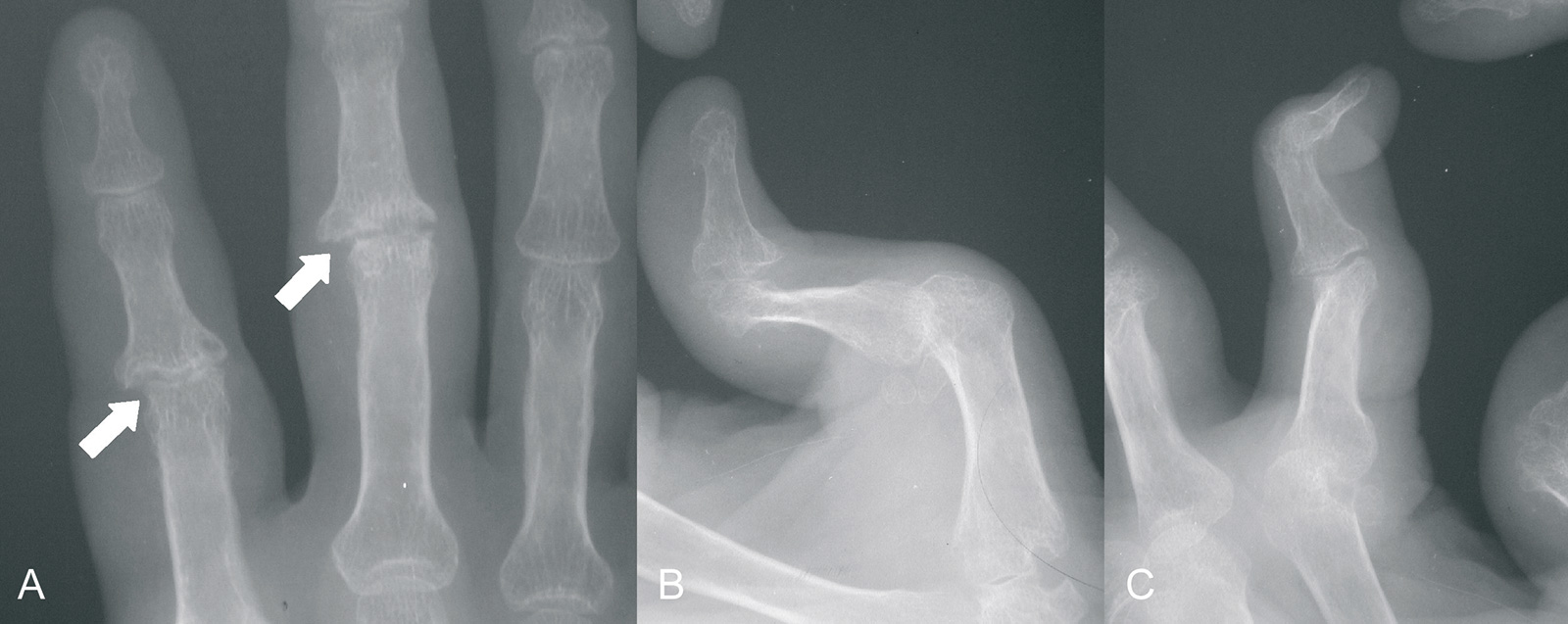
- Röntgenbildgebung
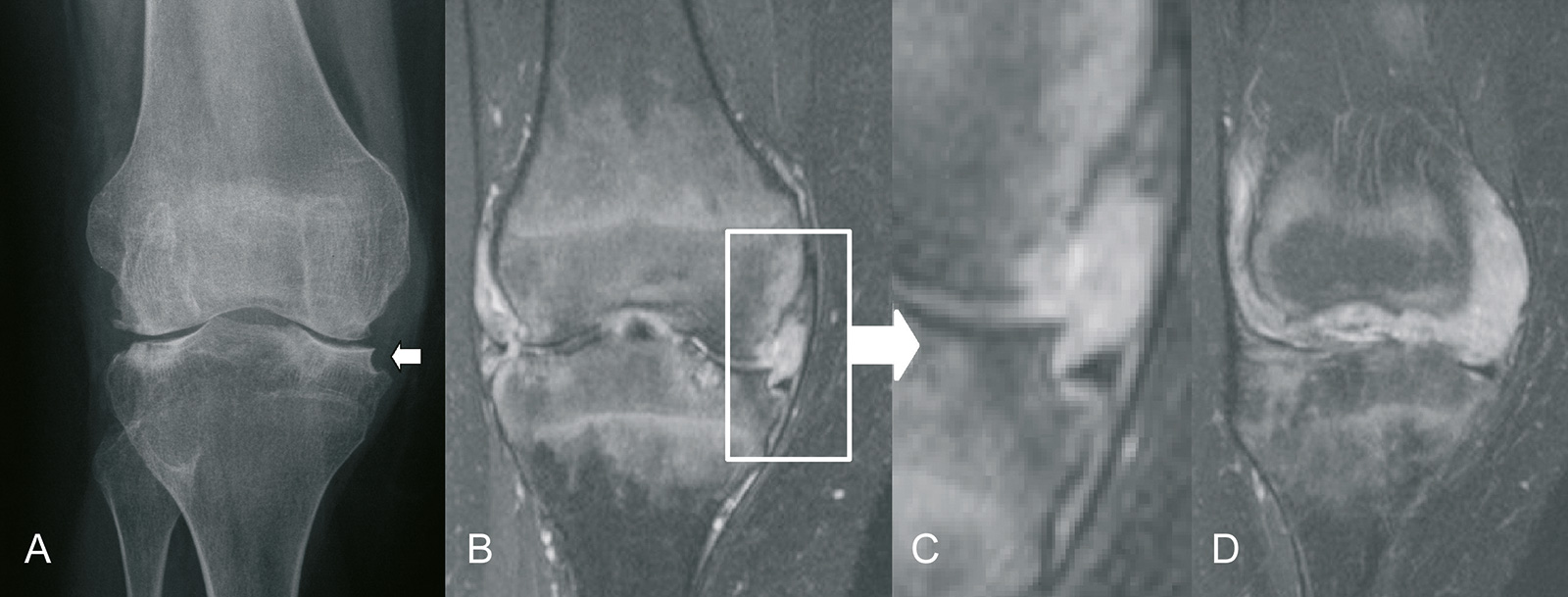
- MRT: Beurteilung der Synovialitis
Therapie:
- Einschätzung des Therapieerfolges:
- Fortschreiten der Röntgenbildveränderungen: Sharp oder Larsen Stadien
- Reduktion der Anzahl geschwollener und schmerzhafter Gelenke: ACR 20/50/70
- ACR 20: Patienten mit einer Reduktion der Anzahl geschwollener und schmerzhafter
Gelenke um 20% (ACR=American College of Rheumatology) - ACR 50: Reduktion um 50%
- ACR 70: Reduktion um 70 %
- Beispiel: 65% der Patienten hatten eine Reduktion der geschwollenen und schmerzhaften
Gelenke um 20%, 25% eine Reduktion um 50% und 10% um 70%
- ACR 20: Patienten mit einer Reduktion der Anzahl geschwollener und schmerzhafter
medikamentöse Therapie:
- NSAR, Cox-2-Hemmer
- Basismedikamente und disease modifying antirheumatic drugs (DMARD)
- Chloroquin, Gold-Präparate, D-Penicillamin, Methotrexat (MTX), Azathioprin, Sulfasalazin
- MTX ist Methode der ersten Wahl vor dem Einsatz anderer DMARD
- TNF-alpha-Hemmer:
- Etanercept (Enbrel)
- Halbwertzeit: 4 Tage (Einnahme: 1-2 /Woche (subkutan))
- schnellere Symptomminderung jedoch nach einem Jahr gleiches Ergebnis wie MTX
- Operation: 10 Tage nach letzter Einnahme
- Infliximab (Remicade)
- Pharmakokinetik starke Variabilität von Patient zu Patient (Problem)
- Antikörperbildung
- Halbwertzeit: 4 Wochen (Einnahme alle 8 Wochen)
- Operation: 4-8 Wochen nach Einnahme
- Adalimumab
- humaner Antikörper und TNF-alpha-Hemmer
- Infektionsrisiko nach Operation: erhöht
- 5% ohne TNF-alpha-Hemmer
- 20% mit TNF-alpha-Hemmer
- beeinträchtigt Fähigkeit, gram. pos. Keime zu bekämpfen
- Tuberkulose (Granulombildung beeinträchtigt)
- Rötung und Hautirritationen im Bereich der Einstichstelle
- Tumore: Lymphome häufiger
- IL 1-Hemmer:
- Anakinra (Kineret)
- Hautirritationen, Blutbildveränderungen (Leukopenie), Kopfschmerzen, Infektionen
- selten indiziert
- Wirksamkeit: schlechter als TNF-alpha-Blocker
- ungeklärt sind die Risiken einer Anwendung während der Schwangerschaft, hier sei vor
allem auf die Risiken bei Medikamenten mit sehr langer Halbwertzeit hingewiesen.
- Antimetabolite
- orale Steroide
- heute kaum noch indiziert, in der Regel wird Methotrexat bevorzugt
- Patienten, die Steroide vor einer Operation einnehmen, müssen nach der Operation in
der Regel für zwei Tage einen Bolus erhalten
- Radiosynoviorthese:
- nach 6 Monaten Therapie mit Basismedikamenten, wenn einzelne Gelenke nicht auf die
Therapie ansprechen - Erfolg: um so größer je früher die Behandlung erfolgt
- Beta-Strahler
- Gewebedurchdringung:
- 90Yttrium: 3.6mm große Gelenke (Knie)
- 186Rhenium: 1.2mm (Schulter, Ellenbogen, Hüfte, oberes Sprunggelenk, unteres
Sprunggelenk, Handgelenk) - 169Erbium: 0.3mm kleine Gelenke (Fingergelenke)
operative Therapie:
- Probleme bei der Operation von Rheumatikern:
- Rheuma ist eine systemische Erkrankung
- Medikamente beeinträchtigen das Immunsystem, Leberfunktion, Blutbildung, etc.
- in der Regel mehrere Gelenke betroffen
- komplexe Deformitäten
- schlechte Knochensubstanz
- Ziele: Erhalt der Gehfähigkeit und Selbständigkeit
- Grundprinzipien:
- sobald die Gehfähigkeit eingeschränkt ist, muss schnell gehandelt werden: nach mehr
als 3 Monaten Gehunfähigkeit besteht kaum eine Chance, die Gehfähigkeit wieder zu erlangen - Operationen sollten kombiniert werden
- Regionalanästhesie
- das schmerzhafteste Gelenk zuerst
- obere Extremität: Reihenfolge, in der die Funktion wiederhergestellt werden sollte
- Handgelenksstabilität
- Handfunktion
- Ellenbogenbeweglichkeit
- Schulterbeweglichkeit
- untere Extremität: Operationsreihenfolge
- oberes Sprunggelenk
- Fußgelenke
- Hüftgelenk: ein bewegliches Hüftgelenk ist für die Rehabilitation und die korrekte Ausrichtung einer Knieprothese wichtig
- Kniegelenk: beidseitige Operation, wenn möglich und nötig
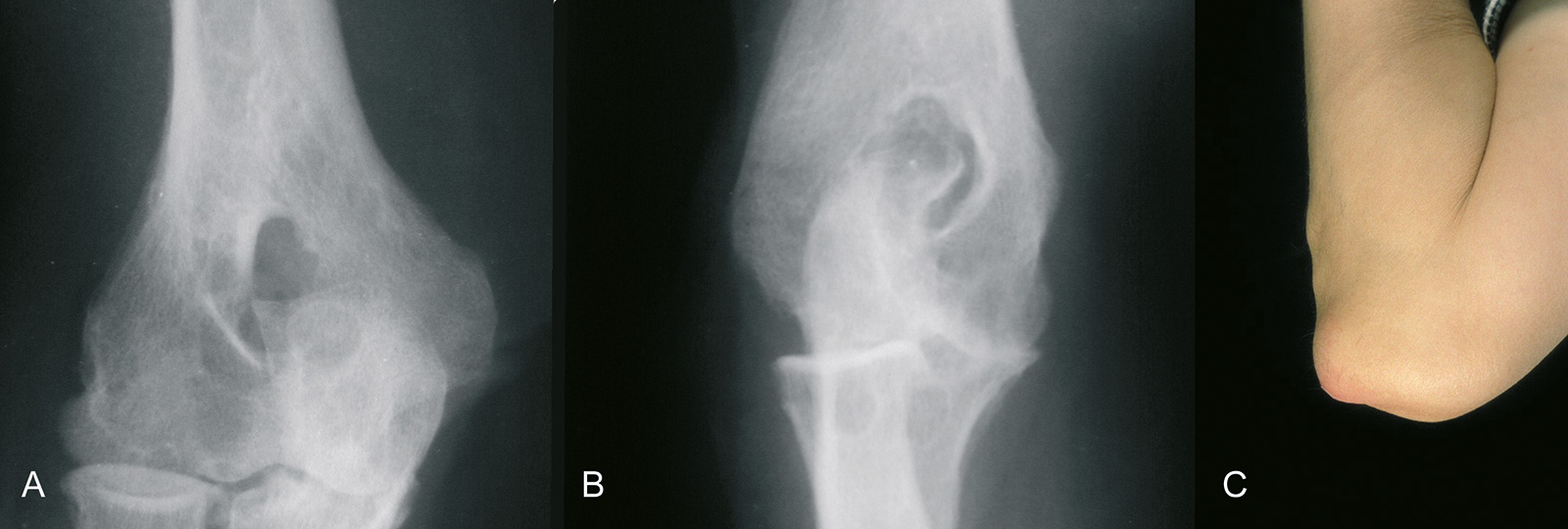
- Synovektomie:
- Mono- oder Oligoarthritis
- Versagen konservativer/medikamentöser Therapie
- kurze Anamnese: Symptome für < 6 Monate
- Arthrodese:
- an den großen Gelenken sehr selten indiziert
- Indikation: Fußgelenke, (Sprunggelenk) und Handgelenk
- Problem: Mehrbelastung der angrenzenden Gelenke (Rheumatiker)
- Endoprothese:
- Methode der Wahl für die Therapie der fortgeschrittenen rheumatoiden Arthritis des
Sprung-, Knie-, Hüft, Ellenbogen- und Schultergelenks - Rheumatiker haben oft eine schlechte Knochensubstanz:
- Kniegelenk: zementierte Verankerung
- Hüftgelenk: zementierte Verankerung oder Hybrid-Verankerung
- Schultergelenk: trotz Rotatorenmanschettenruptur wird bei Rheumatikern häufig
eine Totalprothese verwendet (mit Glenoidersatz) - Ellenbogenprothese: zementiert
- Sprunggelenksprothese: die meisten neuen Implantate werden zementfrei
implantiert
