Säuglingsultraschall nach Graf
anatomische Orientierungspunkte:
- Hüftkopfkern:
- Hüftkopfkern ist im Sonogramm 4-6 Wochen eher als im Röntgenbild sichtbar (6. Lebensmonat).
- Ist der Hüftkopfkern so stark verkalkt, dass der dahinter gelegene Unterrand des Os ilium nicht mehr identifizierbar ist, kann der Ultraschall nicht mehr zur Beurteilung herangezogen werden: „Kein Heil in der Hüftsonografie ohne Unterrand des Os iliums“ (Prof. Graf)
- der Hüftkopfkern darf im Ultraschall nicht beurteilt werden, da:
- nicht rund und
- nicht im Zentrum des Hüftkopfes
- Knorpel-Knochengrenze: sollte immer sichtbar sein, da dann Verkippungsfehler unwahrscheinlich sind
- Umschlagfalte: hier geht die Gelenkkapsel des Hüftgelenks in das Perichondrium des Trochanter major über
- Labrum acetabulare: Definition
(1) lateral und distal vom hyalinen Pfannendach (Schalloch)
(2) hat direkten Kontakt zum Hüftkopf
(3) befindet sich an der Stelle, an der sich die Gelenkkapsel vom Hüftkopf abhebt
- Os ilium: muss parallel zur Schallebene eingestellt werden
- Perichondrium: das Perichondrium begrenzt das hyalin-knorpelig präformierte Pfannendach nach lateral und geht proximal in das Periost des Darmbeins über
Ausmessen des Ultraschallbildes:
- Standardsituation: „Labrum-Knorpel-Knochen“, Strukturen die man entlang des Hüftkopfes von lateral nach medial findet:
(1) Labrum acetabulare
(2) Knorpeldach
(3) knöcherne Pfanne
- bei der Identifizierung der Leitstrukturen folgt man der
- Knorpel-Knochen-Grenze des proximalen Femur zum
- Hüftkopf, zur
- Umschlagfalte,
- an der Gelenkkapsel entlang bis zum
- Labrum (Labrumdefinition) und dann entlang des Hüftkopfes entsprechend der Standardsituation Labrum-Knorpel-Knochen
- Erkerdefinition: Übergang von der Konvexität des Darmbeins in die Konkavität des Acetabulums
- Unterrand:
- muss ein gut abgrenzbares scharfes Echo sein
- nicht mit der Fovea centralis, dem Ligamentum capitis femoris oder dem Fettgewebe der Fossa acetabuli verwechseln
- „Kein Heil in der Hüftsonografie ohne Unterrand des Os iliums“ (Prof. Graf)
- Ausnahme: luxierte Hüfte
- bevor das Bild ausgemessen wird muss überprüft werden ob:
- der Unterrand des Os iliums vorhanden ist und
- die Ebene des Ultraschallbildes in der Standardebene liegt: diese ist durch 3 Punkte definiert:
- Unterrand des Os iliums
- senkrechtes Os ilium (Frontalschnitt)
- sichtbares Labrum acetabulare
- Check up: Unterrand?, Schnitt?, Labrum?
- Liegt ein Frontalschnitt vor?
- beim dorsalen Schnitt fällt das Ilium wie eine Senke ab und entfernt sich vom Schallkopf
- Frontalschnitt: gerader Verlauf des Os ilium, parallel zum Schallkopf
- ventraler Schnitt: das Darmbeinecho steigt zum Schallkopf an
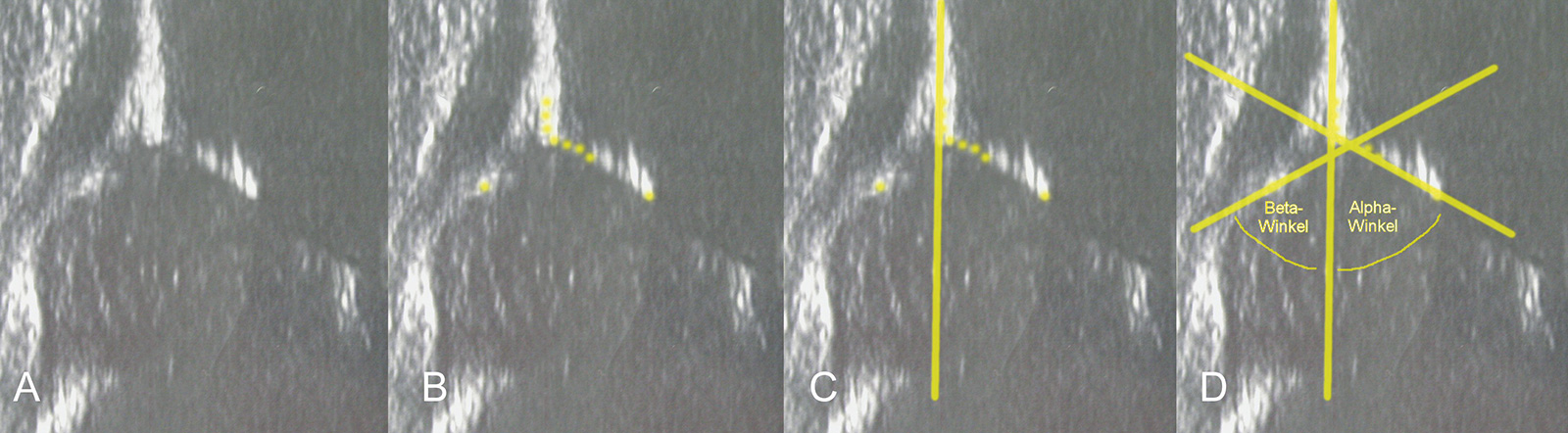
- Hilfslinien und Winkel:
- Grundlinie: vom obersten Erkerpunkt (Übergang des Perichondriums in das Periost des Darmbeins) wird eine Tangente an das knöcherne Os ilium gelegt
- Pfannendachlinie: vom Unterrand des Os iliums wird eine Linie tangential an die knöcherne Pfanne gelegt
- Knorpeldachlinie (Ausstelllinie): verläuft vom knöchernen Erker (Übergang der Konkavität in die Konvexität) durch die Mitte des Labrum acetabulare
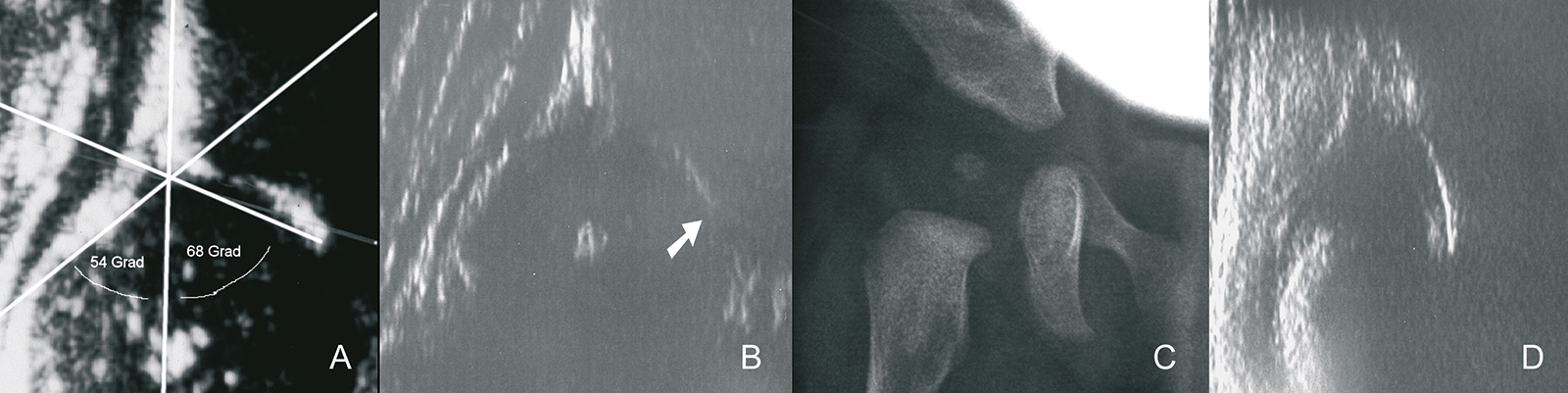
- Alpha-Winkel: Winkel zwischen Pfannendachlinie und Grundlinie
- Beta-Winkel: Winkel zwischen Ausstellinie und Grundlinie
Hüfttypen nach Graf:
- Typ I: Apha-Winkel ≥60 Grad
- Typ Ia: Beta-Winkel ≤55 Grad
- Typ Ib: Beta-Winkel >55 Grad
- Morphologie:
- knöcherne Formgebung gut
- knöcherner Erker eckig (Ia) oder stumpf (Ib)
- knorpelige Erker übergreifend
- Typ II: Alpha-Winkel 50 bis 59 Grad
- Typ IIa: Alpha-Winkel zwischen 50 und 59 Grad zum Zeitpunkt der Geburt, bei der Kontrolle nach 6 Wochen wird dann unterschieden zwischen:
- Typ IIa(+): diese Hüfte wird nach 12 Wochen eine Typ I Hüfte sein
- dazu muss sich der Alpha-Winkel kontinuierlich vergrößern und schrittweise dem Normwert von mindestens 60 Grad annähern
- dass heißt, eine Hüfte, die zum Zeitpunkt der Geburt einen Alpha-Winkel von 50 Grad hatte, sollte nach 6 Wochen mindestens 55 Grad erreichen, um als Typ IIa(+) eingestuft zu werden, anderenfalls:
- Typ IIa(-) erreicht linearen Mindestreifungszuwachs nicht und ist behandlungsbedürftig (Tübinger Spreizschiene)
- Typ IIa(+): diese Hüfte wird nach 12 Wochen eine Typ I Hüfte sein
- ist nach 12 Wochen kein Alpha-Winkel von 60 Grad erreicht, dann handelt es sich um einen Typ IIb: Therapie mit Tübinger Spreizschiene
- Morphologie:
- knöcherne Formgebung mangelhaft (nur bei Typ IIa(+) ausreichend)
- knöcherner Erker rund
- knorpeliger Erker übergreifend
- Typ IIc: Alpha-Winkel zwischen 43 und 49 Grad, Beta-Winkel ≤77 Grad
- Hüfte ist zentriert
- Typ IIc instabil: wenn unter axialem Druck ein Typ IIc Hüftgelenk in ein Typ D Hüftgelenk überführt werden kann
- Typ IIc stabil: lässt sich unter axialem Druck nicht in ein Typ D Hüft überführen
- Morphologie:
- knöcherne Formgebung mangelhaft
- knöcherne Erker rund bis flach
- knorpelige Erker noch übergreifend
- Therapie: Spreizschiene
- Typ D: Alpha-Winkel zwischen 43 und 49 Grad, Beta-Winkel > 77 Grad
- Hüftgelenk am Dezentrieren ist im Gegensatz zu den 2er Hüften dezentriert und sollte nicht IId genannt werden
- Morphologie:
- knöcherne Formgebung hochgradig mangelhaft
- knöcherne Erker rund bis flach
- knorpelige Erker verdrängt
- Therapie:
- Reposition & Fettweisgips
- Alternative: Repositionsbandage (Pavlik)
- Typ III: Alpha-Winkel <43 Grad
- Typ IIIa knorpeliger Erker ohne Strukturstörung
- Typ IIIb knorpeliger Erker mit Strukturstörung (Druck führt zu Strukturveränderung und zunehmender Echogenität des hyalinen Knorpels)
- Morphologie:
- knöcherne Formgebung schlecht
- knöcherne Erker flach
- knorpelige Erker nach cranial verdrängt
- Therapie: Reposition und Fettweisgips
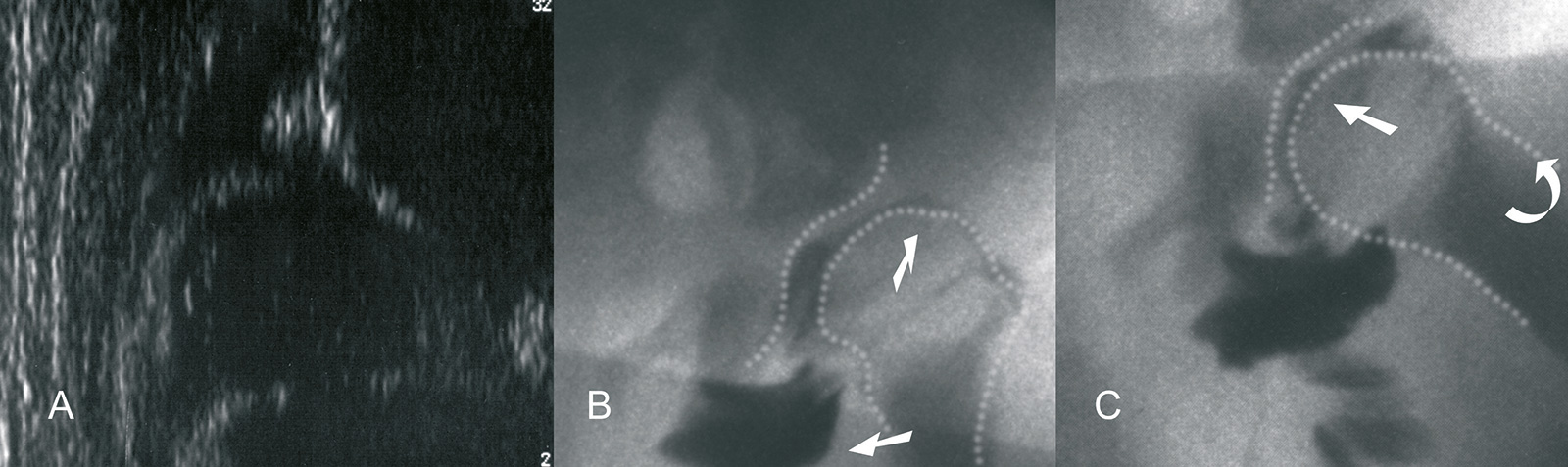
- Typ IV: Alpha-Winkel <43 Grad
- Morphologie:
- knöcherne Formgebung schlecht
- knöcherner Erker flach
- knorpeliger Erker nach caudal verdrängt
- Therapie: Reposition und Fettweisgips
- unter folgenden Bedingungen kann sich eine Typ 1 Hüfte verschlechtern:
- Fehldiagnose
- Cerebralparese
- Hüftgelenkserguss & Coxitis
- Sekundärdysplasie bei Zustand nach Therapie einer Hüftdysplasie
- aus diesem Grund sollte jede 2c, D, 3er und 4er Hüfte nachuntersucht werden:
- Röntgen mit Laufbeginn
- Röntgen im 5. Lebensjahr (ggf. Therapie vor Einschulung)
- Röntgen im 10. Lebensjahr
- Röntgen nach Wachstumsabschluss
